非孕期腹腔鏡與孕期宮頸經陰道環扎術治療宮頸機能不全的療效比較
王洪萍 張本紅 方昌煜
宮頸機能不全是臨床婦科常見病和多發病,患者大多具有宮頸外傷史或先天性宮頸發育異常,雖然宮頸機能不全并不會對女性的身體健康造成嚴重影響,但該疾病卻是造成習慣性晚期流產及早產的一個主要原因[1]。宮頸機能不全患者流產特點為流產前無陣痛,僅腰酸及盆腔墜脹感,隨后突然破水流產。由于發生突然且癥狀不顯著,因此臨床對于育齡期女性一旦確診亟需給予及時有效的對癥治療[2-3]。經腹部和經陰道進行宮頸環扎手術是宮頸機能不全最有效的常用治療方案,但在手術時機的選擇上仍無統一的標準[4]。為進一步比較非孕期腹腔鏡與孕期宮頸經陰道環扎術治療宮頸機能不全的療效及對預后的影響,筆者就相關內容盡量了專項臨床觀察,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2016年9月至2018年9月六安市人民醫院收治的60例宮頸機能不全患者作為研究對象。納入標準:①符合宮頸機能不全臨床診斷標準[5];②無手術禁忌證,精神狀態良好,對手術麻醉具有較好的耐受力;③所有患者均在研究期間正常妊娠且在本院接受產檢和完成分娩;④知情本研究并簽署知情同意書。排除標準:肝腎功能障礙、重要臟器損傷、嚴重器質性或系統性疾病、過敏體質、手術禁忌證、精神類疾病、拒絕接受手術治療及隨訪失訪患者。按照手術方式的不同分為A組(非孕期腹腔鏡宮頸環扎術)和B組(孕期宮頸經陰道環扎術)各30例,其中A組患者年齡22~36歲,平均(32.18±3.27)歲,流產次數(2.31±0.32)次,平均流產孕周(23.22±1.87)周;B組患者年齡24~35歲,平均(32.65±3.14)歲,流產次數(2.11±0.40)次,平均流產孕周(23.13±1.96)周。兩組患者年齡、流產次數、流產孕周差異無統計學意義(P>0.05),具有可比性。
1.2 手術方法 兩組患者均擇期行手術治療,其中A組患者均實施非孕期腹腔鏡宮頸環扎術治療,B組患者均實施孕期宮頸經陰道環扎術治療。具體手術操作如下。
A組:患者月經干凈后7 d內行手術治療,術前排空膀胱,入室后取膀胱截石位,消毒鋪巾后行全麻或連續硬膜外麻醉,取直徑0.3 cm子宮探針置入陰道,經宮頸到達宮腔并固定;再分別于臍、下腹兩側取3個穿刺點,置入腹腔鏡行手術操作。利用超聲刀將膀胱腹膜切開,下推膀胱以充分顯露子宮峽部及子宮血管,取宮頸環扎帶進行宮頸環扎操作,在子宮峽部兩側、外緣和子宮動脈內側所圍成的區域中,由前向后進針,經部分子宮峽部肌層,由子宮骶骨韌帶與動脈間出針,緊縮后環繞結扎子宮峽部,取出子宮探針,術畢。所有患者術后均給予抗感染及抑制宮縮治療,術后觀察3~7 d未見異常即可出院。
B組:于患者孕12~18周行經陰道宮頸環扎術治療,術前排空膀胱,入室后取膀胱截石位,消毒鋪巾后行全麻或連續硬膜外麻醉,置入陰道拉鉤充分顯露宮頸及陰道后穹隆,采用絡合碘進行常規消毒,取聚丙烯環扎帶由宮頸邊緣2 cm處進針行連續荷包縫扎,縫線走行時應避開血管叢,走形深度應達宮頸肌層2/3但不可穿透宮頸管黏膜,緊縮、打結后術畢。
1.3 觀察及評價指標 記錄兩組患者術中出血量、手術時間、住院時間,統計并比較兩組手術成功率及胎膜早破、感染、出血、宮頸撕裂、子宮破裂、膀胱陰道瘺等術后并發癥發生情況。以患者術后妊娠28周后分娩活嬰視為手術成功,反之以妊娠28周前流產視為手術失敗。統計兩組妊娠結局及遠期隨訪情況,包括流產率、胎兒活產率、分娩≥34周及足月分娩率、新生兒轉新生兒重癥監護病房(NICU)發生率、新生兒出生體質量等。

2 結果
2.1 兩組患者術中出血量、手術時間、住院時間比較 兩組患者手術時間差異無統計學意義(P>0.05);A組患者術中出血量較B組少,住院時間較B組短,差異均具有統計學意義(P<0.05)。見表1。
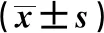
表1 兩組患者術中出血量、手術時間、住院時間比較
2.2 兩組患者手術成功率、術后并發癥和妊娠結局情況比較 A組30例患者手術均成功,成功率為100.00%(30/30),略高于B組的90.00%(27/30),但差異無統計學意義(χ2=1.404,P=0.236);B組發生6例并發癥(1例胎膜早破、4例切口感染、1例膀胱陰道瘺),A組術后未發生并發癥,兩組并發癥發生率差異有統計學意義(χ2=4.630,P=0.031);A組患者術后均成功自然妊娠,其妊娠流產率低于B組,胎兒足月分娩率及新生兒出生體質量均高于B組,差異均具有統計學意義(P<0.05);另A組胎兒活產率、分娩≥34周占比略高于B組,新生兒轉NICU占比略低于B組,但差異均無統計學意義(P>0.05)。見表2。

表2 兩組患者妊娠結局比較
2.3 遠期隨訪情況 A組患者中要求剖宮產術中拆除環扎帶者20例(66.67%),其術中拆除均順利且成功;B組患者均在孕37周來院待產時順利且成功拆除環扎帶。所有患者分娩后均隨訪6個月,未出現慢性盆腔痛、痛經、性交痛等不適情況。
3 討論
宮頸機能不全的主要發病原因是宮頸存在先天性組織解剖結構異常或后天因素影響導致宮頸正常組織和功能損傷,造成患者宮頸內口閉鎖不全、宮頸管變短[6]。雖然早期無任何異常表現,但患者妊娠后,隨著胎兒的不斷發育,子宮頸下段延伸且無法承受不斷增加的子宮壓力而導致流產[7]。
蔣倩穎等[8]在宮頸機能不全患者非孕期進行腹腔鏡下與經陰道環扎術的對比研究,證實經腹腔鏡下宮頸環扎術孕周≥28周的成功率、足月產率均顯著升高,而流產率、早產率、并發癥發生率均明顯降低,說明腹腔鏡在治療宮頸機能不全中具有顯著效果。本研究結果也證實,非孕期腹腔鏡宮頸環扎術雖然與孕期經陰道宮頸環扎術在手術時間和手術成功率上差異不明顯,但前者術中出血量更少、住院時間更短,有效保障了患者的術后恢復,有利于降低并發癥的發生,符合患者對高質量手術的需求。賈亮等[9]在研究中指出,非孕期極簡式腹腔鏡宮頸環扎術與經陰道宮頸環扎術相比,不僅手術時間和住院時間明顯縮短,而且術中出血量及手術并發癥顯著降低,同時孕期發生先兆流產、先兆早產、胎膜早破的比例減少,而孕周、新生兒存活率、新生兒體質量等妊娠結局更具優勢。本研究結果顯示,非孕期腹腔鏡宮頸環扎術后均成功自然妊娠,無早期流產發生;而B組不僅早期流產率達到20.00%,而且胎兒足月分娩率及新生兒出生體質量均明顯不及A組,充分說明非孕期開展腹腔鏡宮頸環扎術治療宮頸機能不全更有利。
可能因本研究因樣本例數較少,A組胎兒活產率、分娩周數≥34周、新生兒轉NICU占比等指標雖然優于B組,但組間比較差異無統計學意義。然而筆者仍推薦在非孕期開展手術治療,原因在于:孕期開展手術,不僅容易造成孕婦應激反應程度的升高,增加了手術風險;而且手術過程中為避免影響胎兒,術者在手術操作、術野等方面受到了制約和限制,增加了手術的難度[10]。相反,非孕期腹腔鏡宮頸環扎術治療宮頸機能不全,一方面該術式的有效性和安全性獲得臨床大量研究證實;另一方面即使患者在妊娠后發生流產,也可及時利用腹腔鏡拆除環扎帶;而且后期還能根據治療需要以及患者的意愿選擇再次腹腔鏡下環扎[11-12]。
綜上所述,非孕期腹腔鏡宮頸環扎術治療宮頸機能不全臨床療效相對更優,其能有效降低患者術后并發癥發生率及流產率,明顯提高患者的妊娠足月分娩率,對于改善患者及新生兒預后均具有重要意義,值得臨床推廣應用。

