優質護理干預在老年糖尿病合并高血壓患者中的有效性研究
王美榮


【摘要】目的:討論優質護理干預在老年糖尿病合并高血壓患者中的有效性。方法:現隨機選取我院2020年2月到2021年2月期間收治的老年糖尿病合并高血壓患者共80例。按照患者住院先后順序分為對照組、實驗組。其中對照組為40例、實驗組為40例。對照組給予患者常規護理。實驗組在對照組的基礎上增加優質護理,觀察實驗組和對照組的護理效果。結果:不同護理后,和對照組相比,實驗組患者血壓和血糖各值均得到明顯改善,組間數據對比顯示(P<0.05),說明數據差異具備統計學意義;實驗組護理有效率要明顯高于對照組(P<0.05),兩組數據對比發現具備統計學差異。結論:優質護理在老年糖尿病合并高血壓護理中發揮了較好的作用,患者的血糖和血壓水平均得到顯著改善,值得應用和推廣。
【關鍵詞】常規護理;優質護理;老年;糖尿病合并高血壓;有效性
【中圖分類號】R473.2 【文獻標識碼】A 【DOI】
Study on the effectiveness of quality care intervention in elderly patients with diabetes and hypertension
Wang Meirong
(Linyi Central Hospital, Linyi, Shandong 276400)
【Abstract】Objective: To discuss the effectiveness of quality nursing intervention in elderly patients with diabetes and hypertension.Methods: A total of 80 elderly patients with diabetes and hypertension admitted from February 2020 to February 2021 were randomly selected.It is divided into control groups and experimental groups according to the order of patient hospitalization.Of these were 40 in the control group and 40 in the experimental group.Routine patient care was given in the control group.The experimental group added quality nursing to the control group and observed the nursing effect of the experimental group and control groups.Results: After different nursing, the blood pressure and blood sugar were significantly improved compared with the control group. The data comparison (P<0.05) showed that the data efficiency was significantly higher than that of the control group (P<0.05) compared to the data.Conclusion: Quality nursing plays a good role in senile diabetes and hypertension nursing, and their blood sugar and blood pressure levels were significantly improved, worthy of application and promotion.
【Key words】Routine care; quality care; old age; diabetes combined with hypertension; effectiveness
糖尿病多發病于老年群體,危害性極強,隨著人們生活方式的改變,以及社會經濟的逐步發展,糖尿病的發病數量逐步呈現上升態勢,相關研究顯示,和正常人相比,糖尿病患者更易出現高血壓,糖尿病若合并為高血壓,則會加重心腦血管疾病出現的風險,加大致死率和致殘率,若治療不及時,極易出現糖尿病腎病、心力衰竭及高血壓腎病等較多并發癥,乃至猝死,嚴重威脅患者生命健康。故而有效治療和護理,對糖尿病合并高血壓患者來說,具有重要意義。隨著護理服務的不斷研究與轉變,優質護理服務方式逐步被廣泛使用,將其使用在老年糖尿病合并高血壓患者的臨床護理上,護理效果比較顯著[1-2]。為探析優質護理服務的有效性及可靠性,我院特選取老年糖尿病合并高血壓患者80例進行分組研究,具體見下文。
1 資料與方法
1.1 一般資料
現隨機選取我院2020年2月到2021年2月期間收治的老年糖尿病合并高血壓患者共80例。按照患者住院先后順序分為對照組、實驗組。其中對照組為40例、實驗組為40例,對照組中包括男性患者10例,女性患者30例,年齡63-87歲,平均(74.26±8.21)歲,實驗組中包括男性患者12例,女性患者28例,年齡63-89歲,平均(74.29±8.26)歲,兩組患者差異(P>0.05),具可比性。
1.2 方法
對照組患者在本次研究中采用常規方式護理,對患者的病情進行觀察,遵醫囑用藥治療、并實行飲食及環境等干預,實驗組在此之上采用優質護理干預。(1)飲食護理:護理人員需囑咐患者不可食用淀粉含量高于含糖量高的食物,腌制食品盡可能少攝入,飲食以高蛋白、少鹽、多纖維及高礦物質等為主,保證營養的攝入,提升抗病能力,嚴禁刺激性食物及煙酒的攝入。(2)心理干預,由于群體的特殊性,以及擔憂病情及家庭經濟壓力等,患者極易出現焦慮、緊張等負面心理,使其血壓及血糖增高,護理人員需及時和患者進行交流,了解患者的內心需求,盡可能滿足患者的合理要求,掌握患者的性格特點,實行針對性心理引導,采用鼓勵式的語言方式和患者交流,提升信任度。可播放舒緩的音樂或看電視等方式,分散患者的注意力,進而緩解患者的不良心理。(3)健康宣教:因為糖尿病、高血壓的出現和患者的生活方式與行為有關,因此健康教育顯得尤為重要,囑咐患者按時按量就餐,以少食多餐為主,引導患者每天進行適宜訓練,鼓勵患者時常進行四肢運動,單次運動時間不宜過長,運動強度不可過高,增快血壓循環,保證休息,確保睡眠充足,保證身體素質逐步增強;將血壓和血糖的檢測方法教會給患者,并叮囑患者定期進行測量,遵醫囑用藥治療,定時使用一種胰島素進行降壓與降糖治療。
1.3 指標觀察
觀察不同護理方式后患者的血壓及血糖水平。
觀察兩組患者護理有效率,顯效:治療前和治療后對比發現,患者的血壓和血糖接近正常值者;有效:治療前和治療后對比發現,患者的血壓和血糖明顯得到改善;無效治療前和治療后對比發現,患者的血壓和血糖沒有任何變化;總有效率為1與無效率之差。
1.4 統計學方法
數據處理:SPSS21.0統計學軟件;資料描述:計數資料為(n%),計量資料為(x±s);差異檢驗:計數資料為X 2,計量資料為t;統計學意義判定標準:P<0.05。
2 結果
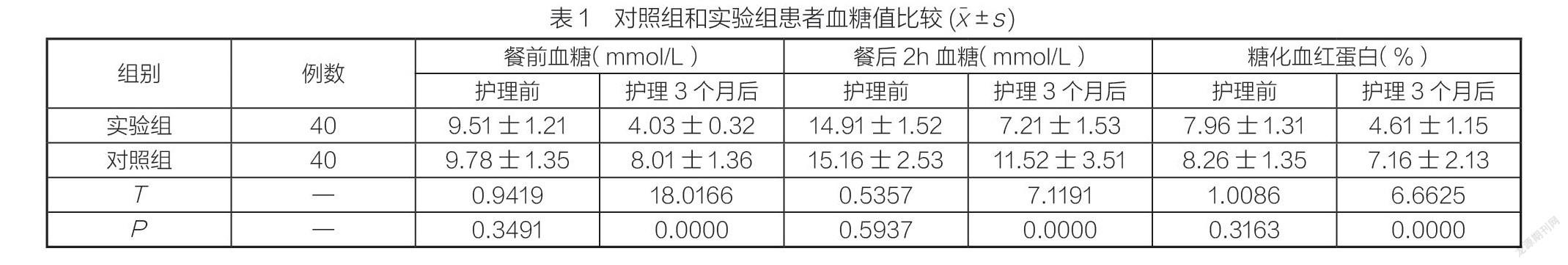
2.1 比較兩組患者護理前后的血糖值
護理前,兩組患者的血糖各值對比差異不大(P>0.05);護理3個月后,兩組患者的血糖各值對比差異顯著(P<0.05),具體見表1。
2.2 比較兩組患者護理前后的血壓值
護理前,護理前,實驗組患者的舒張壓及收縮壓和對照組相比差異不明顯,組間數據對比沒有統計學差異(P>0.05);護理3個月后,實驗組患者的收縮壓及舒張壓均明顯較低,對照組相比均較高,兩組數據對比有統計學意義(P<0.05),具體見表2。
2.3 比較兩組患者的護理有效率
實驗組護理有效率較高,對照組相比較低,組間對比具備統計學差異(P<0.05),見表3。
3 討論
糖尿病和高血壓是臨床上比較多見的疾病,以老年患者居多,具備較高的致死率和致殘率,嚴重影響患者生命健康。近些年,隨著高血壓及糖尿病發病數量的逐步增多,致使老年糖尿病合并高血壓的發病數量亦隨之增多,因為糖尿病合并高血壓對加大心腦血管疾病出現的風險指數,因此對其采取適宜的治療和護理措施,具有重要意義[3-5]。糖尿病合并高血壓老年患者會由于疾病的影響,出現負面心理,導致升糖激素反常分泌,降低機體對胰島素的敏感性,胰島素的抵抗作用變加強,難以控制血壓與血糖水平。優質護理主要是依據患者的具體狀況制定適宜患者健康恢復的一項具有針對性的護理措施,通過心理干預,可明顯改善患者的不良心理;健康宣教干預,能夠及時糾正患者的不良生活方式,一定程度上使患者的病情得到有效控制。運動干預,能夠加快機體對糖氧化的利用,加大胰島素的敏感度,進而控制血糖;飲食護理,能夠減少不良飲食導致病情增重的情況,補充身體需要的營養,提升患者的抗病能力,縮短康復時間[6-8]。本次研究結果也發現,護理3個月后,實驗組患者的血壓及血糖水平得到明顯改善,對照組則改善不明顯,且實驗組護理有效率要遠遠高于對照組,由此說明,優質護理的可行性及重要性。總之,在老年糖尿病合并高血壓的臨床護理中,優質護理的護理效果比較理想,可明顯改善患者的血壓及血糖水平,使疾病得到有效控制,護理有效率較高,完全值得被使用和推廣。
參考文獻:
[1]郝雁紅,吳清,李云,王瀅麗,張穎,羅雅會,劉彥棟,李引.達格列凈在2型糖尿病合并高血壓患者中的臨床應用[J].中國當代醫藥,2021,28(18):12-16.
[2]陳嘉睿,葉鵬,Countouris?ME,Villanueva?FS,Berlacher?KL,Cavalcante?JL,Parks?WT,Catov?JM.2型糖尿病合并高血壓患者維生素D缺乏的高患病率及其與胱抑素C和其他心血管病及腎臟風險生物標志物的相關性[J].中華高血壓雜志,2021,29(05):475.
[3]王艷艷,劉潔,丁曉彤,連平.規范化管理模式對糖尿病合并高血壓腦出血患者血糖控制及并發癥的影響[J].檢驗醫學與臨床,2021,18(09):1325-1327.
[4]楊燕英,程鋼,張敬華,徐莉莉,聶圓圓,高茂龍.老年2型糖尿病合并高血壓和(或)血脂異常患者腹部脂肪分布特點研究[J].北京醫學,2021,43(04):292-295.
[5]謝泉,楊靖.口服苯磺酸氨氯地平+厄貝沙坦治療老年糖尿病合并高血壓伴高尿酸血癥對血壓、血尿酸水平的改善作用[J].中國社區醫師,2021,37(06):70-71.
[6]陳慶昭,林圣納,黎艷珊,鄧新霞,廖衛峰.曲美他嗪對老年糖尿病合并高血壓血漿骨膜蛋白、血清孤獨G蛋白耦聯受體配體及內皮功能的影響[J].中國老年學雜志,2021,41(03):484-487.
[7]王寧,藺千.福辛普利聯合氨氯地平對糖尿病合并高血壓患者血清轉化生長因子-β1、醛固酮和C反應蛋白的影響[J].嶺南心血管病雜志,2021,27(01):62-66.
[8]賴俊生,盧盛維,盧潔光,盧品香.麥冬湯合牛膝飲加味治療2型糖尿病合并高血壓的臨床效果及安全性分析[J].心血管病防治知識,2021,11(03):6-8.

