經鼻雙水平正壓通氣治療新生兒呼吸窘迫綜合征療效分析
楊瑞新 于寧 馬桂云 張立明
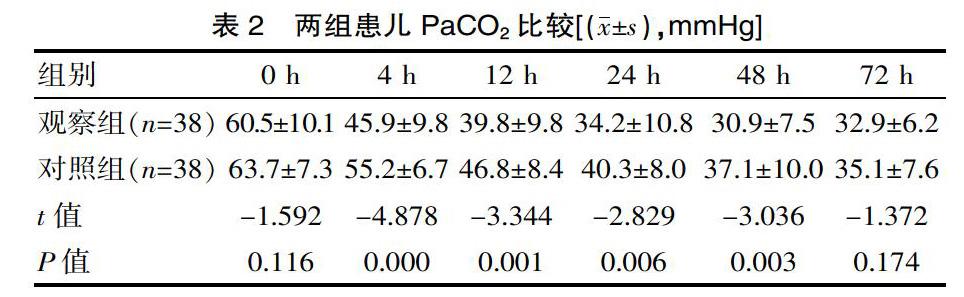
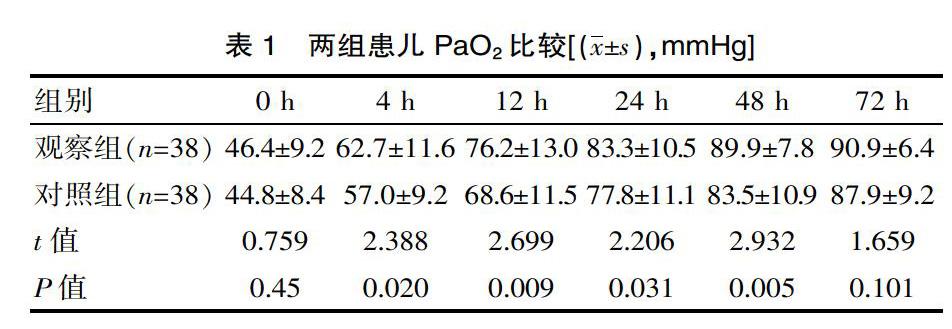
[摘要] 目的 探討經鼻雙水平正壓通氣( nDuoPAP )在新生兒呼吸窘迫綜合征( NRDS )治療中的療效。 方法 回顧性分析該院2016年 1月— 2017年 12月間患有 NRDS 的 76 例早產兒,38例給予經鼻持續氣道正壓通氣(NCPAP)作為對照組,另外的 38 例給予 nDuoPAP 通氣作為觀察組,主要觀察并記錄兩組患兒使用無創呼吸支持治療前及治療后 4、12、24、 48、72 h 動脈血氣二氧化碳分壓(PaCO2)、氧分壓(PaO2)。 結果 觀察組患兒無創呼吸支持治療后 4 h評估動脈血氣PaCO2[(62.7±11.6)mmHg vs(57.0±9.2)mmHg]、12 h評估動脈血氣PaCO2[(76.2±13.0)mmHg vs(68.6±11.5)mmHg]、24 h評估動脈血氣PaCO2[(83.3±10.5)mmHg vs(77.8±11.1)mmHg]、48 h評估動脈血氣PaCO2[(89.9±7.8)mmHg vs(83.5±10.9)mmHg] ,差異有統計學意義(t=2.388、2.699、2.206、2.932 ,P<0.05);4 h評估動脈血氣? PaO2[(45.9±9.8) mmHg vs(55.2±6.7) mmHg]、12 h評估動脈血氣? PaO2[(39.8±9.8) mmHg vs(46.8±8.4) mmHg]、24 h評估動脈血氣PaO2[(34.2±10.8)mmHg vs(40.3±8.0)mmHg];48 h評估動脈血氣PaO2[(30.9±7.5) mmHg vs(37.1±10.0)mmHg]與對照組比較有明顯改善,差異有統計學意義(t=-4.878、-3.344、-2.829、-3.036,P<0.05)。結論 與對照組相比,觀察組應用nDuoPAP進行NRDS 初始呼吸支持治療可明顯改善氧合,更實用和安全。
[關鍵詞] 新生兒呼吸窘迫綜合征; 經鼻持續氣道正壓通氣;療效分析
[Abstract] Objective To investigate the effect of nasal bilevel positive pressure ventilation (nDuoPAP) in the treatment of neonatal respiratory distress syndrome (NRDS). Methods A retrospective analysis was performed on 76 preterm infants with NRDS from January 2016 to December 2017. Thirty-eight patients were given nasal continuous positive airway pressure (NCPAP) as a control group, and 38 were given nDuoPAP ventilation as the observation group, the two groups of children were mainly observed and recorded the arterial blood gas carbon dioxide partial pressure (PaCO2) and oxygen partial pressure (PaO2) before and after 4, 12, 24, 48, and 72 h of non-invasive respiratory support treatment. Results In the observation group, arterial blood gas PaCO2[(62.7±11.6)mmHg vs (57.0±9.2) mmHg]was evaluated 4 hours after noninvasive respiratory support treatment, and arterial blood gas PaCO2[(76.2±13.0)mmHg vs(68.6±11.5)mmHg]was evaluated 12 hours. Blood gas PaCO2[(83.3±10.5)mmHg vs(77.8±11.1)mmHg] and 48-hour evaluation of arterial blood gas PaCO2[(89.9±7.8)mmHg vs(83.5±10.9)mmHg], the differences were statistically significant( t=2.388,2.699,2.206,2.932 ,P<0.05); 4 hours to evaluate arterial blood gas PaO2[(45.9±9.8) mmHg vs(55.2±6.7) mmHg], 12 hours to evaluate arterial blood gas PaO 2[(39.8±9.8) mmHg vs(46.8±8.4) mmHg], and 24 hours to evaluate arterial blood gas PaO2[(34.2±10.8)mmHg vs(40.3±8.0)mmHg]; PaO2[(30.9±7.5) mmHg vs(37.1±10.0)mmHg]of arterial blood gas evaluated at 48 hours has a significant improvement compared with the control group, the difference was statistically significant (t=-4.878,-3.344,-2.829,-3.036,P<0.05). Conclusion Compared with the control group, the application of nDuoPAP for NRDS initial respiratory support treatment can significantly improve oxygenation, which is more practical and safer.
[Key words] Neonatal respiratory distress syndrome; Nasal continuous positive airway pressure;Efficacy analysis
新生兒呼吸窘迫綜合征是因肺發育不成熟而至呼吸困難[1]。患兒在出生后的數小時內,會出現呼吸急促,甚至合并呼吸衰竭致患兒死亡,病死率較高[2]。 因此, 該院選取2016年1月—2017年12月收治的新生兒呼吸窘迫患者76例對其采用nDuoPAP治療NRDS治療方式進行治療,旨在找到一種有效治療措施,從而為臨床提供更為科學的治療方案,現報道如下。
1? 資料與方法
1.1? 一般資料
回顧性分析該院收治的新生兒呼吸窘迫患者76例,所有患者均符合相關診斷標準。納入標準為:①胎齡 28~36 周;②日齡<24 h;③患兒伴有呼吸急促、吸氣三凹征等臨床癥狀,且存在低氧現象,呼吸困難,病情逐漸加重;④該次研究經過倫理委員批準,患者及家屬均同意參與該次研究,并已在知情同意書上簽字。排除標準:①出生胎齡<28 周,或出生體重<1 000 g;②合并其他嚴重并發癥例如:青紫形心臟病等給予 無創通氣的38例呼吸窘迫患兒作為對照組,給予nDuoPAP治療的38例NRDS 患兒設為觀察組。兩組患兒胎膜早破等情況比較差異無統計學意義(P>0.05)。
1.2? 方法
①對照組和觀察組分別采用NCPAP通氣和 nDuoPAP 通氣;兩組干預標準使用頭罩或雙腔鼻導管吸氧方式患者仍會出現呼吸窘迫現象,且血氧飽和度不達標,在85% 以下。
②具體參數設定NCPAP 和nDuoPAP分別采用新西蘭 Fisher Paykel CPAP 呼吸機:采用瑞士菲萍(Fabian)新生兒及小兒呼吸機,前者Flow 8~10 L/min , PEEP 6~8 cmH2O,FiO2 0.3~0.5;nDuoPAP:后者PIP 12~15 cmH2O,PEEP 4~6 cmH2O,Ti 0.4~0.5 s,FiO2 0.3~0.5 。根據血氣分析、血氧飽和度(SpO2)調節參數(上限PEEP≤8 cmH2O,PIP≤15 cmH2O,FiO2≤0.5),維持SpO2 90%~94%[3-6],不高于95%, PaO2>50 mmHg,PaCO2<50 mmHg。
2? 結果
2.1? 患兒血氣各項指標的變化
觀察組患兒無創呼吸支持治療后 4、12、24、48 h評估動脈血氣 PaO2、PaCO2 與對照組比較有明顯改善,差異有統計學意(P<0.05)。見表1、表2。
3? 討論
NRDS是新生兒期常見的呼吸系統疾病之一,多見于早產兒,患兒的胎齡越小,發病率越高,同時也是導致早產兒死亡的主要原因之一[7-8]。因此,給予及時、有效的生命支持方式,對挽救患兒生命及改善預后尤其重要。
DuoPAP 屬于一種新型呼吸支持模式,在DuoPAP中,呼吸機會自動并按一定規律 ,在正氣道壓力 (PIP)和呼氣末正壓(PEEP)之間轉換 ,轉換時間需根據原本的設定時間進行調整。患兒可實現在吸氣壓力和呼吸壓力的基礎上自由呼吸,此種呼吸支持模式和雙相氣道正壓正壓(BIPAP)模式的無創呼吸支持模式相似[9-11]。
該次實驗組結果表明,觀察組患兒無創呼吸支持治療后 4 h評估動脈血氣PaCO2[(62.7±11.6)mmHg vs(57.0±9.2)mmHg]、12 h評估動脈血氣PaCO2 [(76.2±13.0)mmHg vs(68.6±11.5)mmHg]、24 h評估動脈血氣PaCO2 [(83.3±10.5)mmHg vs(77.8±11.1)mmHg]、48 h評估動脈血氣PaCO2[(89.9±7.8)mmHg vs(83.5±10.9)mmHg],差異有統計學意義(t=2.388、2.699、2.206、2.932,P<0.05);4 h評估動脈血氣? PaO2[(45.9±9.8) mmHg vs(55.2±6.7) mmHg]、12 h評估動脈血氣? PaO2[(39.8±9.8) mmHg vs(46.8±8.4) mmHg]、24 h評估動脈血氣? PaO2[(34.2±10.8)mmHg vs(40.3±8.0)mmHg];48 h評估動脈血氣PaO2[(30.9±7.5) mmHg vs(37.1±10.0)mmHg]與對照組比較有明顯改善,差異有統計學意義(t=-4.878、-3.344、-2.829、-3.036,P<0.05)。由此可見,采用經持續氣道正壓通氣治療,對新生兒呼吸窘迫癥狀有明確的治療效果,可提高患兒呼吸功能。
高于波等[12]學者研究表明,實驗組PaCO2 0 h(56.72±11.48)mmHg;12 h(48.77±6.49)mmHg;24 h(46.57±7.69)mmHg;72 h(0.26±0.04)mmHg;參照PaCO2 0 h(0.39±0.06)mmHg;12 h(0.34±0.06)mmHg;24 h(0.30±0.04)mmHg;72 h(0.30±0.04)mmHg。兩組PaCO2患兒0 h和72 h通氣參數差異無統計學意義(P>0.05)。實驗組PaCO2患兒12、24 h、48 h通氣參數均有明顯對比差異無統計學意義(P>0.05)。實驗組 PaO2 0 h(0.304±0.069)mmHg;12 h(0.351±0.121)mmHg;24 h(0.378±0.107)mmHg;48 h(0.401±0.138)mmHg;72 h(0.645±0.109)mmHg;參照組PaO2 0 h(0.292±0.107)mmHg;12 h(0.462±0.175)mmHg;24 h(0.478±0.159)mmHg;48 h(0.484±0.135)mmHg;72 h(0.657±0.079)mmHg,實驗結果與該文研究結果類似。
綜上所述, nDuoPAP通氣應用于 NRDS 實用性強,操作簡單,尤其對輕度 NRDS 療效明顯優于 NCPAP,能有效改善氧合,減少 CO2 潴留,在NRDS 的臨床治療上具有更高的價值。
[參考文獻]
[1]? 張馨丹,鄭軍,王曉鵬,等.無創通氣在治療新生兒呼吸系統疾病中的應用進展[J].臨床兒科雜志,2015,33(4):387-390.
[2]? 孔令凱,孔祥永,李麗華,等.雙水平正壓通氣和持續氣道正壓通氣在早產兒呼吸窘迫綜合征中應用的比較[J].中國當代兒科雜志,2012,14(12):888-892.
[3]? 黃方, 劉小輝. 肺泡表面活性物質聯合雙水平正壓通氣治療新生兒呼吸窘迫綜合征的療效觀察[J]. 臨床肺科雜志, 2019, 24(6):1023-1025.
[4]? 張慧杰, 溫曉紅. 雙水平正壓通氣在早產兒呼吸支持中的應用進展[J]. 中國兒童保健雜志, 2018, 26(8):858-861.
[5]? 金漢珍,黃德珉,官希吉.實用新生兒學[M].北京:人民衛生出版社,2007:421-425.
[6]? 中華醫學會兒科學分會新生兒學組. 早產兒無創呼吸支持臨床應用建議[J]. 中華兒科雜志, 2018(9): 643-647.
[7]? 杜志芹. 雙水平氣道正壓通氣聯合氣管插管-肺表面活性物質-拔管治療呼吸窘迫綜合征早產患兒的療效[J]. 醫療裝備, 2019(6):7-8.
[8]? Estenssoro E, Dubin A.Acute respiratory distress syndrome[J].Medicina(B Aires),2016,76(4):235-241.
[9]? 何米蘭. 肺表面活性物質聯合BiPAP無創呼吸模式治療不同胎齡新生兒呼吸窘迫綜合征的效果[J].中國實用醫刊, 2019, 46(2):58-61.
[10]? 邱耀蟬. 經鼻高流量加溫濕化正壓通氣治療新生兒呼吸窘迫綜合征的護理[J]. 實用臨床護理學電子雜志, 2019, 4(33):58.
[11]? 杜華. 注射用牛肺表面活性劑聯合鼻塞式氣道正壓通氣治療新生兒呼吸窘迫綜合征的效果[J]. 河南醫學研究, 2019(10):1807-1808.
[12]? 高子波, 韓良榮, 潘兆軍,等.經鼻雙水平正壓通氣治療早產兒呼吸窘迫綜合征的臨床研究[J].中國醫藥導報, 2017(24):130-134.
(收稿日期:2020-02-20)

