急診胃鏡檢查和治療在急性上消化道出血疾病中的作用探討
呂賢茂 陳 波 許瑞華
廣東省陽江市陽東區人民醫院急診科,廣東陽江 529500
作為臨床上常見的消化系統危急重癥,急性上消化道出血多由十二指腸潰瘍、胃潰瘍以及食管靜脈曲張等引起,患者表現為不同程度嘔血、黑便等,部分患者甚至會發生失血性休克、暈厥[1],若治療不及時或治療方式不當,將直接威脅到患者生命安全,因此及時對患者進行止血、控制疾病發展尤為重要。傳統臨床針對急性上消化道出血多以內科治療為主,盡管可起到止血作用,但并發癥多、預后差[2],甚至會延誤最佳治療時機。近年來,急診胃鏡在急性上消化道出血診斷及治療中得以應用,為探究其應用價值,收集急性上消化道出血病例60例,均為2017年9月~2019年9月我院收治患者,現報道如下。
1 資料與方法
1.1 一般資料
選取2017年9月~2019年9月我院收治的上消化道出血患者60例作為研究對象,按照隨機數字表法分為觀察組與對照組,每組30例。對照組中男17例,女13例,年齡19~68歲,平均(45.8±6.3)歲,病程 3~ 23h,平均(16.83±2.24)h;觀察組中男18例,女12例,年齡19~67歲,平均(45.9±6.2)歲,病程4~21h,平均(16.87±2.32)h。兩組患者年齡、性別、病程等一般資料比較差異無統計學意義(P>0.05),具有可比性。
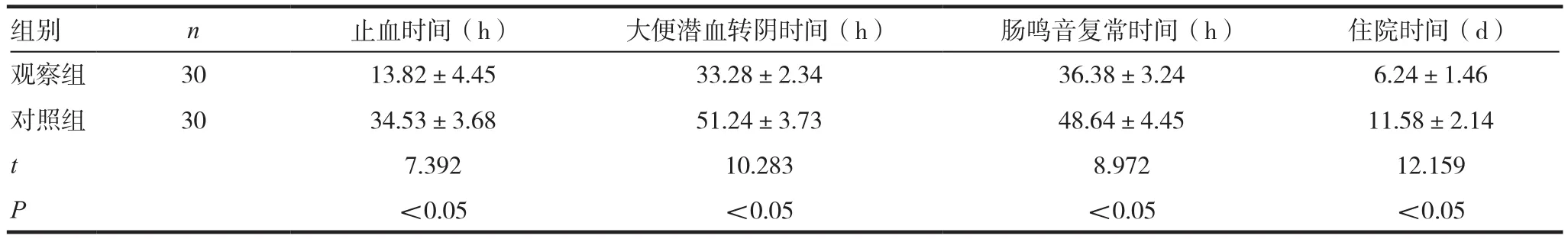
表1 兩組患者臨床癥狀消失時間及住院時間比較(x ± s)
1.2 納入與排除標準
納入標準:(1)所有患者經診斷及胃鏡檢查均確診為急性上消化道出血疾病,與WHO急性上消化道出血疾病臨床診斷標準描述符合[3];(2)患者臨床資料及病史、檢查記錄等資料完善,檢查前均告知患者家屬,患者家屬已了解且同意加入研究,符合醫學倫理學要求。排除標準:(1)合并重要臟器官疾病及心肝腎功能疾病者;(2)存在診療風險及其他類型出血患者;(3)合并多系統并發癥或合并嚴重感染患者;(4)神志不清或精神障礙患者;(5)妊娠期、哺乳期婦女[4]。
1.3 方法
兩組患者入院后均行抑酸及基礎對癥治療,針對出血量大、生命體征不穩定患者實施擴容及輸血治療。對照組:給予去甲腎上腺素注射液(山東新華制藥股份有限公司,H37020635)靜脈滴注,8mg/100mL,與此同時給予凝血酶治療。觀察組:待患者病情穩定后給予PE300BF 腹腔鏡電子胃鏡(深圳市永利鑫科技有限公司)檢查,檢查前常規備血,構建靜脈通道,確保患者血容量充足,對患者血常規、心率、血壓等給予持續監護。指導患者保持左側臥位,兩腿保持彎曲狀態,將褲帶松開,口咬牙墊,進鏡后對患者食管、胃、十二指腸球部等進行觀察,可采用生理鹽水沖洗、體位轉動等方法獲得清晰的視野,減少觀察盲區,確保病灶完全暴露。針對非靜脈曲張性上消化道出血可在內鏡下實施噴灑止血治療,或采用注射止血、套扎止血;針對食管靜脈曲張及胃底出血建議行硬化治療、套扎治療。確保患者消化道無活動性出血后再退鏡。
1.4 觀察指標
觀察并記錄患者癥狀消失時間及住院時間。療效評估標準:將患者治療后糞隱血測試顯示陰性、出血情況消失記為顯效;患者接受治療后黑便、嘔血癥狀緩解,出血量明顯減少記為有效;經過治療癥狀無改善或加重記為無效[5]。患者經過治療止血成功后5d內再次出現黑便、嘔血等癥狀可判斷為再出血[6]。
1.5 統計學方法
采用SPSS20.0統計學軟件對數據進行分析,計量資料以()表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者臨床癥狀消失時間及住院時間比較
觀察組患者止血時間、大便潛血轉陰時間等癥狀消失時間均短于對照組,在住院時間指標上觀察組與對照組比較,差異有統計學意義(P<0.05),見表1。
2.2 兩組患者治療效果比較
觀察組總有效率為93.3%,高于對照組的70.0%,差異有統計學意義(P<0.05),見表2。
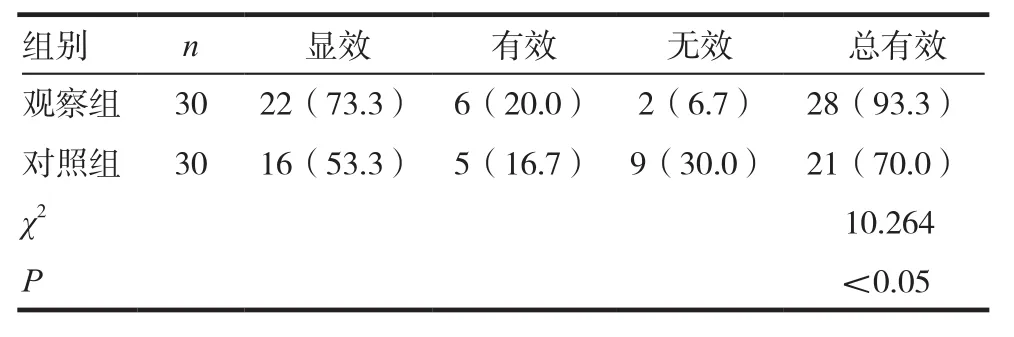
表2 兩組患者治療效果比較[n(%)]
2.3 兩組患者再出血發生率比較
治療后觀察組與對照組患者發生再出血分別為1例(3.3%)、5例(16.7%),兩組比較差異有統計學意義(χ2=4.203,P<0.05)。
3 討論
調查研究發現,急性上消化道出血發病率高達5%~10%,患者表現為黑便、嘔血,部分合并頭暈、乏力[7-9],隨著人們飲食結構及生活習慣的變化,其發病率逐年攀升,受到了臨床的廣泛關注。消化道的任何部位都存在出血的可能,出血的癥狀取決于部位及嚴重程度。輕微的出血容易被臨床忽視,但出血若長期存在則會引起缺鐵性貧血的發生,因此對急性上消化出血給予早期診斷及治療尤為重要。消化性潰瘍、食管靜脈曲張是急性上消化道出血的常見病因,臨床針對該疾病多采用急診內鏡診斷方式,有研究顯示胃鏡檢查能夠診斷出90%以上急性上消化道出血疾病,患者在24h內就診,通過急診胃鏡檢查,病因診斷準確率能夠達到99%[10]。胃鏡具有圖像直觀、視野廣、檢查安全可靠、診斷準確等優點,對胃炎、胃潰瘍、胃部腫瘤以及食道和十二指腸病變的診斷都很有價值。目前胃部疾病的檢查常規進行胃鏡檢查,不僅能直觀觀察,還能進行鏡下取活檢,活檢后進行病理檢查可以確診胃部所有的良惡性疾病。對于胃部出血,還可以進行胃鏡下止血。早期準確診斷直接影響著急性上消化道出血患者能否順利搶救成功,X線在出血期患者診斷中存在一定的局限,實施胃鏡檢查一方面能夠方便臨床醫師對食管、胃等部位病變的觀察[11-12],另一方面能夠通過病理檢查明確病因及出血部位,除此之外在確診后還能夠針對患者活動性出血情況采用相應的止血治療,起到迅速止血的效果,對于患者病情控制、迅速止血有著重要的意義[13]。因而胃鏡檢查是診斷上消化道出血病因的首選檢查方法,建議患者在出血24~48h內立即行急診胃鏡檢查,得到及時有效的診治。在急診胃鏡下,出血灶能夠被及時發現,便于把握治療時機,及時采取有效的措施對出血進行控制,不僅可以減輕患者身心痛苦,而且能夠降低出血量,有效彌補了常規治療的局限性。臨床醫師可對出血部位進行直接探查,明確出血部位、出血方式等,各項治療及處理措施均依據患者出血部位、出血量等實際情況制定,提升了臨床治療針對性,避免了盲目治療,能夠強化治療效果。急診胃鏡下檢查、治療具有較高的診斷準確率,不僅創傷小,患者恢復快,而且能夠提升患者治療依從性,在提升臨床診治水平的前提下對疾病做到早發現、早治療。除此之外,還能夠在胃鏡下對患者再出血風險進行評估,為下一步治療方案的制定提供可靠的參考依據。需要注意的是,急性上消化道出血患者病情危重,患者入院后應加強對患者生命體征及出血征象的監測,提前備血,為患者建立靜脈通道,與此同時給予補液、糾正休克等常規治療[14]。待明確病因后根據患者實際情況選擇金屬夾止血、硬化治療、套扎治療等,該治療方式操作簡單、創傷小,預后好[15],本研究中觀察組患者接受急診胃鏡檢查及治療,結果可以發現該組患者治療后癥狀消失時間及住院時間短于對照組,治療后再出血發生率較對照組低,治療總有效率達到93.3%,彰顯了該診治方法的優越性。
綜上所述,急診胃鏡診斷及治療應用于急性上消化道出血疾病患者,是控制患者病情、防止再出血的有效方式,療效可靠,可在臨床上推廣、應用。

