重灸中脘穴聯合半夏瀉心湯加減在急性胃炎中的應用效果
于 倩
(山東省菏澤市中醫醫院,山東 菏澤274000)
急性胃炎一般由刺激性食物或抗炎鎮痛藥物引起,臨床多表現為上腹部脹滿不適、疼痛、惡心嘔吐等消化不良癥狀,是臨床常見病。若不及時治療,易發展為慢性胃炎,影響患者生活質量。本文采用重灸中脘穴聯合半夏瀉心湯加減治療急性胃炎,臨床療效滿意,現報道如下。
1 臨床資料
1.1 一般資料 選取2017年2月至2019年2月菏澤市中醫醫院接診的80例急性胃炎患者,按照隨機數字表法分為對照組和觀察組,每組40例。對照組男17例,女23例;年齡30~52歲,平均(36.16±2.14)歲;病程最短10 min,最長3 h,平均(1.30±0.10)h。觀察組男19例,女21例;年齡29~51歲,平均(37.16±2.19)歲;病程最短20 min,最長2 h,平均(1.20±0.20)h。兩組患者一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 診斷標準 ①西醫診斷參考《內科學》中急性胃炎的診斷標準,癥狀:上腹部不適,腹脹腹痛,食欲減退,惡心嘔吐等;體征:劍突下壓痛,一般無反跳痛及肌緊張;輔助檢查:胃鏡檢查結果顯示胃黏膜充血水腫,以胃底、胃體為主[1]。②中醫診斷參考《中醫內科學》中胃痛的相關診斷標準,診斷要點:胃脘脹痛,有灼熱感,食后尤甚,呃逆,痛時拒按,疲乏,口苦,失眠,舌質淡紅,苔薄黃,脈弦數或滑[2]。
1.3 納入標準 ①符合上述診斷標準。②患者及家屬同意參與本研究,并簽署知情同意書。③患者治療依從性好。
1.4 排除標準 ①慢性消化性胃潰瘍者。②合并凝血障礙疾病、惡性腫瘤及精神疾病者。③高血壓病、糖尿病患者。④腹部皮膚疾患且對艾煙過敏患者。⑤孕產婦和哺乳期患者。⑥對重灸不耐受,中途退出患者。
2 治療方法
2.1 對照組 予以半夏瀉心湯加減口服聯合常規護理。基本藥物組成:清半夏12 g,黃芩片15 g,黃連片5 g,干姜5 g,大棗15 g,甘草片6 g;伴噯氣反酸者,加旋覆花15 g(包煎),海螵蛸20 g(粉碎另包);胃痛甚者,加延胡索15 g,木香15 g;伴惡心嘔吐者,加瓜蔞皮15 g,竹茹15 g。每日1劑,水煎溫服,每次100 mL,每日3次。同時實施常規護理,患者應注意休息,減少劇烈運動,對應激造成的急性胃炎應臥床休息;做好對患者的心理疏導,放松其身心;宜進食少渣、溫涼的半流質飲食,避免食用辛辣刺激食物,可喝牛奶、米湯等流質飲食以中和胃酸,但頻繁嘔吐者應禁食。治療1周。
2.2 觀察組 在對照組基礎上予以重灸中脘穴。操作方法:患者取平臥位,暴露上腹部,將裝有艾絨的艾灸盒放置于中脘穴上,點燃艾絨,每次艾灸時間為20 min,艾灸時注意觀察是否有艾灰掉落以免燙傷皮膚,每日重灸2次,分別于上午10:00和下午15:00進行治療。注意事項:灸前2 h內勿進食,且艾灸治療后飲食宜清淡。治療1周。
3 療效觀察
3.1 觀察指標 ①臨床療效。②中醫癥狀積分:觀察治療前后中醫癥狀積分,包括噯氣反酸、胃脘痛、胃脘痞滿,每個癥狀分值范圍為1~5分,分值越高表明癥狀越重[3]。
3.2 療效評定標準 參考《中醫病證診療常規》[4]。治愈:胃痛及其他癥狀消失,胃鏡檢查胃黏膜無充血水腫;好轉:胃痛緩解,發作次數減少,其他癥狀減輕,胃鏡檢查胃黏膜水腫明顯減輕;未愈:癥狀無變化,胃鏡檢查胃黏膜充血水腫無變化。治愈率和好轉率計為總有效率。
3.3 統計學方法 采用SPSS 22.0統計軟件分析數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以例(%)表示,采用χ2檢驗。P<0.05為差異具有統計學意義。
3.4 結果
(1)中醫癥狀積分比較 治療前,兩組中醫癥狀積分比較,差異無統計學意義(P>0.05);治療后,兩組中醫癥狀積分均低于治療前,且觀察組均低于對照組,差異均有統計學意義(P<0.05)。見表1。
表1 兩組急性胃炎患者治療前后中醫癥狀積分比較(分,±s)

表1 兩組急性胃炎患者治療前后中醫癥狀積分比較(分,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 噯氣反酸 胃脘痛 胃脘痞滿觀察組 40 治療前 2.77±0.43 2.74±0.52 2.78±0.69治療后 1.61±0.30△▲ 1.59±0.38△▲ 1.51±0.23△▲對照組 40 治療前 2.76±0.44 2.73±0.53 2.79±0.64治療后 2.16±0.32△ 2.02±0.37△ 1.92±0.43△
(2)臨床療效比較 觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05)。見表2。
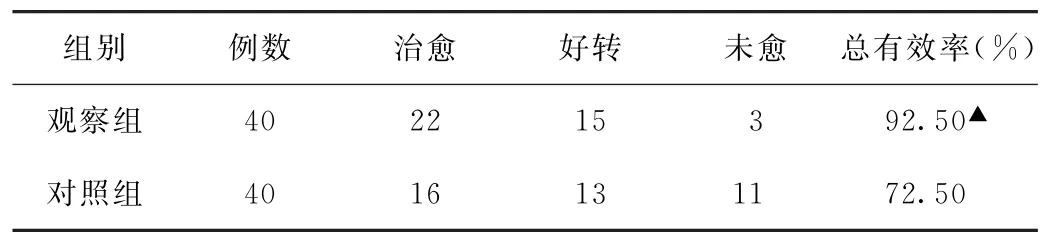
表2 兩組急性胃炎患者臨床療效比較(例)
4 討論
急性胃炎屬于中醫“胃痛”“胃脘痛”等范疇,是以上腹胃脘部疼痛為主癥的病證,常因外邪犯胃、飲食傷胃、情志不暢等誘發,其病機為胃氣阻滯,失于和降,不通則痛。目前,現代醫學主要采用保護胃黏膜、止痛等對癥治療,但效果仍不理想。本研究采用重灸中脘穴聯合半夏瀉心湯加減治療急性胃炎,取得較好的效果。
半夏瀉心湯具有和胃降逆、散結除痞之功,善治寒熱互結、胃氣不和之心下痞證。方中黃芩、黃連苦寒降泄;半夏和胃消痞,降逆止嘔;干姜溫以散寒,合半夏辛開散結;甘草調藥和中。全方溫清并用,辛開苦降,補瀉兼施,共奏和胃降逆、消痞散結之功。現代藥理學研究證實,半夏瀉心湯具有保護胃黏膜、抗腫瘤、抗幽門螺桿菌、雙向調節胃腸功能、抗氧化、止瀉、調節腦中樞遞質、抗缺氧等藥理作用[5]。陳思等[6]采用半夏瀉心湯治療功能性胃痛,治療總有效率為98.65%。
中醫重灸法有別于常規灸法,其特點為用大量艾絨點燃,通過刺激相應穴位,以高熱量進行溫熱刺激,艾灸中脘可達到溫通經絡、調和氣血、祛濕散寒的作用[7]。中脘為胃之募穴,有理中焦、化滯和中之功,主治胃痛嘔吐、呃逆反胃等。現代解剖學研究發現,中脘穴下方深處毗鄰腹橫筋膜、腹膜、胃等[8],重灸的溫熱作用直接作用于中脘穴,可降低腹橫筋膜、腹膜和胃壁肌肉張力[9],達到解痙止痛的作用。
本研究結果表明,治療后,兩組中醫癥狀積分均低于治療前,且觀察組低于對照組,差異均有統計學意義(P<0.05);觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05)。表明通過內服方藥,外輔重灸,內外同治,同時對患者進行飲食指導及護理干預,能有效控制患者胃痛癥狀,臨床效果確切。
綜上所述,重灸中脘穴聯合半夏瀉心湯加減能明顯改善急性胃炎患者相關臨床癥狀,提高臨床療效,且該方法操作簡便,值得在臨床中推廣應用。

