臨床藥師參與1例急性心力衰竭患者治療實踐
賈新梅
(武威市中醫醫院,甘肅 武威 733000)
心力衰竭是由于心臟結構或功能異常導致心室充盈或射血能力受損的一組臨床綜合征,其主要臨床表現為呼吸困難和乏力(活動耐量受限),以及液體潴留 (肺淤血和外周水腫)[1]。急性心力衰竭(AHF)治療目標為改善急性心衰癥狀,穩定血流動力學狀態,維護重要臟器功能,避免急性心衰復發,改善遠期預后[2]。通過一例AHF患者的治療過程,探討這類疾病的中醫治療方案和藥學監護要點。
1 病例簡介
患者女,43 歲,93kg,身高 168cm,體重指數 33。2018年1月8日因胸悶、氣短伴雙下肢水腫2周余,加重2d入院。患者1年前出現胸悶氣短癥狀,并雙下肢輕度浮腫,活動后上述癥狀加重,休息后緩解,后因受涼后胸悶、氣短癥狀明顯加重,并出現夜間陣發性呼吸困難,間斷心慌不適,先后兩次以擴張性心肌病聯合心瓣膜病、心律失常心房顫動醫院住院,經強心、利尿、改善循環及對癥支持治療后病情好轉出院。2周前患者感冒后再次出現胸悶、氣短癥狀,夜間及活動后癥狀加重,間斷心慌,自覺心跳加速,食欲不振,疲乏無力,雙下肢水腫。入院前1d患者出現夜間不能平臥,咳嗽,咯粉紅色泡沫樣痰,遂來醫院急診以“急性心力衰竭”收住。既往慢性心力衰竭病史1年,自2016年12月至今服用華法林鈉片2.5mg po qd;地高辛片0.125mg po qd;螺內酯片20mg po qd。既往有磺胺類藥物過敏史。入院查體:T36.2℃,P66 次/分,R15 次/分,BP100/50mmHg。心率80次/分,律不齊,第一心音強弱不等,各瓣膜聽診區未聞及病理性雜音。眼瞼浮腫,雙下肢水腫。輔助檢查:心臟彩超示:左心、右房增大;左室壁運動普遍減低;左室收縮功能明顯減低(LVEF30%);主動脈瓣重度關閉不全;二、三尖瓣重度關閉不全;估測肺動脈收縮壓約46mmHg;心包積液(少量)。心電圖示:異位心律,心房顫動伴室性早搏;完全性右束支傳導阻滯。血常規示:NEUT%48.70%,LYMPH%41.10%,MONO%8.30%,MCHC316g/L,RDWCV16.9%,RDWSD56.5fl,PCT0.34%。生化全項示:BUN5.3mmol/L,CREA 69.3umol/L,UA 502umol/L,TBIL75.3umol/L,DBIL22.5umol/L,IBIL52.8umol/L,γ -GT 49U/L,LDH 335U/L,α -HBDH262U/L,HDL-C0.81mmol/L,ApoA1 A10.69g/L,HCY20umol/L,Fe++11.1umol/L,Mg++0.84mmol/L,P1.10mmol/L,Zn++12.0umol/L,Na+140.5mmol/L,K+3.8mmol/L,Ca++2.1mmol/L,Cl-97.8mmol/L。 胸部(正位)片示:雙肺紋理重,心影異常,多考慮心衰。NT-proBNP8618.46pg/ml。入院診斷:中醫:心衰病 氣陰虛兼血瘀證;西醫:(1)急性心力衰竭心功能Ⅳ級(NYHA);(2) 擴張型心肌病 聯合瓣膜病 二尖瓣中度關閉不全三尖瓣中度關閉不全主動脈瓣重度關閉不全;(3)心律失常心房顫動 室性早搏完全性右束支傳導阻滯。
2 藥物治療過程
1月8日入院后,患者腎功能、電解質均正常,予以托拉塞米注射液40mg iv st、螺內酯片20mg po qd利尿以減輕心臟負荷,地高辛片0.125mg po qd以發揮正性肌力作用和控制心室率,注射用二丁酰環磷腺苷鈣40mg ivgtt qd以改善心肌缺氧,華法林1.25mg po qd抗凝,枸櫞酸鉀顆粒2g po tid補鉀,注射用紅花黃色素100mg ivgtt qd以活血化瘀、通絡止痛。
1月9日患者癥狀緩解不明顯,T36.3℃,P76次/分,R19 次/分,晨起血壓 120/78mmHg,16 時血壓115/78mmHg,入量 1250mL,出量 3100mL。繼予以托拉塞米注射液20mg ivgtt qd利尿。
1月11日患者胸悶、氣短、咳嗽、咳痰、夜間呼吸困難癥狀稍改善,雙下肢水腫略減輕,自覺腹脹,睡眠安,面色、口唇紫紺,舌質紫暗,苔薄白,脈細,小便量少。 T36.6℃,P82 次/分,R19 次/分,晨起血壓125/79mmHg,16 時血壓 128/74mmHg,入量2100mL,出量 1780mL。 腹部彩超示:(1)肝淤血、肝大;(2)膽囊壁增厚行改變;(3)腹腔積液。心臟彩超示:全心增大,左心為著;左室壁運動普遍減低;左室收縮功能明顯減低(LVEF35%);主動脈瓣中度關閉不全;二、三尖瓣重度關閉不全;估測肺動脈收縮壓約59mmHg;心包積液(少量);心律失常(符合擴張型心肌病超聲表現)。予以硝酸異山梨酯片5mg po tid以擴張血管、減輕肺淤血。
1月12日患者面色白,疲乏無力,胸悶、氣短較前緩解,夜間氣短癥狀改善,雙下肢水腫略減輕,睡眠差,食納欠佳,汗多,口干欲飲,苔薄白,脈細緩,小便量少。 T36.2℃,P84 次/分,R19 次/分,晨起血壓125/79mmHg,入量 2120mL,出量 2250mL。托拉塞米注射液調整為30mg ivgtt qd;停用注射用紅花黃色素,予以注射用益氣復脈5.2givgtt qd以益氣復脈、養陰生津。
1月16日患者自訴昨日口服硝酸異山梨酯片后頭痛明顯,雙下肢水腫略減輕,T36.3℃,P82次/分,R21 次/分,晨起血壓 136/82mmHg,入量1650mL,出量3000mL。患者頭痛明顯,考慮硝酸異山梨酯引起的血管擴張性頭痛,且入院后血壓持續上升,藥師建議停用硝酸異山梨酯片和注射用益氣復脈,醫生采納。
1月17日患者仍感胸悶、氣短,停服硝酸異山梨酯后頭痛減輕,腹脹消失,雙下肢水腫明顯減輕。T36.3℃ ,P90 次/分 ,R20次/分 ,晨起血壓103/60mmHg,入量 1890ml,出量 2100mL。復查離子測定Na+131.9mmol/L,Cl-93.0mmol/L,K+4.8mmol/L,Ca++2.6mmol/L。藥師建議減少托拉塞米劑量,醫生采納,將托拉塞米注射液調整為20mg ivgtt qd。
1月18日患者仍感胸悶、氣短,其余癥狀明顯改善,T36.2℃,P96 次/分,R17 次/分, 晨起血壓 131/74mmHg,入量1900mL,出量2690mL。心率偏快考慮地高辛或二丁酰環磷腺苷鈣的正性肌力作用所致,因患者長期服用地高辛,藥師建議停用二丁酰環磷腺苷鈣,予以瓜蔞皮注射液12mL ivgtt qd以行氣除滿,開胸除痹,醫生采納。
1月21日患者胸悶、氣短明顯好轉,心慌,頭暈目眩,咳嗽痰多,面色紫紺,雙下肢輕微水腫,舌質紫暗,苔濁膩,脈沉緩,T36.2℃,P88次/分,R17次/分,晨起血壓137/91mmHg,入量2050mL,出量2290ml。予以通陽泄濁、健脾利水兼活血化瘀之劑:制白附子5g肉桂5g茯苓15g麩炒白術10g干姜5g澤瀉10g鹽車前子30g瓜蔞12g薤白9g法半夏9g桃仁10g紅花10g川芎10g當歸10g酒白芍10g三劑,每日一劑煎湯分兩次口服。
1月24日患者無胸悶、氣短,無頭痛、頭暈,無咳嗽、咳痰,雙下肢水腫消失,眠安,飲食可,二便調。T36.3℃,P87 次/分,R18 次/分,晨起血壓 135/80mmHg,入量2260mL, 出量2020mL。 離子測定:Ca++2.7mmol/L,Na+138.0mmol/L,K+4.7mmol/L,Cl-101.2mmol/L。 辦理出院。
3 分析與討論
3.1 藥學監護
3.1.1 出入量管理
每天液體攝入量宜在1500mL以內,不超過2000mL,保持每天出入量負平衡在500mL以內,嚴重肺水腫時水負平衡為1000-2000mL/d,以減少水鈉潴留,緩解癥狀[3]。3~5d后,如肺淤血、水腫明顯消退,應減少水負平衡量,逐漸過渡至出入量大體平衡[4]。在負平衡下應注意防止發生低血容量、低血鉀和低血鈉等,限制鈉攝入<2g/d。患者住院期間的生命體征情況見表1。
3.1.2 利尿劑
托拉塞米初始劑量應等于或超過長期每日所用劑量,逐漸增加劑量至尿量增加,一旦癥狀緩解,即以最小有效劑量長期維持,并根據病情隨時調整劑量[5]。托拉塞米可導致血容量不足,發生低血壓、腎功能不全和電解質紊亂;螺內酯可引起腎功能惡化、高血鉀及胃腸道反應。應用前應檢測患者腎功能和電解質,并于進食時或餐后服藥,以減少胃腸道反應[6]。且該患者予以枸櫞酸鉀顆粒。治療后每日監測血壓,1周后監測電解質和腎功能,保持血鉀濃度在 4.0~4.5 mmol/L,血鈉水平在 140~145 mmol/L。如血鉀>5.5 mmol/L,即應停用或減少螺內酯和(或)或枸櫞酸鉀劑量;如血鉀<3.5 mmol/L,即應停藥或增加枸櫞酸鉀顆粒劑量[5]。
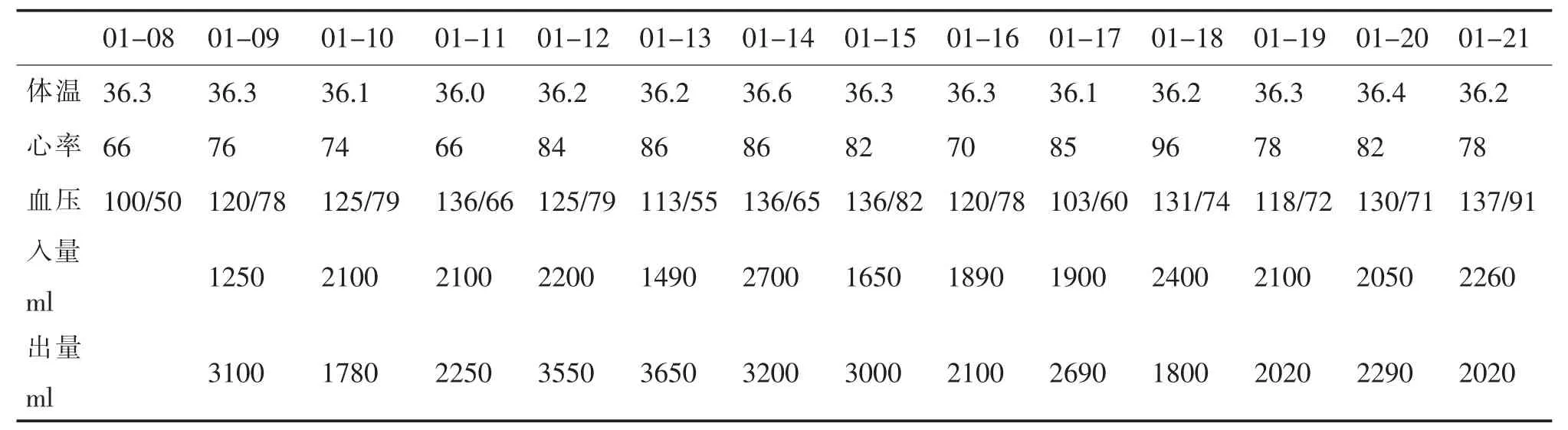
表1 患者住院期間生命體征情況
3.1.3 洋地黃類
地高辛不良反應主要見于大劑量時,包括心律失常,最常見為室性期前收縮,快速性房性心律失常伴傳導阻滯是其特征性表現;胃腸道反應;神經精神癥狀。不良反應常見于血清地高辛藥物濃度>2.0ng/mL時,也見于地高辛藥物濃度較低時,如低鉀、低鎂、心肌缺血、腎功能不全、高鈣、甲狀腺功能減退時[5]。使用后監測血藥濃度及心電圖,如果出現上述不良反應,應視具體情況減量或停藥。
3.1.4 抗凝藥
心力衰竭合并心房顫動時血栓栓塞風險顯著增加,如無禁忌證,所有CHADS2評分≥2分者,應長期口服抗凝藥物治療[5]。瓣膜病心房顫動只能使用華法林抗凝[7]。調整華法林劑量使INR維持在2.0~3.0,盡量使INR在目標范圍內的時間百分比>60%~70%[6]。服藥2~4d起效后開始監測INR,每周監測至少1~2次,根據數值調整,每次增減幅度為原劑量的左右或0.5mg,調整后重新監測INR,于2~4周達到目標范圍。因華法林受多種食物、藥物影響,當INR達到目標值、華法林劑量固定后,應每4周監測患者INR、生化全項、血常規。還應密切觀察患者有無口腔黏膜、鼻腔、皮下及大便隱血、血尿等[9]。若發生輕度出血,應減量或停藥,嚴重出血可注射維生素K。
3.2 中醫辨證論治探討
心衰中醫基本證候特征可用氣虛血瘀統馭,在此基礎上可有陰虛、陽虛的轉化,常兼見痰、飲[10]。患者久病失養,心之氣陰兩虛,氣虛則鼓動血脈運行無力,陰虛則心失濡養,血行滯澀,停而為瘀,血瘀日久,復耗心之氣陰,加重本病。故見胸悶氣短,心慌,呼吸困難,神疲乏力,面色、口唇紫暗,聲息低微,虛煩不寐,身腫,納差,小便短少,舌質紫暗,苔薄白,脈澀緩。故予以注射用紅花黃色素,其具有擴張冠狀動脈、改善心肌供血,降低血壓、擴張血管、改善器官供血,抑制血小板聚集、延長凝血酶原時間等作用[11]。使用4日后,患者面色白,疲乏無力,胸悶、氣短較前緩解,夜間氣短癥狀改善,雙下肢水腫略減輕,睡眠差,汗多,口干欲飲,苔薄白,脈細緩,小便量少。蓋因患者久病體虛,真陰虧損,虛而不復,以致氣陰兩虛,故見神疲乏力,面色白,聲息低微,虛煩不寐,汗多,口干欲飲,苔薄白,脈虛細緩,故停用注射用紅花黃色素,予以注射用益氣復脈,其成份為紅參、麥冬、五味子,可增加心輸出量和升高血壓。使用4d后,患者血壓持續上升,考慮注射用益氣復脈所致,故停用。2d后,患者仍感胸悶、氣短,心率偏快,其余癥狀明顯改善。胸悶、氣短蓋因痰濁阻絡所致,故予以瓜蔞皮注射液,其成分為瓜蔞皮提取液,有擴張冠脈,抗心肌缺血,擴張微血管及微循環,抑制血小板聚集,抗心律失常等作用。使用3d后,患者精神尚可,胸悶、氣短明顯好轉,仍心慌,頭暈目眩,咳嗽痰多,雙下肢輕微水腫,面色、口唇紫紺,舌質紫暗,苔濁膩,脈沉緩。患者心氣虛弱,血脈運行無力,故頭暈目眩,神疲乏力,面色、口唇紫紺,舌質紫暗;胸陽失展,氣機痹阻,津液不布,聚而成痰,故見胸悶氣短,心慌,咳嗽痰多,雙下肢水腫,苔濁膩,脈沉緩。故予以通陽泄濁、健脾利水兼活血化瘀之劑,方中瓜蔞滌痰散結,開胸通痹;薤白通陽散結,化痰散寒,能散胸中凝滯之陰寒、化上焦結聚之痰濁、宣胸中陽氣以寬胸,共為君藥。半夏燥濕化痰,降逆散結;茯苓健脾滲淡利濕,均為臣藥。佐以白附子祛痰散結,以助半夏祛痰之力;肉桂、干姜通陽散寒,助茯苓氣化以行水;澤瀉、車前子利水消腫,白術健脾燥濕,使中焦健運,則水濕自除;桃仁、紅花力主活血化瘀;川芎活血行氣、調暢氣血,以助活血之功;當歸滋陰補肝、養血調經;芍藥養血和營,以增補血之力;諸藥配伍,使胸陽振,痰濁降,陰寒消,氣機暢,則諸證可除。
4 小結
急性心力衰竭的規范治療是臨床上的一個難點。臨床藥師參與藥物治療過程,制定監護計劃,根據患者病情綜合考慮,協助醫生中西醫結合制定治療方案,取得滿意的治療效果。

