蠲飲泄肺方聯合臨床護理路徑對慢性阻塞性肺疾病急性加重期患者呼吸功能及PCT、IL-6的影響
么艷梅
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)主要由慢性炎癥性疾病開展,老年患者為主要發病對象,因其進行性病程特點,疾病可由慢性炎癥發展為急危重癥,同時也是嚴重危害公眾健康的重大疾病之一[1]。在臨床中有較高發病率,而這種高發生率顯然已對社會、自身造成了嚴重壓力,在臨床中治療COPD的核心是通過肺康復治療,改善呼吸功能,減輕呼吸困難癥,提高患者生活質量。本次研究選取了2015年4月—2017年8月在我院收治的124例慢性阻塞性肺疾病急性加重期患者為研究對象,旨在探究蠲飲泄肺方聯合臨床護理路徑對慢性阻塞性肺疾病急性加重期患者呼吸功能及PCT、IL-6的臨床影響,現將結果報道如下。
1 資料與方法
1.1 一般資料選取124例慢性阻塞性肺疾病急性加重期患者為研究對象,均在我院收治,時間2015年4月—2017年8月,均符合COPD加重期診斷標準[2],將患者隨機分為對照組與試驗組,每組62例。試驗組中男性34例,女性28例;最大年齡76歲,最小年齡在37歲,平均年齡(57.9±8.2)歲。對照組中男性35例,女性27例;最大年齡77歲,最小年齡在38歲,平均年齡(58.7±9.1)歲。2組患者一般資料對比差異無統計學意義(P>0.05)。
1.2 納入與排除標準納入標準:均符合COPD加重期診斷標準;無精神病史且可正常溝通;年齡在37~80歲,患者自愿,家屬簽署同意書。排除標準:不符合納入標準;合并嚴重的心血管系統疾病、精神疾患、癌癥轉移、殘疾性腦卒中者;學習認知障礙;中途退出者。
1.3 方法對照組采取常規治療,即左氧沙星(國藥準字H20067171,生產廠家:上海禾豐制藥有限公司)規格:5 ml:0.3 g×6支,使用方法:靜脈滴注,5 g/次,1次/d。與靜脈注射糖皮質激素40 mg/次,1次/d,靜脈注射支氣管擴張劑0.2 g,1次/d。試驗組采取蠲飲泄肺方聯合臨床護理路徑,即蠲飲泄肺方,白芍、枳殼、姜半夏、生地黃、黃芩、桂枝各15 g,麻黃、龍膽、干姜、五味子、苦杏仁各9 g,甘草、細辛各6 g。溫水煎服,1劑/次,分2次口服服用。臨床護理路徑內容包含以下幾個方面:①健康宣教:采用視頻、圖畫、宣傳冊、口頭宣傳等方式向患者普及疾病相關知識,并在普及的過程中,對用藥的重要性進行詳細告知,提高患者對自身疾病與治療的進一步認識,以及加強患者對藥物治療的重視度。將疾病中所包含的風險一一告知患者,并將預防與誘導因素告知患者,避免風險的出現,提高患者治療的依從性。②行為護理:首先依據患者在日常生活中的不良行為,提出并告知其危害,指導并監督改正;其次是飲食護理,依據患者的飲食習慣,在保證健康均衡的基礎之上,制定相應護理計劃,指導并監督患者養成良好飲食習慣,嚴禁患者食用過油膩、過辣等刺激性食物;最后是康復護理,根據患者自身身體狀況,制定相應康復計劃,可做些簡單動作鍛煉等。③心理護理:通常情況下,患有慢肺阻的患者病程較長,因此患者會出現煩躁、不安等消極情緒,此時身為護理人員,應主動與患者溝通,加強護患關系,取得患者的信任與認可。加之,在患者出現負面情緒時,站在患者的角度,理解其真實感受,對癥進行針對性疏導,以此緩解并消除患者消極情緒,幫助患者建立對抗疾病的自信心。④呼吸功能干預:引導患者以縮唇式呼吸及腹式呼吸進行呼吸功能的鍛煉,從而對膈肌與呼吸肌的力量進行增加,從而對慢肺阻患者肺部的通氣量增加,繼而促進自身呼吸功能的改善。
1.4 觀察指標降鈣素原(PCT)、白細胞介素-6(IL-6):觀察記錄2組患者治療前后PCT、IL-6水平值變化并進行對比。肺部功能:觀察記錄2組患者治療前后肺功能相關指標水平并進行對比。肺部功能指標:肺活量(VC)、第一秒用力呼氣容積占用力肺活量比值(FEV1/FVC)、最大呼氣中期流速(MMF)。生活質量:采用SGRQ圣喬治呼吸問卷[3]對患者進行護理前后生活質量調查,調查問卷形式,評價項目包括呼吸癥狀(咳痰、咳嗽、氣喘等)、活動受限(日常活動、爬坡、游戲、家務等)和疾病對日常生活的影響(痛苦、焦慮、社交活動、失望等),共計50項,按照預設分數評價,滿分100分,評分越高表明患者健康狀態越差,生活質量越低。SGRQ問卷可對患者現有臨床癥狀、心理變化進行衡量。
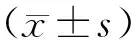
2 結果
2.1 2組患者治療前后PCT、IL-6水平值變化對比治療前2組患者PCT、IL-6水平值差異統計學無意義(P>0.05),治療后試驗組PCT、IL-6水平均優于對照組(P<0.05)。見表1。
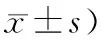
表1 2組患者治療前后PCT、IL-6水平值變化對比 (例,
2.2 2組患者治療前后肺功能改善狀況對比治療前2組患者肺部功能差異無統計學意義(P>0.05),治療后試驗組肺部功能相關指標值高于對照組(P<0.05)。見表2。

表2 2組患者治療前后肺功能對比 (例,
2.3 2組患者治療干預前后生活質量評分對比治療干預前2組生活質量評分無統計學差異(P>0.05),治療干預后試驗組生活質量評分低于對照組(P<0.05)。見表3。

表3 2組患者治療干預前后生活質量評分對比 (例,
3 討論
COPD的主要特征是患者肺部氣流及肺功能受到限制,加之患者患病時間較長,會令患者病情日趨加重,嚴重時會呈現不可逆趨勢,對患者日常生活、正常勞作造成不良影響。因此及早發現COPD,對于后期治療、改善患者預后,具有積極的意義[4]。在中醫論證中,COPD是本虛標實的演變過程,咳嗽、咳痰反復遷延,逐漸加重,肺氣虧虛, “子耗母氣”,則致肺脾氣虛,痰從寒化為飲,痰濕郁而化熱,燥傷肺津,熱灼肺陰,日久及腎,腎不納氣則喘息急促,腎陽虧虛則畏寒肢冷等摻雜其中,因而病程漫長且復雜,而COPD加重期是因外邪引起,所用中草藥物麻黃、桂枝可起到驅邪散寒,平喘止咳作用,桂枝可化氣行水以利里飲之化,細辛、干姜可溫肺化飲,搭配桂枝、麻黃可驅除邪氣。黃芩可補肺益氣,五味子可止咳,白芍養血,生地黃可養陰生津,姜半夏、甘草可有效祛痰,綜合以上中草藥物, 可有效改善患者肺部功能,促進盡早康復[5]。此外,在此基礎之上聯用臨床護理路徑,結合患者需求,提供相應護理,從多方面幫助患者恢復肺功能,改善患者呼吸。
在本文研究數據結果中顯示,在PCT、IL-6水平值對比中,治療后試驗組PCT水平高于對照組(P<0.05),IL-6水平低于對照組(P<0.05),提示蠲飲泄肺方聯合臨床護理路徑可有效提高PCT水平,降低了IL-6水平。同時在肺功能改善狀況與生活質量評分對比中,治療后試驗組肺部功能相關指標值高于對照組(P<0.05),治療干預后試驗組生活質量評分低于對照組(P<0.05),由此證明,蠲飲泄肺方聯合臨床護理路徑可對患者呼吸功能有效改善,并同時提高患者生活質量。
綜合以上分析,在COPD加重期應用蠲飲泄肺方聯合臨床護理路徑,可有效改善患者肺部功能,改善患者呼吸,同時提高PCT水平,降低IL-6水平,改善生活質量,值得臨床推廣應用。

