右美托咪定復(fù)合地佐辛鎮(zhèn)痛對(duì)患者術(shù)后睡眠質(zhì)量的影響
謝娟華 馬凱宇 易星 王華 周艷紅
外科手術(shù)會(huì)給患者帶來不同程度的創(chuàng)傷,容易引起術(shù)后睡眠障礙。而術(shù)后睡眠質(zhì)量對(duì)手術(shù)患者的病情轉(zhuǎn)歸、機(jī)體康復(fù)有重要作用。發(fā)生術(shù)后睡眠障礙將嚴(yán)重影響預(yù)后,增加圍術(shù)期感染風(fēng)險(xiǎn),是困擾醫(yī)務(wù)人員的問題之一[1]。而采用術(shù)后鎮(zhèn)痛措施以最大程度減少其不良影響。地佐辛屬于混合阿片受體激動(dòng)-拮抗劑,可引起患者惡心、嘔吐、心動(dòng)過速、幻覺等副作用,劑量越大副作用越大,右美托咪定屬于α2受體激動(dòng)劑,不僅有鎮(zhèn)靜、鎮(zhèn)痛作用,還可抗焦慮、易喚醒,減少鎮(zhèn)痛藥的用量特點(diǎn)。當(dāng)右美托米定與地佐辛聯(lián)合使用能夠產(chǎn)生協(xié)同作用,減少地佐辛用量,以最大程度發(fā)揮出理想的鎮(zhèn)痛鎮(zhèn)靜效果[2]。本文對(duì)右美托米定復(fù)合地佐辛鎮(zhèn)痛在患者術(shù)后鎮(zhèn)痛中的效果以及對(duì)其睡眠質(zhì)量的影響進(jìn)行研究,現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料 選取2017年1月~2019年9月于本院行外科手術(shù)治療的60例患者,美國麻醉醫(yī)師協(xié)會(huì)(ASA)分級(jí)Ⅰ~Ⅱ級(jí);年齡 21~67歲;其中男 37例,女23例;體重43~75 kg。排除標(biāo)準(zhǔn):①存在精神類障礙疾病、慢性疼痛以及傳染性疾病等患者;②心率<50次/min的患者,Ⅱ度或Ⅲ度房室傳導(dǎo)阻滯的患者;③長期服用安眠藥或抗抑郁藥的患者。將患者按照術(shù)后鎮(zhèn)痛方式的不同分為對(duì)照組和實(shí)驗(yàn)組,各30例。兩組患者一般資料比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。見表1。本研究經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn),并與患者及家屬簽署知情同意書。
表1 兩組一般資料比較(±s)

表1 兩組一般資料比較(±s)
注 :兩組比較,P>0.05
組別 例數(shù) 年齡(歲) 體重(kg) 手術(shù)時(shí)間(min)對(duì)照組 30 32.28±5.59 55.13±5.47 159.22±5.34實(shí)驗(yàn)組 30 32.17±5.17 55.12±6.12 157.31±5.26
1.2 方法 術(shù)后待患者恢復(fù)自主呼吸及各項(xiàng)體征指標(biāo)穩(wěn)定后,將氣管拔除,然后連接電子鎮(zhèn)痛泵。對(duì)照組使用地佐辛進(jìn)行鎮(zhèn)痛,地佐辛1 mg/kg+生理鹽水100 ml進(jìn)行泵注,泵注速率為 2.0 ml/h,單次追加劑量為 1 ml,持續(xù)給藥48 h。實(shí)驗(yàn)組使用右美托咪定復(fù)合地佐辛進(jìn)行鎮(zhèn)痛,右美托咪定 1 μg/kg+ 地佐辛 0.6 mg/kg+ 生理鹽水 100 ml進(jìn)行泵注,泵注速率為 2.0 ml/ h,單次追加劑量為 1 ml,持續(xù)給藥 48 h。
1.3 觀察指標(biāo)及判定標(biāo)準(zhǔn)
1.3.1 不同時(shí)間段疼痛程度及鎮(zhèn)靜程度 采用VAS[3]評(píng)估患者術(shù)后1、6、12、24 h的疼痛程度,評(píng)分范圍為 0~10 分,0 分表示無痛,10 分表示劇烈疼痛,中間數(shù)值表示不同程度疼痛。鎮(zhèn)靜程度:采用RSS評(píng)分[4]評(píng)估患者術(shù)后1、6、12、24 h的鎮(zhèn)靜程度,評(píng)分范圍1~6 分,1 分為焦慮、煩躁,2 分為配合,3 分為有反應(yīng)、4分為嗜睡、但有反應(yīng),5分為嗜睡、反應(yīng)遲鈍,6分為深度睡眠,其中以2~4分為鎮(zhèn)靜滿意。
1.3.2 不同時(shí)間段睡眠質(zhì)量及平均每日睡眠時(shí)間 采用AIS評(píng)估患者術(shù)后當(dāng)天、第1天、第2天睡眠情況,量表內(nèi)容有睡眠時(shí)間、睡眠質(zhì)量、白天身體功能等,評(píng)分范圍0~24分,分值與睡眠質(zhì)量成反比[5]。統(tǒng)計(jì)患者術(shù)后當(dāng)天、第1天、第2天的平均每日睡眠時(shí)間。
1.3.3 不良反應(yīng)發(fā)生情況 不良反應(yīng)包括頭暈頭痛、惡心嘔吐、呼吸抑制、心動(dòng)過緩等。
1.4 統(tǒng)計(jì)學(xué)方法 采用SPSS22.0統(tǒng)計(jì)學(xué)軟件進(jìn)行數(shù)據(jù)統(tǒng)計(jì)分析。計(jì)量資料以均數(shù)±標(biāo)準(zhǔn)差(±s) 表示,采用t檢驗(yàn);計(jì)數(shù)資料以率(%)表示,采用χ2檢驗(yàn)。P<0.05表示差異具有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組不同時(shí)間段VAS評(píng)分比較 術(shù)后1 h,兩組VAS評(píng)分比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);術(shù)后6、12、24 h,兩組 VAS 評(píng)分均低于術(shù)后 1 h,且實(shí)驗(yàn)組低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
2.2 兩組不同時(shí)間段RSS評(píng)分比較 術(shù)后1 h,兩組RSS評(píng)分比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);術(shù)后6、12、24 h,兩組 RSS 評(píng)分高于術(shù)后 1 h,且實(shí)驗(yàn)組高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3。
2.3 兩組不同時(shí)間段AIS評(píng)分及平均每日睡眠時(shí)間比較 術(shù)后當(dāng)天,兩組AIS評(píng)分與平均每日睡眠時(shí)間比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);術(shù)后第1天、第2 天,實(shí)驗(yàn)組 AIS 評(píng)分 (6.78±1.24)、(6.68±1.26)分低于對(duì)照組的 (12.35±1.58)、(12.71±3.23)分,平均每日睡眠時(shí)間(6.51±0.89)、(6.75±0.79)h多于對(duì)照組的(5.58±0.24)、(5.79±0.27)h,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。
2.4 兩組不良反應(yīng)發(fā)生率比較 實(shí)驗(yàn)組不良反應(yīng)發(fā)生率13.33%低于對(duì)照組的36.67%,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表 5。
表2 兩組不同時(shí)間段VAS評(píng)分比較(±s,分)
注 :與術(shù)后 1 h 比較,aP<0.05 ;與對(duì)照組比較,bP<0.05
組別 例數(shù)VAS評(píng)分術(shù)后1 h 術(shù)后6 h 術(shù)后12 h 術(shù)后24 h對(duì)照組 30 7.15±0.03 6.27±0.15a 4.36±0.19a 1.87±0.45a實(shí)驗(yàn)組 30 7.16±0.19 4.79±0.88ab 3.25±0.07ab 0.18±0.19ab t 0.28 9.08 30.03 18.95 P>0.05 <0.05 <0.05 <0.05
表3 兩組不同時(shí)間段RSS評(píng)分比較(±s,分)
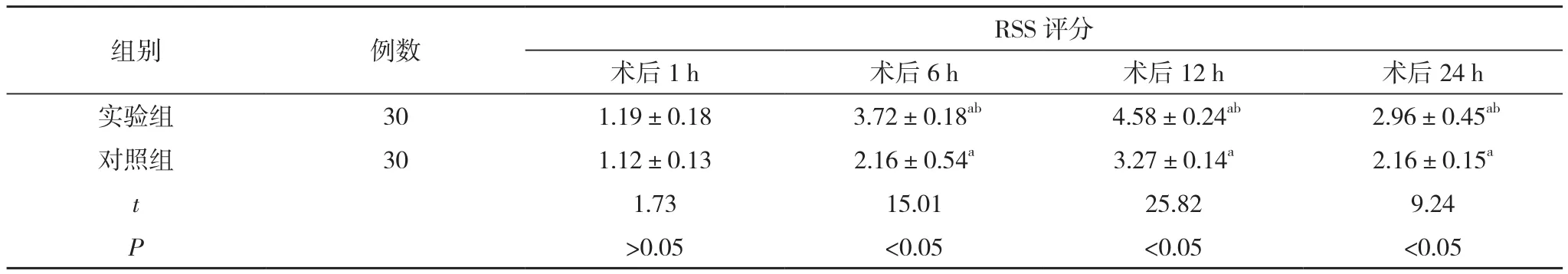
表3 兩組不同時(shí)間段RSS評(píng)分比較(±s,分)
注 :與術(shù)后 1 h 比較,aP<0.05 ;與對(duì)照組比較,bP<0.05
組別 例數(shù)RSS評(píng)分術(shù)后1 h 術(shù)后6 h 術(shù)后12 h 術(shù)后24 h實(shí)驗(yàn)組 30 1.19±0.18 3.72±0.18ab 4.58±0.24ab 2.96±0.45ab對(duì)照組 30 1.12±0.13 2.16±0.54a 3.27±0.14a 2.16±0.15a t 1.73 15.01 25.82 9.24 P>0.05 <0.05 <0.05 <0.05
表4 兩組不同時(shí)間段AIS評(píng)分及平均每日睡眠時(shí)間比較(±s)
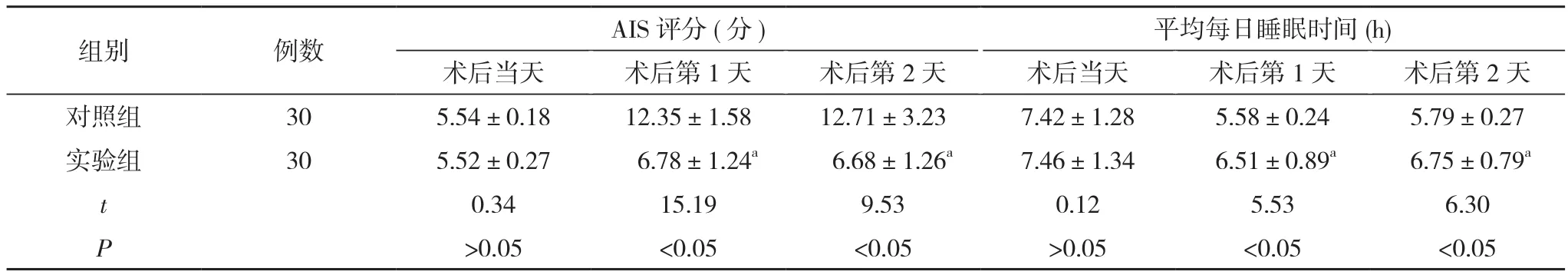
表4 兩組不同時(shí)間段AIS評(píng)分及平均每日睡眠時(shí)間比較(±s)
注:與對(duì)照組比較,aP<0.05
組別 例數(shù) AIS評(píng)分(分) 平均每日睡眠時(shí)間(h)術(shù)后當(dāng)天 術(shù)后第1天 術(shù)后第2天 術(shù)后當(dāng)天 術(shù)后第1天 術(shù)后第2天對(duì)照組 30 5.54±0.18 12.35±1.58 12.71±3.23 7.42±1.28 5.58±0.24 5.79±0.27實(shí)驗(yàn)組 30 5.52±0.27 6.78±1.24a 6.68±1.26a 7.46±1.34 6.51±0.89a 6.75±0.79a t 0.34 15.19 9.53 0.12 5.53 6.30 P>0.05 <0.05 <0.05 >0.05 <0.05 <0.05

表5 兩組不良反應(yīng)發(fā)生率比較[n(%)]
3 討論
時(shí)間長、出血量大、創(chuàng)傷大的手術(shù)容易引起睡眠障礙,術(shù)后睡眠障礙發(fā)生率高達(dá)69.7%[6]。這將影響患者術(shù)后恢復(fù)效果。
右美托咪定屬于高選擇性與高特異性的α2受體激動(dòng)劑,是目前國內(nèi)的一線鎮(zhèn)痛藥物,具有良好的鎮(zhèn)靜、催眠、抗焦慮作用,可抑制交感活動(dòng),給藥后患者可迅速進(jìn)入鎮(zhèn)靜狀態(tài),并且能夠從鎮(zhèn)靜狀態(tài)恢復(fù)至正常狀態(tài)[7]。本研究中采用右美托咪定復(fù)合地佐辛行進(jìn)行術(shù)后鎮(zhèn)痛,結(jié)果顯示,術(shù)后 6、12、24 h,兩組 VAS 評(píng)分均低于術(shù)后1 h,且實(shí)驗(yàn)組低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。術(shù)后 6、12、24 h,兩組 RSS 評(píng)分高于術(shù)后 1 h,且實(shí)驗(yàn)組高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。術(shù)后第 1 天、第 2 天,實(shí)驗(yàn)組 AIS 評(píng)分 (6.78±1.24)、(6.68±1.26)分低于對(duì)照組的 (12.35±1.58)、(12.71±3.23)分,平均每日睡眠時(shí)間(6.51±0.89)、(6.75±0.79)h多于對(duì)照組的 (5.58±0.24)、(5.79±0.27)h,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。由此說明右美托咪定聯(lián)合地佐辛復(fù)合術(shù)后鎮(zhèn)痛對(duì)患者睡眠障礙有明顯改善效果。分析其原因:①右美托咪定對(duì)調(diào)節(jié)睡眠機(jī)制作用于藍(lán)斑核的α2受體,能調(diào)節(jié)藍(lán)斑去甲腎上腺素系統(tǒng),引發(fā)完美的非快速動(dòng)眼睡眠;②穩(wěn)定大腦血流,有效延長深度睡眠期,提高睡眠質(zhì)量;加速組織修復(fù)、提高細(xì)胞免疫功能,全面降低患者腦皮質(zhì)過度覺醒水平,快速糾正機(jī)體紊亂的睡眠覺醒通路。右美托咪定還可以降低術(shù)后惡心嘔吐、頭暈頭痛等副作用,無呼吸抑制,可確保患者血流動(dòng)力學(xué)的穩(wěn)定,不會(huì)對(duì)患者的睡眠質(zhì)量造成太大的影響。地佐辛屬于混合阿片受體激動(dòng)-拮抗劑,其止痛效果與芬太尼一樣,可緩解術(shù)后中重度、強(qiáng)烈的疼痛,且藥效持續(xù)時(shí)間長。地佐辛成癮性較小,患者不易產(chǎn)生藥物依賴性,藥物安全性較高。本研究中,實(shí)驗(yàn)組不良反應(yīng)發(fā)生率低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。這一結(jié)果充分證明了右美托咪定與地佐辛具有較高的安全性這一觀點(diǎn)。右美托咪定與地佐辛的作用點(diǎn)不完全相同,兩者聯(lián)合使用可以起到協(xié)同效果,從而達(dá)到良好的鎮(zhèn)痛效應(yīng),以盡可能地消除手術(shù)給患者帶來的痛苦與不良反應(yīng),改善患者術(shù)后睡眠質(zhì)量,促進(jìn)其盡早恢復(fù)健康。
綜上所述,右美托咪定復(fù)合地佐辛在術(shù)后鎮(zhèn)痛中具有良好的鎮(zhèn)痛、鎮(zhèn)靜效果,不會(huì)給患者帶來較大的不良反應(yīng),有利于患者睡眠質(zhì)量的改善。

