MRI與超聲在產前胎盤植入診斷中的應用價值
王大滸 王小東 余佳
【摘?要】 目的:探討MRI與超聲在產前胎盤植入診斷中的應用價值。方法:選擇本院2017年3月至2020年3月產科40例疑似胎盤植入患者,均接受產前超聲與MRI檢查,以手術結果為診斷的金標準,比較不同診斷方法的陽性檢出率及診斷效能。結果:在40例疑似胎盤植入患者中,手術結果顯示陽性33例,陰性7例,產前超聲陽性檢出率為96.97%,MRI陽性檢出率為84.85%,產前超聲的陽性檢出率顯著高于MRI(P<0.05);產前超聲的診斷特異性、陽性預測值及準確性均顯著優于MRI(P<0.05),兩者的敏感性比較無統計學差異(P>0.05)。結論:產前超聲在胎盤植入中的陽性檢出率、特異性、陽性預測值及準確性方面較MRI更具優勢。
【關鍵詞】 產前超聲;兇險型前置胎盤;胎盤植入;檢出率
文章編號:WHR2020054044
胎盤植入是產科常見的一種并發癥,主要發病機制為子宮底層蛻膜減少或缺失,使胎盤緊粘附于底層蛻膜甚至侵入子宮肌層,若未及時治療則可引發產后大出血、子宮穿孔甚至導致產婦死亡等,因此及時選擇有效的診斷方法來確診疾病并給予針對性治療對改善預后尤為重要[1]。磁共振成像(MRI)及超聲均為臨床診斷子宮植入的有效方法,但何種方式更有利于提高診斷準確率目前仍無統一定論[2]。本研究探討了MRI與超聲在產前胎盤植入診斷中的應用價值。
1?資料與方法
1.1?一般資料
以本院2017年3月至2020年3月產科40例疑似胎盤植入患者為研究對象,所有患者均伴有子宮手術史、前置胎盤、宮腔鏡檢查史等胎盤植入高危因素,孕周27~40周,患者自愿在《知情同意書》上簽字,且排除伴有子宮先天性疾病、合并其他妊娠并發癥、胎盤形態異常及無法配合檢查者。產婦年齡23~36歲,平均年齡(29.24±3.53)歲,孕周28~40周;平均孕周(35.04±2.21)周;初產婦18例,經產婦22例;剖宮產27例,陰道分娩13例。
1.2?方法
MRI檢查:選擇西門子Avanto1.5T型超導型掃描儀,囑患者檢查前充盈膀胱后取仰臥位,足部先進,選擇T1W1、HASTE、True FISP序列,對患者子宮底部至盆腔下緣、雙側腹壁進行冠狀位、矢狀位以及橫斷位掃描,層厚3~5mm,層間距0.5~1.0mm,矩陣288×256。超聲檢查:采用GEVoluson E8型彩色多普勒超聲診斷儀,探頭頻率3.5~5.0MHz,囑患者先充盈膀胱行經腹連續超聲檢查,在探頭上涂抹耦合劑后于恥骨聯合位置行橫、縱、斜多方位檢查,詳細探查胎兒及附屬結構,包括胎盤位置、內部回聲、邊界、內部回聲、內部血流以及胎盤與子宮肌層關系,同時觀察子宮輪廓、膀胱壁光滑度、子宮前壁與膀胱后壁間隙、子宮肌壁厚度等,保存超聲圖像。之后排空膀胱取截石位行陰道超聲,探頭頻率5.5~7.5MHz,在探頭上套上一次性無菌避孕套涂抹耦合劑后自陰道置入,通過傾斜和旋轉等手法從多切面掃查觀察宮頸與胎盤關系、胎盤位置及內部回聲、血流情況、血管分布、子宮輪廓、子宮下段肌層情況,測量子宮肌壁厚度、宮頸管長度,保存超聲圖像。最終由2名資深的影像學醫師共同閱片給出診斷結果。
1.3?觀察指標
最終以手術結果為診斷的金標準,比較MRI與超聲在產前胎盤植入中的陽性檢出率、診斷敏感性、特異性、準確性、陽性預測值。以a表示真陽性,b表示假陽性,c表示假陰性,d表示真陰性,靈敏性=a/(a+c),特異性=d/(b+d),準確性=(a+d)/(a+b+c+d),陽性預測值=a/(a+b)[3]。
1.4?診斷標準
超聲診斷標準:子宮壁與膀胱交界處血管信號異常增多,胎盤后間隙不規則,植入部位圖像可見脈沖式或層流式血流或血竇;植入部位子宮肌層回聲不均勻。MRI診斷標準:胎盤與子宮肌層分界模糊,子宮局部膨出,子宮結合帶信號不均勻,子宮下端過寬,胎盤下子宮壁過薄,胎盤組織侵入子宮肌層或周圍組織[4]。
1.5?統計學方法
采用SPSS 19.0軟件處理數據,計數資料采用率(%)表示,組間比較行χ2檢驗,P<0.05表示存在統計學差異。
2?結果
2.1?不同檢查方法的陽性檢出率
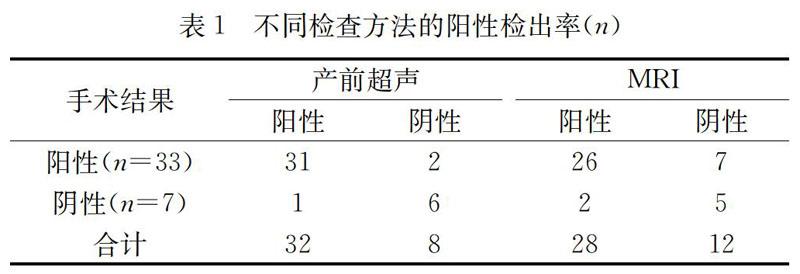
在40例疑似胎盤植入患者中,手術結果顯示陽性33例,陰性7例,產前超聲顯示陽性32例,陰性8例,陽性檢出率為96.97%,MRI檢查陽性28例,陰性12例,陽性檢出率為84.85%,產前超聲的陽性檢出率顯著高于MRI(P<0.05)。見表1。
2.2?不同檢查方法的診斷效能
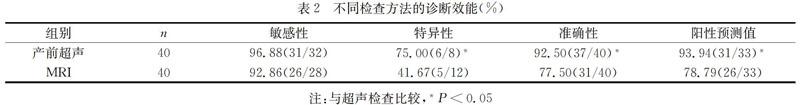
產前超聲的診斷敏感性、特異性、準確性、陽性預測值分別為96.88%、75.00%、92.50%、93.94%;MRI的診斷敏感性、特異性、準確性及陽性預測值分別為92.86%、41.67%、77.50%、78.79%;產前超聲的診斷特異性、陽性預測值及準確性均顯著優于MRI(P<0.05),兩者的敏感性比較無統計學差異(P>0.05)。見表2。
3?討論
胎盤植入是嚴重威脅孕婦及胎兒生命安全的一種產科并發癥,產前常缺乏典型的臨床癥狀及表現,因此產前診斷難度大。超聲檢查可動態顯示胎盤內血流豐富程度及周圍組織血管中及胎盤后血流狀況,不僅可準確診斷胎盤植入,還可測量置入的深度及廣度,且不會損傷孕婦及胎兒,但易受胎動、呼吸偽影等因素的影響而導致圖像質量欠佳,且可
觀察區域較小[4]。MRI可有效鑒別胎盤粘連及滯留,對軟組織分辨率高,成像方位靈活,且可評估胎盤植入深度,但成像時間長,成像序列復雜,且在增強掃描注入造影劑易通過血腦屏障影響胎兒生長發育,不易被患者接受[5]。本研究結果表明,產前超聲的陽性檢出率顯著高于MRI,兩種方法比較存在統計學差異(P<0.05);產前超聲的診斷特異性、陽性預測值及準確性均顯著優于MRI(P<0.05),兩者的敏感性比較無統計學差異(P>0.05)。
綜上所述,產前超聲在胎盤植入中的陽性檢出率、特異性、陽性預測值及準確性方面較MRI更具優勢,但兩者各具優缺點,在胎盤植入診斷中無法相互代替,必要時可通過聯合應用來提高診斷準確率,以為臨床早期確立治療方案提供有力的參考依據。
參考文獻
[1] 張瑩瑩.產前磁共振成像聯合超聲在胎盤植入患者診斷及分級中的應用[J].中國CT和MRI雜志,2020,18(04):117-119.
[2] 張衛.產前超聲檢查和磁共振成像對胎盤植入診斷的準確性評估[J].醫藥論壇雜志,2018,39(12):158-160.
[3] 劉蓉,趙秋霞,段文姣,等.產前超聲及MRI在胎盤植入中的診斷價值[J].海南醫學,2018,29(20):2891-2893.
[4] 左春潔,劉凱麗,劉艷梅,等.彩色多普勒超聲與MRI在胎盤植入產前診斷中的對比研究[J].陜西醫學雜志,2017,46(06):711-713.
[5] 吳奇新,王文權,陳玉香,等.MRI與超聲在產前胎盤植入診斷中的對比研究[J].中國醫學裝備,2017,14(08):53-56.

