通腑開竅滌痰湯輔助神經保護類西藥治療高血壓性腦出血微創術后的臨床療效觀察
陳 麗,李明軍
高血壓性腦出血是腦出血的常見類型,病人致死率、致殘率均較高,預后欠佳[1]。微創血腫清除術是常用的治療手段,可有效控制病人繼發腦水腫和神經功能損傷,降低腦疝的發生風險[2]。有研究顯示,術后常規西藥治療高血壓性腦出血難以有效保護神經功能,遠期生活自理能力較低[3]。中醫藥治療高血壓性腦出血歷史悠久,且療效甚佳[4]。本研究旨在探討通腑開竅滌痰湯輔助神經保護類西藥治療高血壓性腦出血微創術后的臨床療效,以期為臨床治療方案的選擇提供參考。
1 資料與方法
1.1 臨床資料 選擇2015年1月—2017年1月我院收治的84例高血壓性腦出血病人,隨機分為A組和B組。A組42例,男25例,女17例;年齡(62.33±5.71)歲;出血量(39.16±5.79)mL;病變部位:基底核32例,腦室8例,腦葉2例。B組42例,男27例,女15例;年齡(62.49±5.77)歲;出血量(38.98±5.70)mL;病變部位:基底核34例,腦室7例,腦葉1例。兩組臨床資料比較,差異均無統計學意義(P>0.05)。本研究經醫院倫理會批準,且家屬簽署知情同意書。
1.1.1 納入標準 西醫符合《中國腦出血診治指南(2014)》制定的高血壓性腦出血診斷標準[5];中醫符合中醫痰熱腑實證診斷標準[6];年齡≤75歲;發病至手術時間<24 h;出血量30~80 mL。
1.1.2 排除標準 腦梗死或腦出血病史;其他原因導致的腦出血;術前4周應用過與本研究相關的藥物或免疫抑制劑;意識不清;惡性腫瘤;嚴重感染難以控制;肝、腎及造血功能障礙;過敏體質。
1.2 治療方法 所有病人均給予常規基礎治療,包括預防感染、降低顱內壓、糾正水電解質紊亂、營養支持、控制血壓和血糖等。A組給予依達拉奉治療,每次30 mg,每日兩次靜脈輸注;鼠神經生長因子,每次30 μg,每日1次肌肉注射。B組在A組基礎上輔以通腑開竅滌痰湯治療,組方:黃芪、瓜蔞、石決明(先煎)各30 g,銀杏葉、石菖蒲各20 g,郁金、竹茹、地龍、丹參、天竺黃各15 g,大黃(后下)、芒硝(沖服)各10 g,膽南星6 g,三七3 g(沖服);大便通暢后,去大黃、芒硝。加水400 mL煎至200 mL,早晚溫服或鼻飼注入,每日1劑。兩組均治療14 d。
1.3 觀察指標 ①中醫證候積分[6]:包括偏身不利、肢體麻木、言語謇澀、口歪眼斜及腹脹便秘,分值越高提示證候越嚴重;②神經功能損傷程度:以美國國立衛生研究院卒中量表(NIHSS)評分、格拉斯哥昏迷指數(GCS)評分評價[7];③生活質量:以日常生活活動能力(ADL)量表評價[7];④白介素-6(IL-6)、白介素-8(IL-8)、腫瘤壞死因子-α(TNF-α)及基質金屬蛋白酶-9(MMP-9)水平:采用酶聯免疫吸附測定(ELISA)檢測,試劑盒由廣州弘恩生物技術有限公司提供;④超氧化物歧化酶(SOD)、丙二醛(MDA)水平:分別以黃嘌呤氧化酶法和硫代巴比妥酸(TBA)法檢測;⑤巨噬細胞炎癥蛋白-1α(MIP-1α)及膠質纖維酸性蛋白(GFAP)水平:采用免疫比濁法檢測,試劑盒由武漢友芝友生物技術有限公司提供。
1.4 療效評定標準 治愈:NIHSS評分減分率>90%,病殘0級;顯效:NIHSS評分減分率46%~90%,病殘1~3級;進步:NIHSS評分減分率18%~<46%;無變化:NIHSS評分減分率0%~<18%;惡化:NIHSS評分提高[7]。
2 結 果
2.1 兩組臨床療效比較 治療后,B組總有效率高于A組(88.10%與69.05%,P<0.05)。詳見表1。

表1 兩組臨床療效比較
2.2 兩組治療前后中醫證候積分比較 治療后,兩組中醫證候積分較治療前均降低,且B組中醫證候積分低于A組,差異均有統計學意義(P<0.05)。詳見表2。
表2 兩組治療前后中醫證候積分比較(±s) 單位:分
2.3 兩組治療前后NIHSS、GCS及ADL評分比較 治療后,兩組NIHSS評分較治療前降低,GCS評分及ADL評分較治療前均升高,且B組NIHSS評分、GCS評分及ADL評分均優于A組,差異均有統計學意義(P<0.05)。詳見表3。
表3 兩組治療前后NIHSS、GCS及ADL評分比較(±s) 單位:分
2.4 兩組治療前后炎性因子水平比較 治療后,兩組炎性因子水平較治療前均降低,且B組炎性因子水平低于A組,差異均有統計學意義(P<0.05)。詳見表4。
表4 兩組治療前后炎性因子水平比較(±s) 單位:μg/L
2.5 兩組治療前后氧化應激因子水平比較 治療后,兩組MDA較治療前降低,SOD較治療前升高,且B組MDA、SOD均優于A組,差異均有統計學意義(P<0.05)。詳見表5。
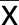
表5 兩組治療前后氧化應激因子水平比較(±s)
2.6 兩組治療前后MIP-1α和GFAP水平比較 治療后,兩組MIP-1α和GFAP較治療前均降低,且B組MIP-1α和GFAP均低于A組,差異均有統計學意義(P<0.05)。詳見表6。
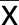
表6 兩組治療前后MIP-1α和GFAP水平比較(±s)
3 討 論
高血壓性腦出血微創術后繼發損傷的機制尚未明確,除已獲得廣泛認可的炎癥和異常氧化應激損傷理論外,MIP-1α和GFAP參與病人術后病情進展的各個環節[8]。有研究顯示,MIP-1α主要由小膠質細胞合成分泌,腦卒中病人血清MIP-1α水平較正常人明顯升高,且與腦水腫面積呈正相關[9],其與受損神經阻滯相關受體結合后,加快白細胞遷移,加重局部炎癥損傷。GFAP是星形膠質細胞骨架的基本組成成分,中樞神經系統急性損傷時,GFAP入血導致血清水平顯著升高,其是反映中樞神經系統損傷程度的敏感指標[10]。
高血壓性腦出血病人因血腫機械性壓迫腦組織,導致局部缺氧、缺血及水腫,而微創血腫清除術可及時降低顱內壓,但術后采用神經保護為基礎的西醫治療方案在提高神經功能和改善預后方面療效欠佳,病人治療依從性和耐受性較差[11]。
中醫學將高血壓性腦出血歸為“中風”范疇,認為腎精氣血虧虛日久,若情志不節、憂思加劇易致肝陽暴亢,氣血逆亂上達腦絡而猝倒[12];同時瘀血溢絡,津液外滲,痰濕內生并與瘀血互結,經脈痹阻發為半身不遂、神昏失語諸證[13]。故中醫治療當以通腑清熱、開竅益氣及滌痰活血為主。本研究所用通腑開竅滌痰湯組方中,黃芪益氣健脾,瓜蔞化痰清熱,石決明平肝潛陽,銀杏葉活血通絡,石菖蒲通竅醒神,郁金涼血解郁,竹茹清熱祛痰,地龍活血通絡,丹參散瘀通絡,天竺黃豁痰涼心,大黃通腑瀉下,芒硝清火瀉下,膽南星清熱化痰,三七活血化瘀,以上諸藥合用可使濁邪無以擾神,糾正氣血逆亂,減輕肝陽上亢,共奏標本兼治之效。現代藥理學研究證實,黃芪提取物可有效改善血腦屏障通透性,減輕腦水腫癥狀,保護神經元代謝功能[14];地龍能顯著調節微循環血流動力學,增加病變區域血流灌注量,減輕局部缺血缺氧程度[15];石菖蒲中皂苷成分具有拮抗受損神經元氧自由基合成,降低術后神經細胞繼發損傷等作用[16]。
本研究結果顯示,B組臨床療效、治療后中醫證候積分、NIHSS評分、GCS評分及ADL評分均優于A組(P<0.05),證實中藥方劑輔助治療高血壓性腦出血微創術后有助于緩解病人臨床癥狀、保護受損神經系統功能并提高生活質量;B組治療后炎性因子、氧化應激因子、MIP-1α及GFAP水平皆優于A組及治療前(P<0.05),表明高血壓性腦出血微創術后采用中西醫結合療法可有效抑制炎性因子釋放,維持氧化應激平衡,降低MIP-1α和GFAP表達水平。
綜上所述,通腑開竅滌痰湯輔助依達拉奉治療高血壓性腦出血微創術后能減輕病人神經功能損傷,改善生存質量,并有助于抑制腦部炎癥和異常氧化應激反應;同時該方案下調MIP-1α和GFAP水平可能是其發揮療效的作用機制。

