達芬奇機器人與傳統腹腔鏡手術治療子宮內膜癌的臨床療效比較
黃 宇
(四川省醫學科學院·四川省人民醫院婦產科,四川 成都 610072)
子宮內膜癌是最常見的女性生殖系統惡性腫瘤之一,占女性全身惡性腫瘤7%。隨著經濟條件改善,肥胖與糖尿病患者增多,子宮內膜癌的發病率亦逐年升高。全面分期手術是早期子宮內膜癌的首選治療方法[1]。來自國外隨機對照試驗的證據顯示,微創手術因具有腹部創口小、暴露更充分、并發癥更少等優勢,在治療子宮內膜癌的臨床療效方面優于開腹手術[2]。目前,傳統腹腔鏡已廣泛用于子宮內膜癌的手術治療,但仍有視野不清晰、靈活性差、學習曲線長等限制[3,4]。隨著科技發展,達芬奇機器人手術系統將傳統腹腔鏡的平面二維視野改進為裸眼立體視野,操作器械改進為擁有七個自由度的優于人手靈活性的手術器械,以及擁有可過濾人手抖動的穩定系統,在微創外科手術領域得到了越來越廣泛的應用。本研究旨在回顧性分析達芬奇機器人手術系統在手術治療子宮內膜癌患者中的臨床療效,并通過分析同一術者連續完成達芬奇機器人手術的手術時間變化,分析其學習曲線。
1 資料與方法
1.1 一般資料2017年1月至2019年12月在四川省人民醫院接受子宮內膜癌分期手術患者103例,納入標準:①全面分期手術前子宮內膜病理活檢確診為子宮內膜癌;②患者一般情況可,有手術指征,無手術禁忌,選擇全面分期手術。排除標準:①術前行輔助化療;②影像或病理學提示遠處轉移;③有手術禁忌;④中轉開腹手術。年齡22~71歲[(52.4±9.5)歲]。按照患者選取的手術方法不同,分為機器人組48例(采用達芬奇機器人輔助腹腔鏡手術)和對照組55例(采用傳統腹腔鏡手術)。兩組患者年齡、體重指數、診斷等一般資料比較,差異無統計學意義(P> 0.05),具有可比性,見表1。所有患者均知情同意,并通過四川省人民醫院倫理委員會批準。

表1 兩組患者一般資料比較
1.2 手術方法兩組患者術前均行凝血、血常規、肝腎功、輸血、免疫、腫瘤標記物等常規化驗,完善胸腹部CT、泌尿系彩超等常規檢查。兩組患者術前腸道準備、圍術期用藥、麻醉方法與圍術期護理基本相同,均為同一主刀醫生。該醫師具有婦科腫瘤專業高級職稱,具備傳統腹腔鏡下同類手術操作經驗,且取得達芬奇機器人主刀資格。患者采取膀胱結石位,安置肩托,全身麻醉氣管插管成功后,取頭高腳低位,常規消毒鋪巾,留置尿管。取腹正中線臍上4 cm左旁2 cm為氣腹針穿刺點。建立氣腹后,將機器人12 mm Trocar自穿刺點插入作為鏡頭孔;直視腹腔內情況,如打孔區域無鄰近臟器粘連,于左右平臍旁10 cm各置入一8 mm穿刺Trocar作為1、2號機械臂的操作孔;于右側操作孔與鏡頭孔連線中點上方2~3 cm置入10 mm Trocar作為一助人員操作的輔助孔。隨后移動機械臂系統至患者左側床旁,使系統縱軸與手術床縱軸在一條線上。對接機械臂與穿刺Trocar卡接成功后,調整機器人鏡頭位置,1號機械臂置入單極電剪,2號機械臂置入雙極器械。助手腹腔鏡視野監視下放置舉宮器,避免穿孔。對照組采用常規4孔法施術,打孔位置參考文獻資料[2]。機器人組與對照組手術步驟大致相同,參考文獻資料[5]。
1.3 觀察指標主要結局指標包括術中出血量、手術時間、淋巴結清掃個數以及手術并發癥情況。次要結局指標包括術后腸道以及膀胱功能恢復時間、術后引流管留置天數、住院時間、術后盆腹腔感染等并發癥情況。術中出血量參考吸引器中液體量;手術時間定義為從氣腹針穿刺開始到皮膚縫合結束,機器人組不包括對接機器以及調試時間;淋巴結清掃個數為手術清掃盆腔淋巴結以及腹主動脈旁淋巴結總個數;腸道功能恢復以術后肛門排氣天數為標準;膀胱功能恢復以拔出尿管后能自解小便為標準;引流管拔出標準為24小時引流袋液體<50 ml。患者術后1、3個月進行門診隨訪復查,復查內容包括進行婦科查體、盆/腹腔CT、CA199等腫瘤標記物、必要時行陰道殘端婦科液基脫落細胞學等檢驗檢查,以此評估術后并發癥以及復發情況。
1.4 機器人手術學習曲線通過繪制CUSUM學習曲線對機器人組患者的手術時間進行分析。學習曲線橫坐標為手術例數,縱坐標為手術時間CUSUM值,繪制散點圖。CUSUM1值為首例手術時間(OT1)與全部病例平均手術時間(OTmean)的差值,即CUSUMn=(OTn-OTmean)+CUSUM(n-1),按此規則持續累積,直到最后一例CUSUM為0[6]。以CUSUM曲線的頂點對應例數為跨越學習曲線所需要累積實踐的最少手術例數。
1.5 統計學方法應用SPSS 19.0 統計軟件進行數據分析。連續變量以均數±標準差表示,兩組間比較采用t檢驗;分類變量以構成比或率(%)表示,組間比較用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術中情況比較機器人組患者的術中出血、手術時間、術后拔除引流管時間以及術后住院時間均明顯少于對照組,而清掃淋巴結個數明顯多于對照組,差異有統計學意義(P<0.05),兩組患者術后肛門排氣時間的比較,差異無統計學意義(P>0.05)。見表2。
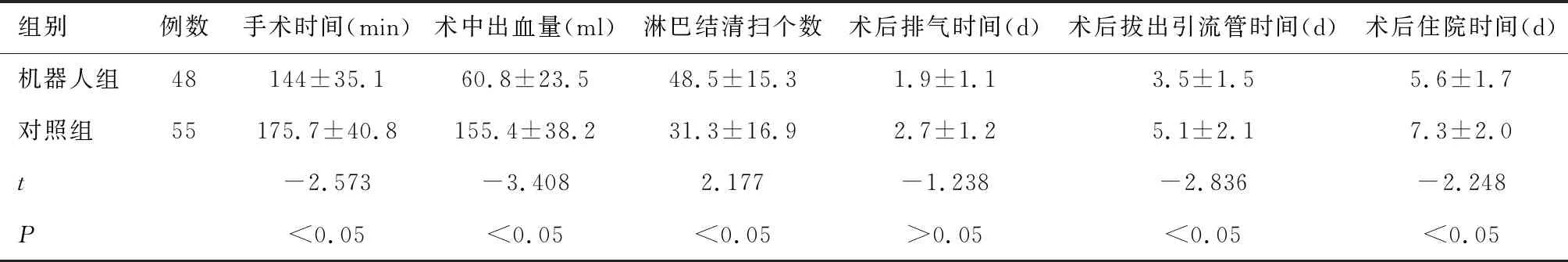
表2 機器人組與對照組患者術中情況比較
2.2 兩組術后并發癥及隨訪情況對照組發生1例下腔靜脈壁損傷,予以腔鏡下血管滑線縫合修補;而機器人組未發生大出血、感染、尿潴留、血栓等并發癥。兩組并發癥發生情況比較,差異無統計學意義(P> 0.05)。術后1、3個月門診隨訪復查兩組患者均恢復良好。
2.3 機器人組學習曲線分析從圖1可以看出,隨著手術例數增加,術者對達芬奇機器人手術系統掌握逐漸熟練,手術時間呈逐步下降趨勢。CUSUM學習曲線(圖2)經SPSS 19.0軟件三次方擬合模型,差異有統計學意義(R2=0.95,P<0.05),從圖2可以看出,在手術例數累積至第17例時,跨越曲線頂點,說明機器人組手術時間的學習曲線為17例。
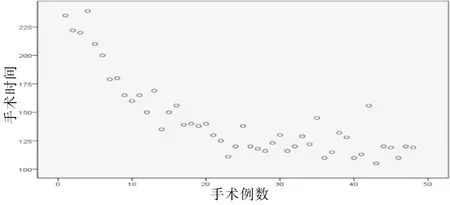
圖1 手術例數與手術時間的關系
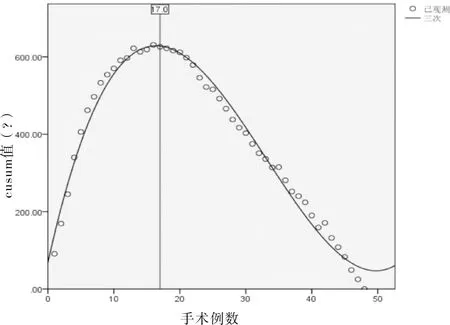
圖2 手術時間的CUSUM學習曲線
3 討論
本研究結果顯示,使用達芬奇機器人手術系統治療子宮內膜癌其手術時間更短,術中出血更少,淋巴結清掃更徹底,患者恢復更快,且并不增加手術并發癥發生概率。與傳統腹腔鏡相比,其優勢明顯,這與國內外其他研究結果基本一致[4,5,7,8]。子宮內膜癌全面分期手術難點在于盆腔以及腹主動脈淋巴結清掃。因子宮內膜癌患者多肥胖、BMI高、腸管堆積、腹腔空間小,而傳統腹腔鏡由于器械靈活性和人手抖動限制,在盆腔和腹主動脈旁淋巴結清掃時可能存在術中暴露困難,容易發生血管損傷,因此對主刀和助手技術要求較高。而達芬奇機器人手術器械較人手及普通腹腔鏡器械靈活,擁有7個自由度,能夠在狹小空間中從不同角度進行操作,可以達到精細切除、避免損傷的目的;機器人系統擁有多重安全檢查功能,可智能防止手術器械和機械臂自行移動;機械臂圍繞腹壁穿刺固定點運動,減少切口及其周圍組織的損傷,另外機械臂上的穩定器能夠濾過術者微小震顫,減少手術風險。從術者角度看,機器人手術中術者采取坐位可以減少疲勞更集中精力施術;機器人可以給術者帶來裸眼3D高清影像,術野放大10~15倍,更利于分離組織和小血管,減少出血和損傷風險。另外機器人手術僅助手1~2人,減少人員消耗同時也減少術者對助手依賴程度,更有利于手術精準快速開展。不足之處為機器人操作系統缺乏觸覺反饋,術者無法感知鉗夾、凝切和縫合力量,可能存在止血不徹底、縫線斷裂等風險。另外,機器人手術還存在準備工作繁瑣,占地面積大以及手術費用高等不足之處。
本研究采用CUSUM分析同一術者連續完成48例內膜癌全面分期手術所用手術時間的學習曲線,得到經過17例手術后手術時間可達到穩定水平,較之前研究報道更短[9,10]。原因一為本研究中手術主刀在開展機器人手術前已熟練掌握傳統腹腔鏡下子宮內膜癌全面分期手術,且經專業培訓學習并取得資格證書,為快速掌握該系統提供扎實基礎;二為我院達芬奇機器人手術系統自2017年引進后,手術室機器人手術護理團隊相對固定,這使得在對接機器人和調試過程中耗時更短,各個環節得以緊密銜接,從而縮短了學習提高階段的手術例數。另外本研究未將機器人安裝對接時間納入分析也因為在開展婦科機器人手術前,手術室配合人員經專業培訓,能跟多學科主刀熟練配合,已度過學習初期。
本研究不足之處為樣本例數較少,且為回顧性研究。由于倫理以及費用問題,該研究要做到前瞻性隨機對照較為困難,但仍需大樣本多中心隨機對照研究來證實達芬奇機器人手術系統的安全性以及有效性。而達芬奇機器人手術費用明顯高于傳統腹腔鏡,其普及應用尚需結合我國醫保政策以及經濟發展水平的成本效益分析。由于達芬奇機器人手術學習曲線跟術者自身手術技能素養以及手術團隊配合高度相關,我們的學習曲線也僅以手術時間為代表單因素分析,故本研究得出的學習曲線代表性有所限制。另外,本研究隨訪時間較短,對長期結局如生存率、復發率缺乏數據支持。
綜上所述,達芬奇機器人手術系統在治療子宮內膜癌患者中的臨床療效明顯優于傳統腹腔鏡,患者創傷更小、恢復更快,且該手術方式能被有一定基礎的醫師快速掌握,值得推廣應用。

