終板造瘺聯合腰池引流對破裂動脈瘤術后腦積水的療效分析
黃志敏,王 敏,羅安志,吳 云,張宗銀,黃光富
(1.四川省眉山市人民醫院神經外科,四川 眉山 620010;2.四川省醫學科學院.四川省人民醫院神經外科,四川 成都 610072)
動脈瘤破裂引起蛛網膜下腔出血(aneurymal subabachoid hemorrhage,aSAH)是神經外科死亡率高的急危重癥,aSAH 患者中,急性腦積水發生率為15%~87%,其中8.9%~48%需行分流術[1]。腦積水可導致肢體無力、步態不穩、尿失禁、反應遲鈍等神經功能障礙,嚴重時危及生命。而終板造瘺聯合腰池引流治療aSAH術后腦積水一直存在爭議[2]。本研究共118例患者,通過回顧性分析比較兩組患者急性和分流依賴性腦積水的發生率,評估終板造瘺聯合腰池引流對前循環aSAH開顱夾閉動脈瘤術后腦積水的治療效果。現報道如下。
1 資料與方法
1.1 一般資料2017年1月至2019年4月眉山市人民醫院收治的前循環動脈瘤破裂蛛網膜下腔出血的患者共118例,納入標準:①CT或腰穿證實aSAH,DSA或CTA確診顱內前循環動脈瘤;②在出血后72小時內行手術治療;③發病前無腦積水;④隨訪至少6個月;排除其他顱內病變,以及拒絕手術或隨訪期內死亡或失訪患者。本組女65例、男53例;年齡41~74歲[(53.1±9.8)歲];前交通動脈瘤41例,頸內-后交通動脈瘤49例,中動脈瘤27例。Hunt-Hess分級:Ⅱ級36例,Ⅲ、Ⅳ級82例。根據手術治療方式不同及患者家屬意愿分為治療組54例和對照組64例,兩組一般資料比較,差異無統計學意義(P> 0.05),見表1。該研究通過醫院倫理委員會批準。

表1 兩組動脈瘤性蛛網膜下腔出血患者的臨床資料比較
1.2 方法所有患者均采用常規額顳瓣開顱,解剖外側裂,切開頸動脈池及視交叉池蛛網膜,充分顯露動脈瘤頸后夾閉之。治療組麻醉后開顱前行腰池穿刺置管成功后關閉引流管,動脈瘤夾閉后行終板造瘺,瘺口直徑約5 mm,見腦脊液流出為造瘺成功。對照組行單純動脈瘤夾閉。118例患者的整個治療處理過程均由同一小組完成,治療組術后腰池引流血性腦脊液3~5天,引流量≤10 ml/h,其他治療與對照組一致。觀察腦積水的發生發展情況,若術后2周患者的腦積水癥狀、體征無緩解甚至加重,溝通后行分流術。
1.3 觀察指標急性腦積水:有頭痛、嘔吐、意識障礙等癥狀,CT提示短時間內腦室擴大,雙尾指數超過同年齡段的上限值作為腦積水的診斷標準[3]。隨著年齡的增大,雙尾指數上限值增大[4]。慢性腦積水:病程超過2周,有活動減少、言語減少、共濟失調、認知功能障礙、步態不穩和/或尿失禁等癥狀。頭顱CT顯示:①哈(Huckman)氏值>69 mm,②三腦室最寬度> 6.7 mm。以上有一條符合,并排除原發腦萎縮[5]。隨訪≥6個月。
1.4 統計學方法應用SPSS 11.5統計軟件分析處理數據。計量資料采用雙側t檢驗,計數資料采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
118例患者23例(19.5%)發生急性腦積水(治療組5例,對照組18例),治療組中2例(3.7%)發生分流依賴性腦積水、對照組7例(11%)。Hunt-Hess III、IV級患者中,急性腦積水發生率:治療組13.2%、對照組36.4%(P<0.05)。分流依賴性腦積水的發生率:治療組7.9%、對照組15.9%(P>0.05),出血破入腦室的患者中,分流依賴腦積水治療組發生率為5.9%、對照組為15.8%(P>0.05)。見表2。
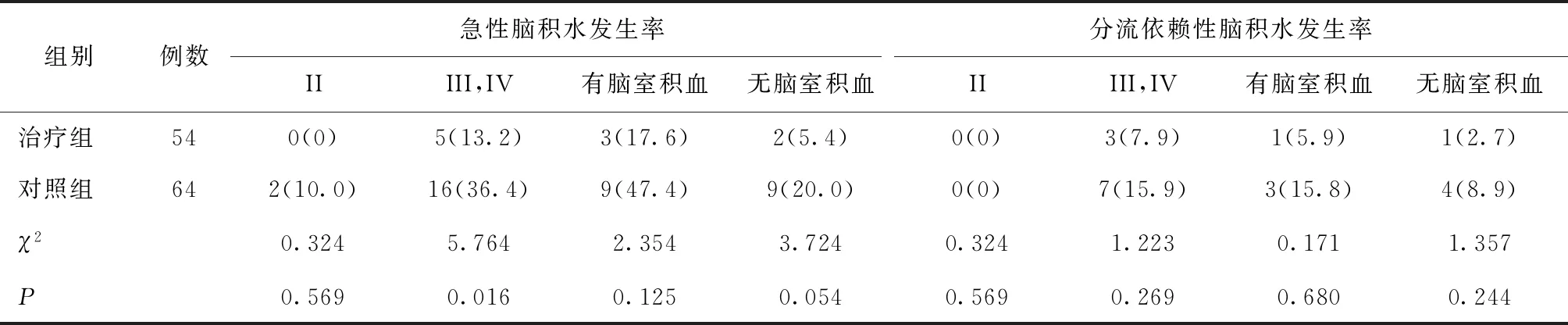
表2 不同手術方式動脈瘤夾閉術后腦積水發生率比較 [n(%)]
3 討論
aSAH后急性腦積水發生率為15%~87%,其中約一半能自行緩解[6],僅部分急性腦積水會發展為分流依賴性慢性腦積水。終板造瘺加腰池引流能否有效改善aSAH開顱動脈瘤夾閉術后腦積水有爭議。Andaluz、Dehdashti等[7,8]2004年報告終板造瘺可以減輕動脈瘤夾閉術后急性腦積水,降低腦室腹腔分流發生率,但以后越來越多的研究報道:終板造瘺不能減少動脈瘤夾閉術后分流依賴腦積水的發生[9,10]。有報道腰池引流可減輕腦室系統的機械堵塞,減少炎癥因子產生的粘連,從而降低腦積水的發生[11],也有報道腦脊液的過度引流和長時間引流會增加慢性腦積水的發生率[12]。
本研究結果顯示,Hunt-Hess III、IV級aSAH患者中,治療組和對照組前循環動脈瘤夾閉手術后急性腦積水發生率有顯著差異。動脈瘤夾閉后行終板造瘺可釋放腦室內的積水,并形成第三腦室向Wills動脈環周圍腦池的腦脊液流動通道,隨著腦搏動,三腦室腦脊液可經造瘺口脈沖式釋放,而加快腦脊液循環[13],并可沖洗顱底腦池積血,促進積血的吸收,可以降低顱內壓和緩解腦室內積液對腦組織壓迫。腰池引流可以引出動脈瘤破裂導致的蛛網膜下腔積血,減輕蛛網膜下腔的機械性堵塞,改善腦脊液循環代謝[11]。治療組和對照組前循環動脈瘤夾閉手術后分流依賴性腦積水發生率無顯著差異,可能是因為前循環動脈瘤破裂后彌散到大腦凸面蛛網膜下腔的部分血液,造成吸收腦脊液的蛛網膜顆粒堵塞和絨毛纖維化,導致吸收面積減少,從而引起慢性交通性腦積水的發生[14],而終板造瘺和腰池引流尚難以清除這部分積血。不排除病例數較少,未能呈現顯著差異可能,有待進一步推廣觀察。
綜上所述,初步臨床觀察顯示終板造瘺聯合腰池引流可明顯降低破裂動脈瘤夾閉術后急性腦積水的發生,促進患者早日康復,而對于分流依賴性腦積水發生率的影響尚有待進一步觀察。

