血站血液庫存管理探討
丁月平,蔡紅軍
(泰州市中心血站,江蘇 泰州 225300)
血液作為一種稀缺的公共資源,在挽救患者生命、保障疾病診療上起著重要的作用[1]。但是血液不同于一般商品,它來源于健康人群的無償捐獻,不能批量生產,無可替代,不同種類血液的儲存要求不同,血液制品普遍有效期短,而且臨床對血液的需求是隨機的,較難預測,隨季節的波動也很大[2],因此對血液庫存進行科學合理的管理是血站的重要職責。管理的本質就是在過剩和短缺之間調整,尋找平衡點;根本方法是使庫存“流動起來”,有效流動意味著快速實現經濟價值,減少資源浪費。實施血液庫存的動態平衡管理,既能保證臨床有充足的血液供應,又能最大限度地避免因血液儲存時間過長而造成的過期報廢。隨著國內醫療水平的發展,臨床用血量逐年增加,用血緊張情況時有發生。為了更加科學合理地進行血液的儲發,筆者對泰州市中心血站2016 年1月~2019 年12 月紅細胞類、血漿類、冷沉淀凝血因子、單采血小板類四個血型的出庫量及血型占比,以及每個月紅細胞類的出庫量進行分析(這里僅討論Rh 陽性血液),以協助血站加強血液庫存的管理,制定相對平衡的采供血計劃,從而保證臨床及時、安全、有效地供血。
1 資料與方法
1.1 資料來源回顧性調查分析泰州市中心血站2016 年1 月1 日~2019 年12 月31 日市區各醫療機構血液出庫記錄。所有血液100%來源于無償獻血,獻血者均符合《獻血者健康檢查要求》,血液制品按照《血站質量管理規范》和《血站技術操作規程(2015 版)》進行采集和制備,血液質量均符合《全血和成分血質量要求(GB18469-2012)》,品種包括紅細胞類(全血、懸浮紅細胞、少白懸浮紅細胞、洗滌紅細胞)、單采血小板、冷沉淀凝血因子(以下簡稱冷沉淀)、血漿類(新鮮冰凍血漿、病毒滅活血漿、普通冰凍血漿)。
1.2 方法(1)所有出庫血量均以單位(u)計算:每200 ml全血為1 u,每200 ml全血制備的紅細胞類成分血為1 u,血漿每100 ml 為1 u,冷沉淀由200 ml 血漿制備為1 u,單采血小板以1 個治療量(血小板含量≥2.5×1011)為1u(便于統計和比較)。(2)血型占比計算公式:某年某血液品種某血型占比(%)=該年該品種該血型出庫量(u)/該年該品種四個血型出庫量的總和×100%。
2 結果
2.1 各類血液品種出庫情況本站2016 年1 月~2019年12月紅細胞類出庫量逐年增加,四個血型需求比A∶B∶O∶AB=3.2∶2.8∶3∶1,見表1。血漿類出庫量逐年大幅增長,四個血型需求比A:B∶O∶AB=3.3∶2.8∶2.9∶1,見表2。冷沉淀出庫量呈現逐年大幅增長,四個血型需求比A∶B∶O∶AB=3∶2.6∶3.4∶1,見表3。單采血小板出庫量呈現逐年平穩增長,四個血型需求比A∶B∶O∶AB=3∶3∶3∶1,見表4。
2.2 紅細胞類每月出庫情況2016 年~2019 年連續4 年12 月份出庫量最大,出庫量居第二位的6月份有2年,9月份有1年,1月份有1年;出庫量最小的2月份有3年,1月份1年,見表5。
3 討論
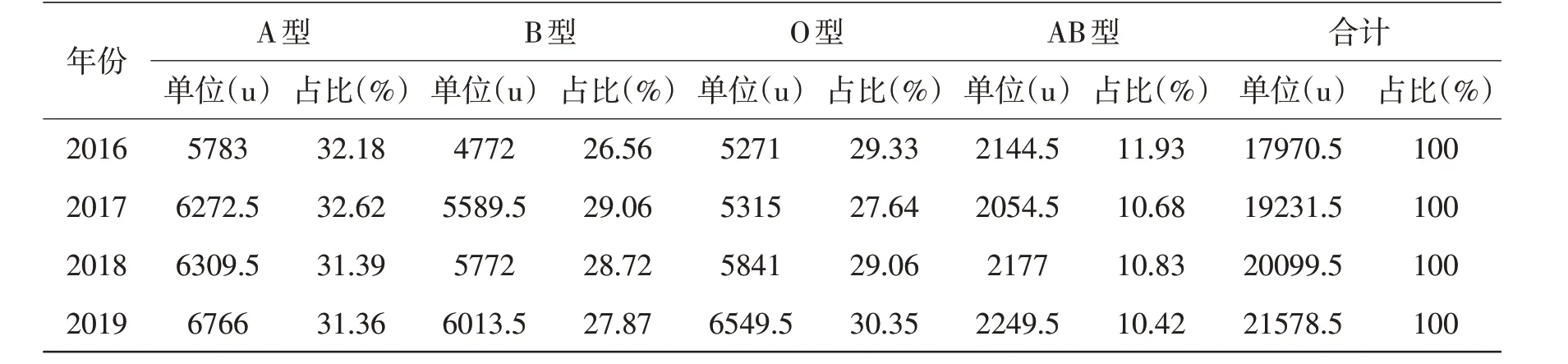
表1 2016~2019年泰州市中心血站各型紅細胞類血液出庫情況
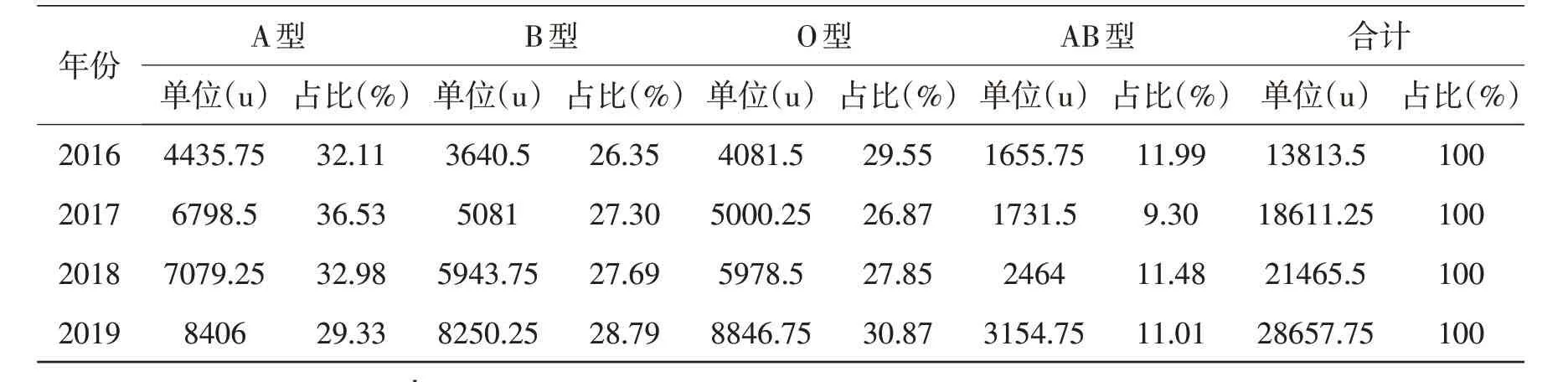
表2 2016~2019年泰州市中心血站各型血漿類血液出庫情況
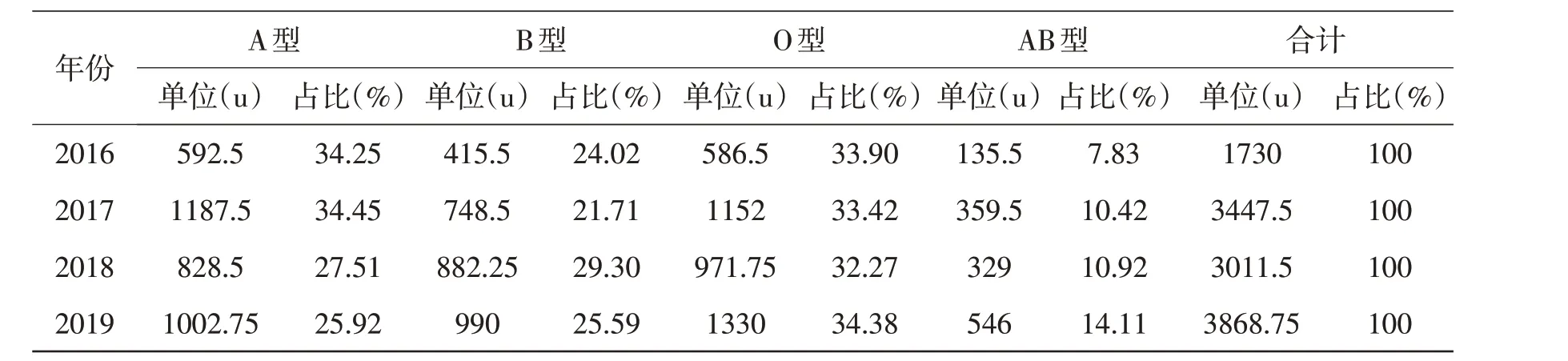
表3 2016~2019年泰州市中心血站各型冷沉淀出庫情況
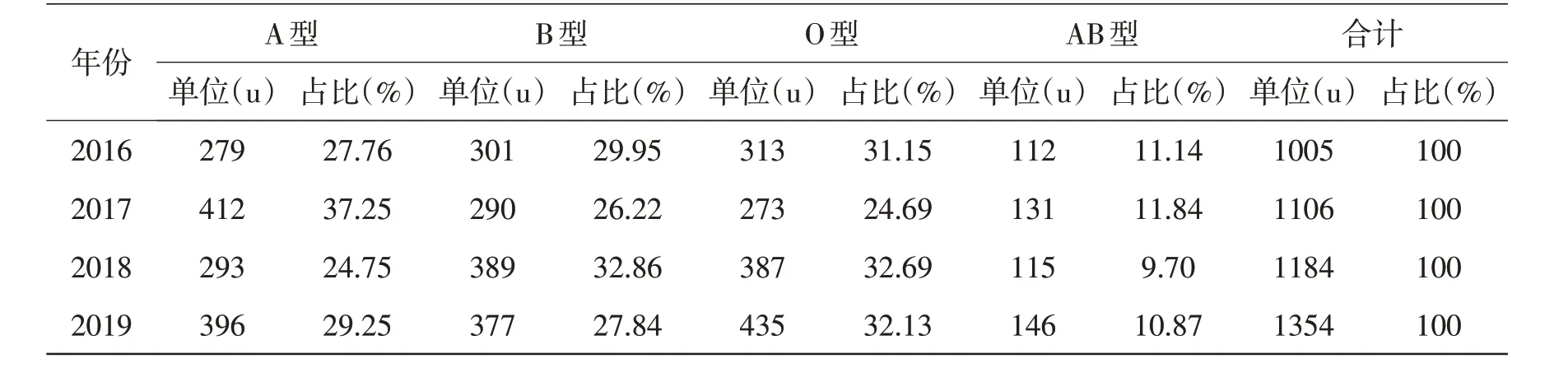
表4 2016~2019年泰州市中心血站各型單采血小板出庫情況
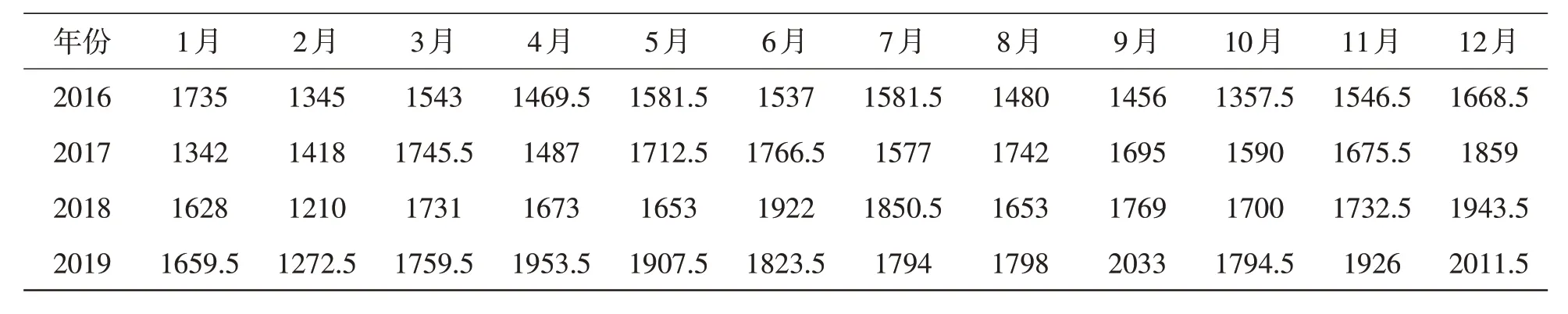
表5 2016~2019年1~12月泰州市中心血站紅細胞類出庫情況(u)
從表1~表5 的數據中可以看出,不管是紅細胞類、血漿類還是冷沉淀和單采血小板,臨床用血量都在不同程度地逐年增加,血型偏型現象也經常出現,還有季節、節假日的影響,血站供血壓力也越來越大。為了緩解這種現象,通常采取的主要政策為“開源節流”,即推行團體獻血,利用各種渠道進行無償獻血的宣傳等拓寬血液的來源;強化血液庫存管理,科學用血,避免血液資源浪費,達到血液節流的目的。本站根據以上數據,結合其他一些影響因素如血液有效期的長短、固定無償獻血者比例、血站的規模、無償獻血招募能力等,進行綜合分析,科學制定各類血液制品的庫存計劃。
3.1 設定血液庫存量本站根據表1~表4的數據,算出日平均出庫量,把滿足5天的用血總量設定為最低庫存量,保障臨床急救用血;把滿足10天的用血總量設定為最佳庫存量,這是在充分滿足臨床需要前提下的最低庫存量;把滿足15天的用血總量設定為最高庫存量,以最大限度減少或杜絕血液過期報廢;各血型再按照相應品種的占比情況算出每個血型的最低、最佳和最高庫存量。正常血液血型分布比為A∶B∶O∶AB=3∶3∶3∶1,從上表中觀察發現,不同的品種,同一種血型的需求也不完全一致,紅細胞類和血漿類A型需求高于B型和O型。冷沉淀O型需求高于A型和B型,而在紅細胞類、血漿類、冷沉淀三個品種中B型均低于A型和O型,在本站實際庫存中,也是經常出現A型、O型庫存緊缺,B型庫存充足甚至過剩的現象,這種現象有待繼續探討。單采血小板的血型需求和正常血液血型分布基本吻合,四個品種AB型的需求在本地區和正常血液血型基本一致。
3.2 設置庫存預警線及響應機制血液庫存預警體系的建立能減少血液過期報廢率及庫存不足告急頻率[3]。本站庫存預警線按照血液供應天數設為5級,≥15天為偏多;10~14天為正常;7~9天為偏少;4~6天為緊缺;≤3天為嚴重緊缺。“雙向調控”作為應急響應機制,主要是在庫存過高時,對團體獻血采取“后移緊縮”的策略,防止血液浪費;在庫存緊張時,對團體單位開展動員做“增量補充”,以及時提高庫存[4]。
(1)當血液庫存或某一血型庫存偏多時,血站采血部門應短期控制采血量,合理安排團體招募,適當延長其相應的獻血間隔時間,減少固定獻血點的數量,縮短流動采血車在街頭的工作時間。供血部門密切關注庫存血液有效期,嚴格按照“先進先出”原則,依據申請數量足量發放血液。必要時啟動血液調劑聯動機制,建立區域內血液信息共享,做好血液調出準備,減少或杜絕血液過期報廢。
(2)當血液庫存或某一血型庫存偏少時,供血部門應及時將信息反饋至獻血招募和血液采集部門,臨時增加團體的招募、增加固定采血點和延長流動采血車的工作時間,同時還要考慮到獻血人群行為具有多樣性,獻血人群的地點、血型差異、時間等多種因素的影響造成的每次采血量與血型種類具有一定的隨機性[5]。
(3)當血液庫存出現緊缺時,供血部門應及時將信息反饋至獻血招募和血液采集部門,通過增加團體招募、固定采血點和延長流動采血車工作時間等方法進行采血,同時供血部門應加強與臨床用血單位的緊密溝通與聯絡,了解臨床用血動向,關注臨床對血液的需求。醫院依據血站血液庫存預警信息,調整血液需求計劃,優先保障急癥搶救用血和無償獻血者患者的用血。
(4)當血液庫存量達到嚴重緊缺時,血站應迅速進行應急招募,啟動應急獻血者隊伍進行采血,并繼續通過增加獻血團體招募、增加固定采血點和流動采血車工作時間等方法采集更多血液。供血部門啟動省內血液調劑聯動機制,建立區域內血液信息共享,做好血液調劑準備,血液調劑應本著就近調劑、節約運輸時間、減少運輸成本、保證血液質量的原則。同時供血部門應加強與臨床用血單位的溝通、聯絡,密切監控血液需求狀況。臨床用血單位則依據血站提供的血液庫存預警信息,暫停擇期手術和非急癥手術的安排,確保臨床急救用血。
3.3 合理制定供血計劃血站根據臨床用血單位上報臨床用血需求計劃,結合近幾年醫院平均用血量變化、醫院發展速度以及血站最大采血能力和最大庫容量等數據進行匯總,制定詳細的年度、月度供血計劃,制定時充分考慮季節、氣候、節假日、地區血型差異、特殊病例等影響因素,如表5出現的紅細胞類12 月份出庫量最大,6、9 月份次之,2 月份出庫量最小的現象,就是由于大多數春節在2月,并且2月份天數最少,所以2月份出庫量最小。不少患者都想趕在春節之前把該看的病、該做的手術完成,從而導致12月出庫量一直居于首位。供血部門每月將供血計劃和臨床實際用血量進行比較,若連續兩個月誤差超過20%,查詢原因,進行分析和評估,必要時調整供血計劃。
3.4 定期血液庫存盤點血站每個月至少盤點一次血液庫存,對庫存所有的血液成份進行清點,包括正在制備過程中的血液成份;按照血液的品種、血型、規格、有效期進行詳細盤點和認真記錄,血液實物和庫存信息務必一致,發現某種血制品某個血型庫存量出現預警,應及時按照預警響應機制進行處理。
3.5 制定血液應急預案突發事件發生后,由于血液需求量短時間內驟然增加,同時還可能存在獻血人員流動受限,采供血設施破壞等問題,使得血站難以保障充足的血液供應。庫存血液最重要的目的之一就是醫療急救,高效應對突發事件的能力能夠最大限度反映當地無償獻血工作和血站采供血能力[6]。因此血站必須制定切實可行的血液應急預案并定期演練,保證突發事件發生時,血站仍可及時確保臨床急救用血。
3.6 科學、安全、合理、有效輸血從表2 中可以看出,血漿類的用血量平均每年增長4948.08 u,存在一定的不合理性。這主要是由于一方面血漿制品營養成分豐富,且價廉物美,被當作營養品支持使用;另一方面,臨床上仍有把紅細胞和血漿搭配當作全血使用的現象。這不僅造成了血液資源的浪費,同時又增加了不必要的輸血風險,另外還給血液庫存的管理帶來了一定的難度。血站應針對其轄區內各醫療機構制定各種培訓計劃,指導臨床醫生學習合理用血知識,促進臨床輸血技術水平提高,從而達到科學、安全、合理和有效輸血。
3.7 血液庫存管理信息化建設信息的共享實現了組織業務流程的可視化和透明性,加強了組織的管理和控制[7]。血站應加強與各醫療機構輸血科信息共享平臺的建設,共享平臺應具備雙方血液庫存、醫院在線申請、血站在線回復、血液流向等功能,使雙方更直接、更準確地實時了解血液的庫存和使用情況,利于雙方更好地做好血液庫存管理。
綜上所述,做好血液庫存管理是一項系統工程,需要血站工作人員與臨床用血機構之間緊密聯系,科學制定合理的血液庫存和使用計劃,認真組織實施,并科學分配、管理,以提供給臨床用血機構參考,從而達到安全、及時、合理和有效的用血。

