子宮頸鱗狀細胞癌伴子宮內膜及雙側輸卵管擴散1例并文獻復習
張 穎,葉元滋,徐洪海,陳 炎,孟 剛
子宮頸癌是女性生殖道最常見的惡性腫瘤之一,其常見的轉移方式為直接侵犯子宮旁軟組織或通過淋巴管侵犯到子宮壁,通過擴散方式累及子宮內膜和雙側輸卵管的情況非常罕見,這種特殊的轉移方式下正常子宮內膜局灶出現鱗狀細胞癌成分,雙側輸卵管傘部上皮局灶均可見鱗狀細胞癌成分。本文現報道1例子宮頸鱗狀細胞癌伴子宮內膜及雙側輸卵管擴散病變,探討其臨床病理學特征、腫瘤發病機制、診療及預后。
1 材料與方法
1.1 臨床資料患者女性,69歲。體檢發現子宮頸病變入院。患者已絕經10年,絕經后無明顯陰道流血。2019年8月患者體檢發現CA125偏高,遂就診于安徽醫科大學第一附屬醫院。子宮頸液基細胞學提示:非典型鱗狀細胞,HPV檢查陽性。2019年10月15日陰道鏡+子宮頸活檢+子宮頸管刮出物病理結果提示:鱗狀上皮呈高級別上皮內病變,局部伴浸潤。10月30日子宮頸錐切病理提示:子宮頸鱗狀上皮呈高級別上皮內病變,伴廣泛腺體累及,局部癌變,陰道前穹隆鱗狀上皮不規則增生伴高級別上皮內病變,伴浸潤。門診以“子宮頸癌1B1期”收入院,并行廣泛全子宮切除術+盆腔雙側淋巴結清掃。
1.2 方法標本均經10%中性福爾馬林固定,常規石蠟包埋,4 μm厚連續切片,HE染色。免疫組化染色采用EnVision法染色,所用抗體(p16、WT-1、CK5/6、Ki-67)和EnVision試劑盒均購自福州邁新公司,具體操作步驟嚴格按照試劑盒說明書進行。HPV-DNA檢測運用實時熒光定量PCR法對子宮頸、子宮內膜及輸卵管組織蠟塊進行HPV-DNA檢測,組織蠟塊經脫蠟、消化液消化、裂解提取核酸、熒光擴增、結果分析等操作步驟嚴格按照試劑盒說明書操作。
2 結果
2.1 眼觀全子宮標本一件,大小8.0 cm×6.5 cm×3.0 cm,子宮深3.5 cm,頸管長2.0 cm,子宮頸外口見一隆起型腫塊,腫塊大小3.0 cm×2.5 cm×1.7 cm,向上累及子宮頸管內口,切面灰白色、質硬,侵犯頸體交接;子宮腔內未見明顯肉眼可見病變,子宮內膜菲薄較光滑,另送檢左側輸卵管長3.8 cm,直徑約0.5 cm,可見傘端,左側卵巢,大小4.0 cm×1.8 cm×0.5 cm,右側輸卵管長4.5 cm,直徑約0.3 cm,可見傘端,左側卵巢,大小3.0 cm×2.0 cm×0.6 cm,輸卵管及卵巢經仔細檢查未見肉眼可見病變侵犯。
2.2 鏡檢子宮頸腫瘤細胞異型明顯,核大深染、核質比大,具有強嗜酸性。異型細胞擁擠成團,呈巢狀浸潤性生長,細胞巢可見角化珠,核分裂象<2個/50 HPF。浸潤性病灶周圍可見原位癌區域,癌組織浸潤至子宮頸管壁周圍纖維脂肪組織,并見脈管內癌栓形成及神經侵犯現象,腫瘤向下侵犯陰道壁上1/3;子宮內膜經全部取材制片,鏡下見宮角處局灶子宮內膜表面黏膜上皮呈原位鱗狀細胞癌改變,周圍子宮內膜呈萎縮性改變,且與子宮頸鱗狀細胞癌不相連續;雙側輸卵管傘部黏膜上皮均見局灶原位鱗狀細胞癌成分,周圍輸卵管黏膜上皮及間質均未見癌組織,未見脈管內癌栓。雙側卵巢未見明顯異常(圖1)。
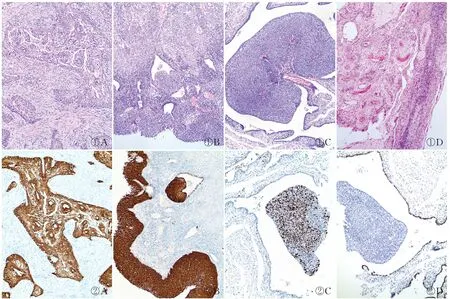
①A①B①C①D②A②B②C②D
2.3 免疫表型子宮頸浸潤性鱗狀細胞癌組織及子宮內膜、雙側輸卵管原位癌組織p16均陽性(圖2A~C);子宮內膜黏膜原位癌組織ER、PR均陰性;雙側輸卵管內原位癌成分WT-1陰性(周圍正常輸卵管黏膜上皮陽性)(圖2D);腫瘤組織全層CK5/6、Ki-67均陽性且Ki-67增殖指數為60%。
2.4 HPV-DNA檢測結果子宮頸、子宮內膜及雙側輸卵管HPV檢測均顯示HPV16型感染陽性(圖3)。
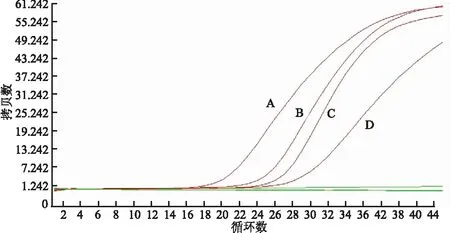
圖3 HPV-DNA檢測PCR擴增曲線:A.子宮頸組織HPV16型病毒感染陽性;B.子宮內膜組織HPV16型病毒感染陽性;C.輸卵管組織HPV16型病毒感染陽性;D.對照組HPV16型病毒陽性
2.5 病理診斷(1)子宮頸中分化浸潤性鱗狀細胞癌,浸潤性病灶周圍可見原位癌區域,癌組織浸潤至子宮頸管壁周圍纖維脂肪組織,并見脈管內癌栓形成及神經侵犯,腫瘤向下侵犯陰道壁上1/3。(2)子宮內膜表面黏膜上皮呈原位鱗狀細胞癌改變。(3)雙側輸卵管傘部黏膜上皮均見局灶原位鱗狀細胞癌成分,腫瘤周圍輸卵管黏膜上皮及間質均未見癌組織;雙側卵巢未見明顯異常。
2.6 隨訪本例患者行全子宮+雙側附件切除及淋巴結清掃術后,隨訪3個月,患者健在。因本例子宮頸病變有深層浸潤,術后需行常規放、化療,放、化療療效目前仍在密切隨訪中。
3 討論
3.1 臨床特點子宮頸癌常見的轉移方式是直接蔓延和淋巴結轉移,常見的侵犯部位是子宮旁組織、陰道、直腸、膀胱等部位。子宮頸鱗狀細胞癌伴子宮內膜及雙側輸卵管擴散臨床病例十分罕見,在常見的婦科腫瘤中,輸卵管腫瘤大多數來源于卵巢,鱗狀細胞癌侵犯輸卵管的病例較為少見[1-2],并且在術前檢查中很難發現。檢索現有文獻報道發現,患者多數是以子宮頸病變就診,在術后無意中發現,影像學檢查對本病診斷無特異性,確診依賴于術后病理標準化取材及診斷[3-4]。本例發生于老年女性,體檢發現CA125偏高,后行子宮頸活檢發現子宮頸鱗狀上皮高級別上皮內病變伴局部浸潤,術后病理診斷為子宮頸鱗狀細胞癌伴子宮內膜及雙側輸卵管擴散。本例臨床特征與現有文獻報道基本符合,無特殊性。
3.2 病理特征子宮頸中分化浸潤性鱗狀細胞癌,浸潤性病灶周圍可見原位癌區域,癌組織浸潤至子宮頸管壁周圍纖維脂肪組織,并見脈管內癌栓形成及神經侵犯;子宮內膜表面黏膜上皮呈原位鱗狀細胞癌改變,雙側輸卵管傘部黏膜上皮均見局灶原位鱗狀細胞癌成分。免疫組化標記子宮內膜及輸卵管CK5/6陽性排除了子宮頸腺癌的可能;子宮內膜黏膜原位癌組織ER、PR均陰性,p16陽性提示腫瘤可能來源于子宮頸,并非來源于卵巢和子宮;雙側輸卵管內原位癌成分WT-1陰性(周圍正常輸卵管黏膜上皮陽性),表示輸卵管鱗狀細胞癌并非輸卵管原發腫瘤。結合鏡下腫瘤細胞形態及子宮頸、子宮內膜及雙側輸卵管p16陽性提示子宮頸、子宮內膜及輸卵管的鱗狀細胞癌均是同一來源,并且可能均存在HPV感染,后續的HPV-DNA檢測結果證明三個部位均存在HPV16型病毒感染。綜合本例鏡下腫瘤細胞形態、病理學特征、免疫表型及HPV檢測,作者認為子宮內膜及輸卵管病變是在子宮頸原發鱗狀細胞癌基礎上,由子宮頸病變擴散而來。
3.3 發病機制子宮頸癌是女性生殖道最常見的惡性腫瘤之一,發病誘因有早婚、性生活過早、多胎、HPV感染、子宮頸狹窄、子宮積膿等。目前研究表明,高危型HPV感染與子宮頸癌的發生密切相關[5-6]。但HPV感染與子宮頸癌的轉移方式是否具有相關性目前尚不清楚。現有文獻資料對于不同部位同時發生組織學相同腫瘤可以有以下理論解釋:(1)子宮頸原發性癌穿過子宮內膜進入輸卵管,或者是上生殖道原發腫瘤向下侵犯子宮頸組織;(2)其他部位原發腫瘤的生殖道轉移;(3)HPV感染所產生的“場效應”,即HPV在生殖道不同部位擴散導致女性生殖道不同部位原發性鱗狀細胞癌的同時發生[7],并且HPV可以沿生殖道逆行傳播[8-9],出現下生殖道腫瘤轉移到上生殖道的特殊腫瘤轉移現象。根據本例的子宮頸病變與子宮內膜病變之間不相連續的病理特征和臨床檢查排除其他部位腫瘤轉移的可能性,結合子宮頸、子宮內膜及輸卵管的p16免疫表型及HPV-DNA檢測結果證實了HPV逆行傳播造成腫瘤沿上生殖道擴散。
3.4 診療及預后子宮頸鱗狀細胞癌伴子宮內膜及雙側輸卵管擴散臨床病例十分罕見,術前檢查很難發現,但其發病機制與HPV感染密切相關。因此HPV檢測陽性的患者,應全面檢查子宮頸、子宮內膜、輸卵管及生殖道其他部位是否會有病變,這對疾病的早期診斷具有重要意義。但是目前國際婦產科聯合會(FIGO)分期分類和AJCC(第8版)子宮頸TNM分期管理指南尚未對該病進行明確的分類。指南上建議對于早期子宮頸癌患者大多采用廣泛全子宮切除+淋巴結清掃[10]的手術方式處理,但對于本例手術方式的選擇及術后是否輔以放、化療仍未明確。本例患者行廣泛全子宮切除術+雙側盆腔淋巴結清掃后輔助放、化療,但由于時間較短,目前仍在隨訪中。目前本病報道例數較少,沒有循證的治療指導和預后預測,預后情況尚未明確,需要進一步隨訪進行長期觀察。

