胎盤早剝的高危因素及對母嬰影響的臨床分析與護理
江玉泉
【摘 ?要】目的:探討分析胎盤早剝的高危因素及對母嬰結局的影響以及護理干預方法。方法:選取2019年1月-2020年2月,本院收治胎盤早剝產婦77例,按照病情嚴重程度將產婦分為輕度組(45例)、重度組(32例),分析患者的臨床癥狀、病理體征、高危因素、母嬰結局,探討制定相應的護理干預。結果:重度組的各項指標均高于輕度組(P<0.05)。結論:明確胎盤早剝的高危因素,確定其臨床癥狀、病理體征,誘發高危因素、對母嬰結局的影響,制定有效的護理干預方法,將胎盤早剝的影響降到最低是非常有必要的。
【關鍵詞】胎盤早剝;高危因素;臨床癥狀;病理體征;母嬰結局;護理干預方法
【中圖分類號】R473 ? ? ?【文獻標識碼】A ? ? ?【文章編號】1672-3783(2020)07-0176-02
婦女妊娠20周后或在分娩期處于正常位置的胎盤在胎兒分娩出子宮之前,部分或是全部從婦女的子宮壁上剝離,則被稱為胎盤早剝[1]。胎盤早剝是一種具有地域性的產科并發癥,各個地域的胎盤早剝發病率均存在明顯差異。本研究主要分析胎盤早剝的高危因素、對母嬰結局的影響,臨床護理干預方案,現報道如下。
1. 資料與方法
1.1臨床資料
選取2019年1月-2020年2月,本院收治胎盤早剝產婦77例,按照病情嚴重程度將產婦分為輕度組(45例)、重度組(32例)。輕度組年齡在22-38歲,平均(30.37±3.10)歲;孕周28-34周,平均(31.42±0.67)周;初產婦有30例,經產婦15例。重度組年齡在22-39歲,平均(30.60±3.17)歲;孕周28-34周,平均(31.36±0.65)周;初產婦有20例,經產婦12例。兩組臨床資料比較,P>0.05,但有可比性。
1.2方法
獲取患者的臨床癥狀、病理體征、高危因素、母嬰結局等信息,并記錄在表格中,進行統計分析。
1.3統計學方法
所有研究數據均應用SPSS17.0統計學軟件進行統計分析。
2. 結果
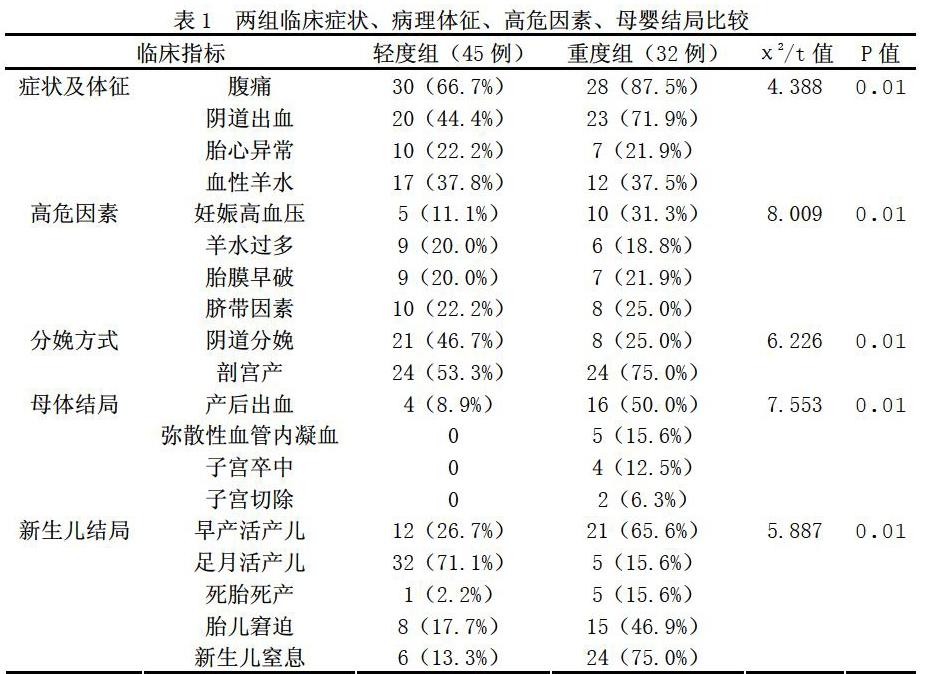
重度組的妊娠高血壓發病率、陰道出血率、腹痛率、血性羊水率、產后出血率、彌散性血管內凝血率、子宮卒中率、早產活產兒率、流產率、死胎死產率、新生兒窒息率高于輕度組(P<0.05),詳情見下表1。
3. 討論
3.1預防高危因素
在孕產婦常規產檢期間,積極監測產婦的各項情況,獲取產婦的詳細資料,辨別產婦的危險程度。若產婦妊娠期間確診妊娠并發癥或其他疾病,進一步提高警惕,積極治療妊娠并發癥或其他疾病,盡可能控制病情,將病情造成的影響降到最低。
3.2密切監測病情
確診胎盤早剝后,密切監測孕產婦的臨床癥狀、病理體征,結合孕產婦的既往病史,進行準確判斷。因胎盤早剝病情變化速度較快,病情發展速度較快,因此醫護人員要密切觀察孕產婦的羊水性狀[2]。必要時,開展人工破膜,若存在血性羊水,提高孕產婦的危險等級,加強監測。
3.3胎心護理
積極展開胎心護理,并在護理前積極與孕產婦、家屬進行有效溝通,讓孕產婦積極配合護理工作。輔助孕產婦合理調節體位,及時創建靜脈通道,及時做好吸氧準備,密切監測孕產婦禪城變化的同時,密切監測胎兒胎心情況,提前準備好急診手術室,一旦出現異常,及時展開手術,搶救新生兒。
3.4癥狀護理
孕產婦絕對臥床(左側臥位)休養期間,還需積極監測生命體征。密切觀察孕產婦的早期癥狀,及時評估孕產婦是否有休克早期癥狀、全身出血傾向,提前準備相應的搶救物品準備搶救。囑咐孕產婦、家屬,一旦孕產婦出現異常出血或是腹痛癥狀,及時通知醫護人員,方便醫護人員及時搶救。
3.5心理護理
對已經確診胎盤早剝的孕產婦、家屬實施心理護理,客觀冷靜的講述胎盤早剝的相關知識,讓孕產婦、家屬準確認識疾病,同時理解孕產婦與家屬的恐懼、不安情緒,鼓勵孕產婦宣泄內心負面情緒,緩解孕產婦不良情緒,幫助孕產婦克服心理障礙,調節孕產婦的情緒,促使孕產婦積極配合臨床工作,樹立治療信心。
4. 小結
綜上可知,明確胎盤早剝的高危因素、癥狀及體征、對母嬰影響,及時展開有效護理,具有積極意義。
參考文獻
[1] 王景梅.胎膜早破合并胎盤早剝的相關因素分析及護理方法研究[J].實用中西醫結合臨床,2017,17(7):148-149.
[2] 李洪文.胎盤早剝患者的臨床特點與并發癥觀察及護理干預效果評價[J].中國醫藥指南,2019,17(17):291-292.

