輸血不良反應對臨床輸血療效的影響研究
張紅軍
(平煤神馬醫療集團總醫院,河南 平頂山 467000)
0 引言
輸血作為臨床治療與急救工作中常用手段之一,主要是通過將血液自靜脈輸注于病人體內維持其血容量,避免病人機體代償功能發生異常[1]。當人體大量失血時,其血壓無法維持在正常水平,進而導致活動障礙,若未及時采取治療措施,可能會危及生命。但是病人在輸血過程中往往容易發生過敏、發熱等不良反應,進而造成不良后果,最終導致輸血無效情況發生。如何通過科學有效方法來避免輸血無效情況發生成為臨床學者研究的重點問題。故本文對我院158例輸血治療病人臨床資料展開回顧性分析,探討發生不良反應后對于輸血整體療效所產生的影響,闡述如下。
1 資料與方案
1.1 一般資料。回顧性分析我院2017年02月至2019年02月進行輸血治療的158例患者臨床資料,其中輸注紅細胞者52例,輸注血小板者71例,輸注血漿者35例。根據不良反應發生情況分為2組(n=76,82),其中研究1組男39例,女37例,年齡為20-69歲,平均(44.78±3.65)歲;研究2組男42例,女40例,年齡為21-70歲,平均(45.42±3.71)歲,以上基線資料(P>0.05)。
1.2 方案。輸血不良反應診斷標準:以《臨床輸血學》為主要依據進行診斷[2]。
1.3 觀察指標。血液輸注效果判定標準:①病人體重處于50 kg情況下將U懸浮紅細胞或3U洗滌紅細胞輸注其體內后,病人Hb血紅蛋白上升至10 g/L(對溶血、出血等不良情況進行排除),缺氧等臨床癥狀消失或顯著緩解;②病人體重處于50 kg情況下將兩人份機采血小板輸注其體內后,病人Plt上升至30×109/L(對DIC、出血等不良情況進行排除),出血等臨床癥狀消失或顯著緩解;③將血漿與冷沉淀輸注后對實驗室指標進行復查,發現凝血時間與(或)APTT恢復正常或明顯改善,出血等臨床癥狀消失或顯著緩解[3]。達到上述標準為有效,未達到但趨于上述標準為低效,病人各項實驗室均未改善甚至下降為無效;輸血有效率=(總例數-無效)/總例數×100.00%。
2 結果
2.1 兩組輸血療效。組間對比,研究2組輸血有效率顯著優于研究1組(χ2=29.572,P<0.05),詳情見表1。

表1 兩組輸血療效比較(n,%)
2.2 不同輸血品種療效對比。三組兩兩比較,發現血小板組無效輸注率顯著高于紅細胞組及血漿組(P<0.05),詳情見表2。
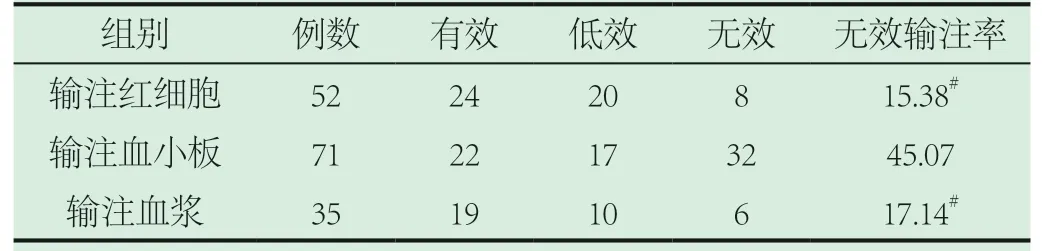
表2 不同輸血品種療效比較(n,%)
3 討論
隨著醫療事業快速發展,臨床對于血液質量要求越來越高,促使我國對血制品管理也更加嚴格。但盡管在血液進行采集、儲存以及加工過程中均以最高標準完成,仍然不能將輸血不良反應發生的可能性徹底排除。輸血期間發生不良反應的幾率占1%-10%左右,其主要是指輸血途中或輸血完成后某些新的不良癥狀及體征出現于受血者身上,且無法用原有疾病進行解釋[4]。造成輸血后發熱的影響因素有多種,輸血時出現溶血性反應(血型不合)的情況已隨著臨床輸血技術日益精進而逐漸減少。研究發現,紅細胞輸注時將白細胞去除能夠使得紅細胞輸血后不良反應發生情況大幅度減少[5]。而非溶血性發熱大多數起因為輸注血液中白細胞產生的細胞因子與同種異體白細胞免疫抗體。由于血小板懸液中會有部分白細胞殘存,儲存期間能夠將大部分細胞因子釋放出來,輸注病人體內后引起發熱。
分析輸血不良反應導致療效下降的原因為:①當機體出現發熱情況時,病人所處狀態為高代謝,此時血液循環速度加快,會快速將輸注體內血液的有效成分消耗掉;當機體出現過敏反應時,病人免疫系統被激活,抗原抗體反應會對血液有效成分造成破壞。②若輸血不良反應較為嚴重時,必須立即將輸血停止,停止輸血后病人無法補充血液輸注量,導致血液輸注無效率直線上升。臨床輸血可能發生的不良反應諸多,為避免血液輸注療效受到影響,在輸血過程中醫務人員采取相應的準備及對策十分重要:①針對病人需反復輸血的情況,醫務人員提交血漿申請時盡可能爭取少白或洗滌或去白紅細胞,同時對相關抗體進行檢測,必要情況下可采取輸注配型紅細胞或血小板方式進行治療。②血液自輸血科提取后需對其血液冷鏈完整性進行維持,避免血液在運輸途中遭到破壞;并將血液于輸血規定時限內完全輸注病人體內,防止因儲存不當而導致血液有效成分失效。③醫師為輸血治療決策人員,臨床醫師需以病人實際病情及血液無效輸注發生的高危因素為依據進行個性化輸血治療方案制定,確保病人輸血治療效果可靠,有利于寶貴血液資源的節約。④護理人員同樣在血液輸注工作中發揮重要作用,要求其在進行采血、輸血等操作時,嚴格執行無菌技術原則,確保血液制劑、輸血器具及采血器具制備過程的無熱原性,盡最大可能保證血制品質量;輸血過程中,護理人員對患者出現的各類反應進行密切觀察,并對已出現的不良反應及時采取處理措施。⑤同時,輸血相關人員應當努力提高自身專業技術水平,積極學習新型技術(如配血技術,血細胞單采術,術前儲存式、術中稀釋性、回收式、自體輸血、白細胞過濾術等)[6],盡可能降低異體血液輸血時不良反應的發生率,促進臨床輸血療效改善。
綜上所述,輸血期間病人發生不良反應后,不僅使得輸血療效有所降低,同時各成分血輸注也受到干擾,導致實際效果不佳,影響極為負面。因此需要及時采取針對性預防措施,減少輸血不良反應發生情況,從而促進臨床輸血療效提升。但是本研究仍存在不足之處(如研究樣本數量少、研究時間較短等),故今后臨床可進一步擴大樣本數量、延長研究時間等,更加深入探討輸血期間病人發生不良反應對臨床輸血療效具體不良影響。另外,還有研究人員提出使用洗滌血小板方式能夠預防血小板輸注后不良反應發生情況,但具體效果仍有待深入研究。

