桃紅四物湯加減聯合曲安奈德、利多卡因治療非缺血型視網膜靜脈阻塞繼發黃斑水腫的臨床觀察
任麗娟
(山西省中西醫結合醫院,山西 太原030013)
非缺血型視網膜靜脈阻塞是臨床上常見的視網膜血管性疾病,在視網膜血管性疾病中居第2位。該病多伴有不同程度的黃斑水腫,對患者的視力影響很大,嚴重者可致失明[1]。目前對非缺血型視網膜靜脈阻塞繼發黃斑水腫的治療主要包括中西醫藥物、眼底激光、玻璃體腔注射等。研究表明,抗血管內皮生長因子藥物的玻璃體腔注射治療非缺血型視網膜靜脈阻塞繼發黃斑水腫,可提升視力,減輕黃斑水腫[2],但藥物需要多次注射,且價格昂貴,臨床推廣運用難度大。因此,尋求一種有效、可行的治療方法,對臨床意義重大。本研究運用桃紅四物湯加減聯合曲安奈德、利多卡因治療非缺血型視網膜靜脈阻塞繼發黃斑水腫,療效較好,現報道如下。
1 臨床資料
1.1 一般資料 選取2018年8月至2019年1月山西省中西醫結合醫院收治的32例單眼非缺血型視網膜靜脈阻塞繼發黃斑水腫患者,按隨機數字表法分為對照組和治療組,每組16例。對照組男8例,女8例;平均年齡(26.00±1.36)歲;平均病程(68.20±17.23)d;右眼7例,左眼9例。治療組男9例,女7例;平均年齡(28.00±1.24)歲;平均病程(72.10±18.09)d;右眼8例,左眼8例。兩組患者一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究由醫院醫學倫理委員會批準。
1.2 診斷標準 ①西醫診斷符合《眼科學》中視網膜靜脈阻塞的診斷標準[3]。視力下降;眼底檢查示視盤邊界清或不清,視網膜靜脈擴張迂曲,串珠樣改變,視網膜上可見火焰狀出血,黃斑水腫;熒光素眼底血管造影(FFA)示臂-視網膜循環時間延長,血管滲漏,黃斑囊樣水腫,但不伴有視網膜無灌注區;光學相干斷層掃描(OCT)示黃斑中央視網膜厚度(CRT)>250μm。②中醫診斷符合《中醫眼科學》中痰瘀互結型絡損暴盲的診斷標準[4]。視物不清,頭身困重,口渴而不欲飲,舌苔白膩或伴瘀點,脈弦滑。
1.3 納入標準 符合上述診斷標準;年齡20~46歲;患者及家屬對本研究知情并簽署知情同意書。
1.4 排除標準 孕期及哺乳期女性;心、肝、腎功能受損嚴重者;曾行黃斑部眼底激光光凝治療或玻璃體切割術者;合并前房積血、新生血管性青光眼、玻璃體積血、視網膜脫離及其他黃斑疾病者;角膜、房水、晶狀體等病變導致檢查受阻者;嚴重過敏體質者。
2 治療方法
2.1 對照組 給予康柏西普眼用注射液治療。玻璃體腔注射康柏西普眼用注射液(成都康弘生物科技有限公司,國藥準字S20130012,0.2 mg/支)0.5 mg,每月1次。玻璃體腔注射在手術室內進行,嚴格按照眼科一類手術要求進行消毒和操作,術前、術后采用抗生素眼藥水積極預防感染。1個月為1個療程,連續治療3個療程。
2.2 治療組 給予桃紅四物湯加減聯合曲安奈德、利多卡因治療。桃紅四物湯加減方藥組成:桃仁10 g,紅花10 g,白芍10 g,熟地黃10 g,當歸10 g,川芎10 g,澤蘭10 g,丹參9 g,麩炒白術9 g,茯苓9 g,懷牛膝10 g。每日1劑,每日2次,飯前30 min口服,每月1次。將25 mg曲安奈德注射液(昆明積大制藥有限公司,國藥準字H53021604)溶入0.5 m L鹽酸利多卡因注射液(西安迪賽生物藥業有限責任公司,國藥準字H61020713,20 m L/支),球后注射,在手術室內進行,嚴格按照眼科一類手術要求進行消毒和操作,術前、術后采用抗生素眼藥水積極預防感染。1個月為1個療程,連續治療3個療程。
3 療效觀察
3.1 觀察指標 ①CRT。采用OCT檢測儀(日本托普康OSE-2 000)檢測CRT,觀察兩組黃斑水腫吸收情況。每個月記錄1次。②臨床療效。觀察兩組視力、視網膜出血、黃斑水腫、臂-視網膜循環時間、靜脈、低熒光出血、熒光滲漏、強熒光團、無灌注區等癥狀指標變化情況,評定臨床療效。A.視力變化。兩組均在視力矯正的基礎上,運用標準對數視力表檢查,記錄兩組治療前后視力變化。每個月記錄1次。B.視網膜出血、黃斑水腫吸收情況。散瞳后用全視網膜鏡記錄兩組治療前后視網膜出血、黃斑水腫吸收情況。每個月記錄1次。C.眼底血管熒光造影變化。造影劑采用進口熒光素鈉注射液(美國Alcon Laboratories.Inc.,注冊證號H20130649)5 mL,記錄臂-視網膜循環時間的改變、靜脈的改變、低熒光(出血)的改變、熒光滲漏(黃斑水腫)的改變,以及有無強熒光團(新生血管)的出現、有無無灌注區的出現等。每個月記錄1次。
3.2 療效評定標準 參考《中醫病證診斷療效標準》擬定的療效評定標準[5]。治愈:矯正視力提高至5.0及其以上,或提高至發病前,眼底出血、黃斑水腫基本吸收,眼底血管造影示臂-視網膜循環時間大致正常,低熒光區(出血)及熒光滲漏基本消失;顯效:矯正視力提高3行及以上,眼底出血、黃斑水腫明顯好轉,眼底血管熒光造影臂-視網膜循環時間稍延遲,低熒光區(出血)明顯減少,熒光滲漏明顯減輕;有效:矯正視力提高2行,眼底出血、黃斑水腫好轉,眼底血管熒光造影臂-視網膜循環時間延遲,低熒光區(出血)減少,熒光滲漏減輕;無效:矯正視力無提高或下降,眼底出血、黃斑水腫未吸收,眼底血管熒光造影臂-視網膜循環時間、低熒光區(出血)、熒光滲漏無變化,或出現玻璃體積血、新生血管性青光眼、前房積血、視網膜脫離等并發癥。治療總有效率=(治愈例數+顯效例數+有效例數)/總例數×100%
3.3 統計學方法 采用SPSS 11.0統計軟件處理數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以例(%)表示,采用χ2檢驗。P<0.05為差異具有統計學意義。
3.4 結果
(1)臨床療效比較 治療組臨床總有效率為100.0%,高于對照組的62.5%,差異具有統計學意義(P<0.05)。見表1。
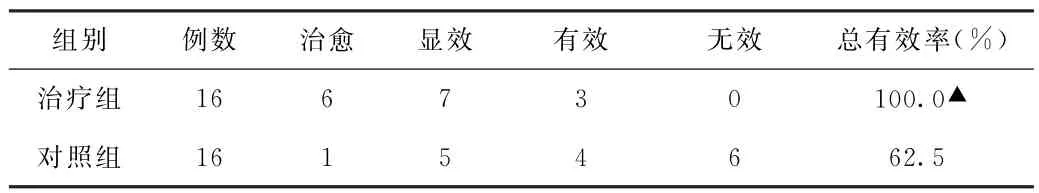
表1 兩組非缺血型視網膜靜脈阻塞繼發黃斑水腫患者臨床療效比較(例)
(2)CRT比較 治療前,兩組CRT比較,差異無統計學意義(P>0.05)。治療后,兩組CRT均小于治療前,且治療組小于對照組,差異均有統計學意義(P<0.05)。見表2。
表2 兩組非缺血型視網膜靜脈阻塞繼發黃斑水腫患者治療前后黃斑中央視網膜厚度比較(μm,±s)
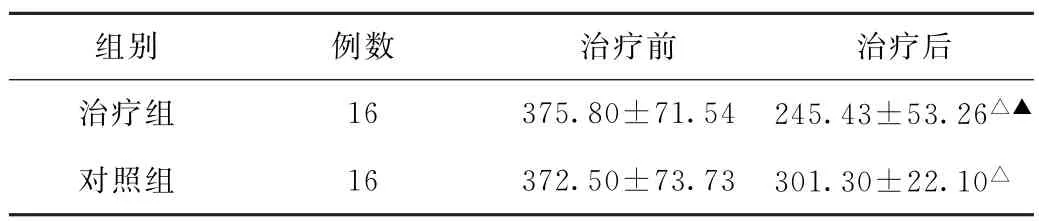
表2 兩組非缺血型視網膜靜脈阻塞繼發黃斑水腫患者治療前后黃斑中央視網膜厚度比較(μm,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 治療前 治療后治療組 16 375.80±71.54 245.43±53.26△▲對照組 16 372.50±73.73 301.30±22.10△
4 討論
非缺血型視網膜靜脈阻塞是以視網膜靜脈串珠樣沿神經纖維層走行的淺層出血、黃斑不同程度水腫為主要改變的病證,其中黃斑水腫呈高發趨勢,但國內外尚未有確切有效、可行的治療方法[6]。視網膜靜脈阻塞屬中醫“絡損暴盲”范疇,對于其病因病機,一般認為是多種原因導致眼底血脈瘀阻、血溢脈外,而痰瘀同源,可以相互轉化,又可合而為病,痰濁、瘀血既可是病理結果,又可以是致病原因[7]。因此,痰瘀互結是基本病機。
本研究結果顯示,治療組臨床總有效率明顯高于對照組(P<0.05);治療后兩組CRT均低于治療前(P<0.05),且治療組低于對照組(P<0.05),提示運用桃紅四物湯加減聯合曲安奈德、利多卡因治療非缺血型視網膜靜脈阻塞繼發黃斑水腫,療效顯著。曲安奈德作為一種長效激素,既能抗炎、抑制新生血管內皮的增生,還能降低血管滲透性,減少出血,減輕黃斑水腫,提高視力。桃紅四物湯出自清·吳謙所著的《醫宗金鑒》,方藥由四物湯加桃仁、紅花組成,是活血不留瘀的基礎方。《血證論》言:“不補血而祛瘀,瘀又安能盡去哉……補瀉兼行,瘀既去而正不傷。”治療應重視祛邪不傷正、活血不留瘀,將攻伐并重的理念貫穿于方藥始終。方中熟地黃質地陰柔,能滋腎養血;白芍柔肝養血,為血中之血藥;當歸補血活血;川芎行血活血,當歸、川芎辛香溫潤,為血中之氣藥,理血中之氣,氣行血則血行,血行則瘀自祛;桃仁、紅花、牛膝增強活血化瘀之功;白術、茯苓健脾胃燥濕,化痰利水,補瀉兼施;澤蘭活血化瘀,利水消腫,助桃仁、紅花等活血化瘀,又助白術、茯苓化痰利水。諸藥合用,補而不膩,攻而不傷正,標本兼治,共奏補血活血、化痰消腫之功。現代藥理學研究表明,當歸、生地黃、川芎、牛膝等中藥活性成分,均能促進機體造血功能的恢復,提高自身免疫力,又有止血、抗血小板聚集、抗凝作用,從而使機體自身視網膜循環得以恢復[8]。白芍、紅花既能抗凝、抑制血栓形成,又能抗菌抗炎、解痙,從而緩解靜脈擴張迂曲,減少管壁炎性物質滲出,有利于出血、水腫的吸收[8]。桃仁具有抑制血栓形成、抗血小板聚集作用[8]。白術、茯苓、澤蘭均有利尿、抗炎、抗凝的作用,以助水腫、出血的吸收[8]。
綜上所述,桃紅四物湯加減聯合曲安奈德、利多卡因治療非缺血型視網膜靜脈阻塞繼發黃斑水腫,療效顯著。但本研究樣本量小,觀察時間短,后續將加大樣本量,延長觀察和隨訪時間,設計更為科學的方案,進一步深入研究。

