不同入路減壓術對三叉神經痛的治療效果
趙峻波
(焦作市人民醫院,河南 焦作 454003)
三叉神經痛(Trigeminal neuralgia,TN)是一種三叉神經單支或多支分布區域內發生較為劇烈電擊樣、針刺樣疼痛的腦神經疾病,簡單面部運動和觸覺刺激誘發面部及口腔內間斷性疼痛為TN顯著特征之一[1]。按照不同病因可分為原發型、繼發型和特發型三類,原發型又可根據疼痛發作時癥狀特點差異分為典型TN和非典型TN[2]。TN具體發病機制尚處于研究階段,目前普遍認為血管壓迫三叉神經根和脫髓鞘病變為其主要誘因[3]。微血管減壓術(MVD)因能改變責任血管對三叉神經根壓迫狀態同時不損傷三叉神經結構而成為治療原發性TN(PTN)的首選方法[4]。本研究通過對86例TN患者分別實施經SC和經CHF-CPF入路的MVD治療,比較兩種入路方式MVD對TN患者的治療效果,現將取得成果報告如下。
1 資料與方法
1.1 一般資料
選擇2018年1月~2019年1月入住焦作市人民醫院的86例TN患者為受試對象,隨機分為試驗組和對照組各43例。納入標準:經癥狀監測及核磁共振成像(MRI)診斷為三叉神經痛;均為單側疼痛。排除標準:存在意識缺陷或精神疾病;合并其他顱神經疾病;繼發性三叉神經痛患者。試驗組患者男18例,女25例;平均年齡(53.68±6.22)歲;平均病程(4.58±2.27)年;TN分型:典型36例,非典型7例;疼痛部位:左側19例,右側24例;疼痛支數:單支15例,多支28例;平均疼痛程度評分(6.57±1.35)分。對照組患者男20例,女23例;平均年齡(52.64±5.99)歲;平均病程(4.71±2.35)年;TN分型:典型35例,非典型8例;疼痛部位:左側18例,右側25例;疼痛支數:單支14例,多支29例;平均疼痛程度評分(6.39±1.33)分。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。經醫院倫理審查通過,患者或家屬簽署知情同意書。
1.2 方法
兩組患者均行氣管插管全身麻醉,取側俯臥位,固定頭部。對照組行經SC入路MVD:在耳后發跡內做一長約7 cm直切口,暴露直徑3 cm枕下乳突后方小骨窗,上緣至橫竇下緣,外緣緊靠乙狀竇。剪開硬膜,釋放腦脊液,向內下牽開小腦半球,用顯微彈簧剪、顯微剝離子銳性分離腦神經蛛網膜,在顯微鏡下暴露三叉精神根全長,減壓后用Teflon團隔離三叉神經根與責任血管,對三叉神經遠端血管也做適當隔離,術中盡量避開腦橋表面血管與巖靜脈,必要時切斷巖靜脈或其屬支。硬膜下操作結束后,原位縫合硬膜,骨瓣復位固定,分層嚴密縫合軟組織。試驗組患者采取經CHF-CPF入路MVD:剪開硬膜,釋放腦脊液后解剖CHF深度約1 cm,自后向前銳性分離蛛網膜,從外下方直接暴露出三叉神經根入腦橋處,顯露腦干端和半月節之間的三叉神經根全長,后續處理措施同對照組。
1.3 評估標準
治療有效率:術后1周時,依據Barrow神經科學研究所面部疼痛預后疼痛分級標準評估術后療效[4]。Ⅰ級:疼痛消失,無需服藥;Ⅱ級:偶發疼痛,但無需服藥;Ⅲ級:輕微疼痛,服藥后疼痛可以控制;Ⅳ級:服藥后疼痛可以緩解,但不能完全控制;Ⅴ級:疼痛無緩解或加重。以此評估術后1周短期手術效果,Ⅰ級表示治愈,Ⅱ~Ⅲ表示有效,Ⅳ~Ⅴ表示無效,總有效率=(治愈例數+有效例數)/總例數×100%。
1.4 觀察指標
比較兩組患者切除巖靜脈或屬支的比例、顯露三叉神經根入腦干區所需時間、顯微鏡調整次數、臨床療效及術后并發癥發生率差異。
1.5 統計學方法

2 結果
2.1 兩組治療有效率比較(見表1)
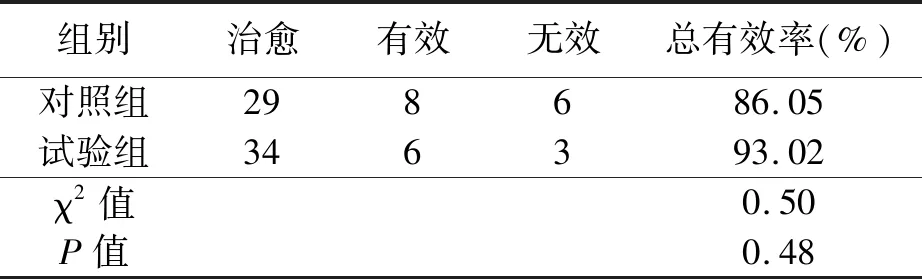
表1 兩組患者術后治療有效率比較 例
2.2 兩組術中觀察指標比較(見表2)

表2 兩組患者術中觀察指標比較
2.3 兩組并發癥發生率比較(見表3)

表3 兩組患者術后1周內并發癥發生率比較 例
3 討論
目前,TN臨床治療手段主要包括藥物保守治療、經皮三叉神經半月節射頻熱凝術(PRT)、立體定向放射治療(SRS)以及MVD等[1]。常規藥物治療可一定程度緩解患者疼痛狀況,治療TN的急性發作,但無法徹底改善血管壓迫狀態,實現對疼痛的長期控制,且不可避免伴隨毒副作用。神經切除術與放射手術通過破壞痛覺神經纖維、阻斷痛覺傳導起到疼痛緩解效果,這會導致三叉神經感覺支配區域感覺缺失,對機體損傷較大,且疼痛易復發[1]。MVD通過解除責任血管對三叉神經根入腦干處(REZ)及腦池段的壓迫,同時保留正常三叉神經結構,疼痛緩解效果顯著、療效持久、安全性,是當今治療PTN的首選方法[4]。傳統經乙狀竇后SC入路由于巖靜脈阻擋橋腦小角以及三叉神經根的全程暴露,不利于術中減壓操作,切除巖靜脈增加了術后腦梗死、出血風險。通過小腦裂入路,銳性分離小腦水平裂、小腦橋腦裂的蛛網膜,能避開巖靜脈阻擋,盡可能放開橋腦小角,增加三叉神經根暴露程度,減小對橋腦小角重要神經血管的損傷。
本研究結果得出,兩組患者術后治療有效率無統計學差異(P>0.05);試驗組切除巖靜脈或屬支的比例小于對照組,顯露三叉神經根入腦干區所需時間短于對照組,顯微鏡調整次數少于對照組;術后1周內,試驗組并發癥總發生率低于對照組。這表明經CHF-CPF入路的MVD與經SC入路的MVD治療均可有效緩解TN患者疼痛程度,但經CHF入路能很大程度避免對巖靜脈或屬支的損傷,更快暴露三叉神經根入腦干區,減少顯微鏡調整需求,并發癥發生率低。究其原因,兩種入路方式均能達到充分暴露三叉神經根入腦干區及責任血管目的,后續MVD對于隔斷神經根與責任血管的操作相同,因而兩組患者疼痛狀況均能得到有效緩解。經CHF-CPF入路通過銳性蛛網膜,開放橋小腦角,暴露三叉神經根,并選擇性避開巖靜脈阻擋,能減少對巖靜脈破壞。雖然經CHF-CPF入路的血管、神經結構更為復雜,其解剖操作也更為繁瑣,但其發生靜脈撕裂、小腦挫傷的幾率較小,因而在暴露三叉神經根總體時間上少于SC入路。由于CHF-CPF入路三叉神經根入腦干區及責任血管暴露程度高,所以不需要反復調整顯微鏡來獲得操作視野。CHF-CPF入路操作空間更大,術中對巖靜脈及橋小腦重要神經血管影響較小,因而能有效避免相關并發癥發生。
綜上所述,經SC入路與經CHF-CPF入路的MVD均能顯著改善TN患者疼痛狀況,后者較前者能更好避免對巖靜脈或屬支的損傷和并發癥發生,更快暴露三叉神經根入腦干區,更適宜于臨床推廣應用。

