高原地區(qū)瘢痕子宮再次經(jīng)陰道分娩催引產(chǎn)技術(shù)的探討
周巧蓮
(青海大學(xué)附屬醫(yī)院產(chǎn)科 青海 西寧 810001)
剖宮產(chǎn)是產(chǎn)科領(lǐng)域中一項(xiàng)重要手術(shù),我國(guó)居高不下的剖宮產(chǎn)率造就了一個(gè)龐大的瘢痕子宮群體[1-2]。我國(guó)大多醫(yī)院的剖宮產(chǎn)40% ~60%,這意味著“二孩”的放開(kāi),接近50%孕婦有前次剖宮產(chǎn)史,面臨再次手術(shù)的可能[3-4]。只有降低因初次剖宮產(chǎn)而選擇再次剖宮產(chǎn)的適宜方法才是降低目前剖宮產(chǎn)過(guò)高的有效措施,但剖宮產(chǎn)術(shù)后再次妊娠陰道分娩的成功有賴(lài)于我們進(jìn)行高質(zhì)量的循證學(xué)研究。據(jù)相關(guān)研究報(bào)道將小水囊引產(chǎn)作為一種低風(fēng)險(xiǎn),有效率高的瘢痕子宮引產(chǎn)手段[5,6],但我國(guó)尚無(wú)此方面的大樣本循證學(xué)研究,我們高原地區(qū)就更匱乏,因此選擇足月妊娠前次有剖宮產(chǎn)史的孕婦宮頸內(nèi)放置F o l e y 尿管在促宮頸成熟及引產(chǎn)方面的有效性及安全性做出研究,報(bào)告如下。
1.資料和方法
1.1 一般資料
選擇2018 年10 月—2020 年5 月接受分娩的瘢痕子宮的孕婦100 例。將其分為兩組,對(duì)照組系自然分娩,觀察組為存在引產(chǎn)指征系經(jīng)Foley 尿管球囊放置促宮頸成熟分娩,兩組研究對(duì)象一般資料無(wú)統(tǒng)計(jì)學(xué)意義(P >0.05)。
1.2 納入與排除
1.3 方法
對(duì)照組不給與任何干預(yù)等待自然分娩。觀察組給予F o l e y 尿管球囊放置促宮頸成熟。觀察組所有產(chǎn)婦在排除自發(fā)宮縮的同時(shí)掌握胎兒宮內(nèi)情況,囑咐產(chǎn)婦將膀胱排空后使用0.5% 濃度的碘伏棉球?qū)ν怅帯㈥幍老竞竺鞔_引產(chǎn)前宮頸B i s h o p 評(píng)分。然后使用卵圓鉗將18 號(hào)F o l e y尿管置入宮頸,使尿管球囊通過(guò)宮頸口,向球囊內(nèi)注入80m l 無(wú)菌生理鹽水后對(duì)球囊進(jìn)行輕度回拉,在確定處于宮頸內(nèi)口上方后將導(dǎo)管末端夾閉并使用膠帶固定在大腿內(nèi)側(cè)。
1.4 觀察指標(biāo)
對(duì)產(chǎn)時(shí)出血量、住院時(shí)間、新生兒體質(zhì)量、Apgar 評(píng)分以及產(chǎn)后并發(fā)癥產(chǎn)后出血、產(chǎn)褥感染、新生兒窒息做出比較。
1.5 統(tǒng)計(jì)學(xué)方法
數(shù)據(jù)采用SPSS19.0統(tǒng)計(jì)學(xué)軟件分析處理,計(jì)數(shù)資料采用率(%)表示,行χ2檢驗(yàn),計(jì)量資料用均數(shù)±標(biāo)準(zhǔn)差()表示,行t 檢驗(yàn),P <0.05 為差異有統(tǒng)計(jì)學(xué)意義。
2.結(jié)果
2.1 產(chǎn)后相關(guān)情況比較
觀察組產(chǎn)時(shí)出血量、住院時(shí)間顯著低于對(duì)照組(P <0.05),在新生兒體質(zhì)量和Apgar 評(píng)分兩組比較無(wú)統(tǒng)計(jì)學(xué)意義(P >0.05),見(jiàn)表1。
表1 不同分娩方式相關(guān)情況比較()
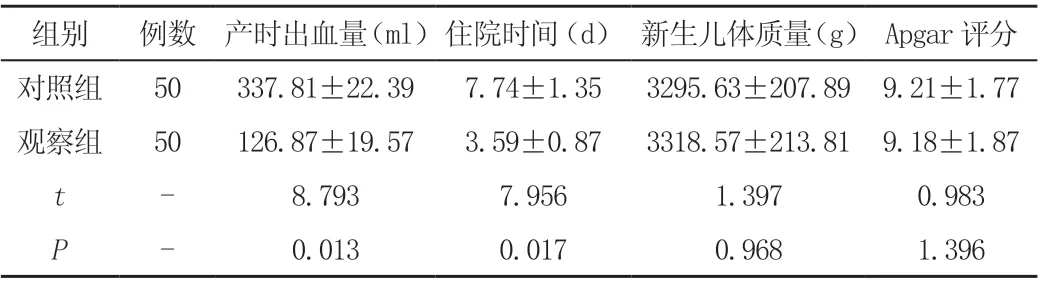
表1 不同分娩方式相關(guān)情況比較()
組別 例數(shù) 產(chǎn)時(shí)出血量(ml)住院時(shí)間(d) 新生兒體質(zhì)量(g) Apgar 評(píng)分對(duì)照組 50 337.81±22.39 7.74±1.35 3295.63±207.89 9.21±1.77觀察組 50 126.87±19.57 3.59±0.87 3318.57±213.81 9.18±1.87 t - 8.793 7.956 1.397 0.983 P - 0.013 0.017 0.968 1.396
2.2 并發(fā)癥發(fā)生率比較
對(duì)照組產(chǎn)婦產(chǎn)后總并發(fā)癥發(fā)生率雖然高于觀察組,但差異無(wú)統(tǒng)計(jì)學(xué)意義(P >0.05)見(jiàn)表2。
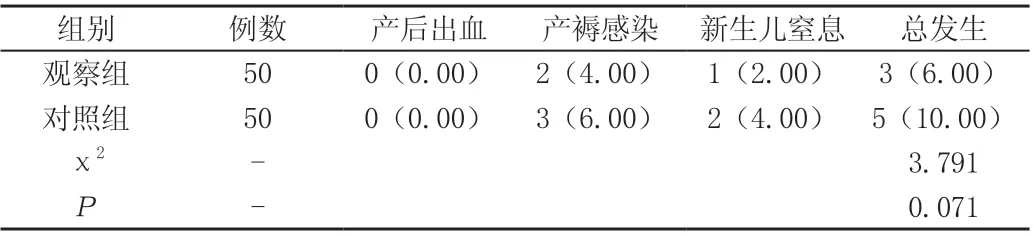
表2 產(chǎn)后并發(fā)癥發(fā)生率[n(%)]
3.討論
隨著中國(guó)的“獨(dú)生子”的時(shí)代終止,二孩的放開(kāi),再生育問(wèn)題的出現(xiàn),獨(dú)生子時(shí)代的“一剖了之”,變成二孩分娩方式的選擇,在中國(guó),在二孩政策未實(shí)施以前,由于我國(guó)醫(yī)療水平的不斷發(fā)展,剖宮產(chǎn)手術(shù)的安全性不斷提高,我國(guó)的剖宮產(chǎn)率遠(yuǎn)高于發(fā)達(dá)國(guó)家,近20 年來(lái),WHO 要求的剖宮產(chǎn)率15%以下,我國(guó)大多醫(yī)院的剖宮產(chǎn)率40%~60%,有些醫(yī)院甚至高達(dá)80%,這就意味著“二孩”的放開(kāi),將有接近50%孕婦有前次剖宮產(chǎn)史,面臨再次分娩,及再次手術(shù)的可能。剖宮產(chǎn)術(shù)后的再次妊娠存在瘢痕子宮妊娠、子宮破裂甚至母嬰雙亡等風(fēng)險(xiǎn)。引產(chǎn)為降低高剖宮產(chǎn)率,提高陰道分娩率的一種有效方法,在引產(chǎn)過(guò)程中,宮頸是否成熟直接關(guān)系到引產(chǎn)的成敗。需引產(chǎn)終止妊娠的孕婦須采取有效處理促進(jìn)其宮頸成熟,進(jìn)而提高引產(chǎn)成功率。
Foley 尿管不僅價(jià)格低廉且有較高的安全性,能有效降低感染的發(fā)生。將無(wú)菌生理鹽水注入Foley 尿管球囊后形成球形水囊,因水囊對(duì)宮頸的壓迫作用,從而促內(nèi)源性前列腺素的產(chǎn)生,顯著提高膠原酶以及彈性蛋白酶活性,降解宮頸膠原,有效的促進(jìn)規(guī)律宮縮發(fā)生,使孕婦產(chǎn)程得到有效縮短[8]。Bishop 評(píng)分得到顯著提高,促宮頸成熟總有效率提高[9]。本研究中對(duì)兩組產(chǎn)婦采用不同分娩方式并對(duì)產(chǎn)時(shí)出血量、住院時(shí)間、新生兒體質(zhì)量、Apgar 評(píng)分以及產(chǎn)后并發(fā)癥產(chǎn)后出血、產(chǎn)褥感染、新生兒窒息做出比較與分析得出觀察組在產(chǎn)時(shí)出血量以及住院時(shí)間方面顯著低于對(duì)照組(P <0.05),在新生兒體質(zhì)量和Apgar 評(píng)分方面兩組比較無(wú)統(tǒng)計(jì)學(xué)意義(P >0.05);對(duì)照組產(chǎn)婦在產(chǎn)后并發(fā)癥方面各項(xiàng)數(shù)據(jù)均高于觀察組(P <0.05),對(duì)照組并發(fā)癥發(fā)生率26%,顯著高于觀察組6%,組間比較具有統(tǒng)計(jì)學(xué)意義(P <0.05)。潘旭萍等人在瘢痕子宮再次妊娠陰道分娩臨床效果及安全性分析研究中心得出“針對(duì)瘢痕子宮再次妊娠的患者,產(chǎn)前檢查符合陰道試產(chǎn)指征的情況下,可積極進(jìn)行陰道分娩,對(duì)孕婦的損傷較少,并發(fā)癥較少,值得應(yīng)用[10]。”與本研究結(jié)果基本一致。
綜上所述,F(xiàn)oley 尿管引產(chǎn)技術(shù)在高原地區(qū)瘢痕子宮再次經(jīng)陰道分娩過(guò)程中可有效降低刨宮產(chǎn)率,不僅價(jià)格低廉且對(duì)產(chǎn)婦損傷較小、安全有效。

