新生兒缺氧缺血性腦病短期預(yù)后不良結(jié)局的母嬰因素相關(guān)性分析
張金燕 王晨陽 郭曉麗 李軍歌 蘇元元
鄭州大學(xué)第三附屬醫(yī)院,河南 鄭州 450052
新生兒缺氧缺血性腦病(hypoxic ischemic encephalopathy,HIE)是指各種因素導(dǎo)致圍生期宮內(nèi)嚴重缺氧和腦血流暫停或減少,引起新生兒腦細胞出現(xiàn)大量凋亡,最終導(dǎo)致新生兒腦損傷[1-3]。新生兒缺氧缺血性腦病是導(dǎo)致新生兒死亡及兒童傷殘的常見原因之一,隨之帶來的新生兒腦損傷可引起嚴重的后遺癥,嚴重者能夠?qū)е滦律鷥旱乃劳觥W鳛槟軌蜷L期影響新生兒生活質(zhì)量的疾病之一,HIE一直是臨床上的研究熱點,但目前對新生兒缺氧缺血性腦病的治療仍無明顯突破性進展。隨著醫(yī)學(xué)水平的提高和對本病的深入研究,較為明確的主要原因是,圍生期及新生兒期由于各種原因?qū)е碌男律鷥耗X組織部分缺氧或完全缺氧,繼而引發(fā)一系列后續(xù)腦損傷、神經(jīng)系統(tǒng)病理表現(xiàn)及神經(jīng)系統(tǒng)后遺癥[4-6]。
據(jù)統(tǒng)計新生兒 HIE發(fā)生率為活產(chǎn)兒的 3‰~6‰,存活者中 20%~30%可能遺留不同程度的神經(jīng)系統(tǒng)后遺癥。重度 HIE的病死率可達到 25%~30%,部分存活的重度 HIE患兒預(yù)后較差,可發(fā)生一定程度的聽力、視覺、運動、發(fā)育障礙、腦癱等[7-8]。輕度腦損傷患兒在新生兒期和嬰兒期,通過不斷的評估監(jiān)測,經(jīng)過物理治療和運動治療后,其生長發(fā)育和同齡兒縮短差距,甚至無明顯異常,但重度HIE即使經(jīng)過長期的積極治療存活,也多伴有永久性的神經(jīng)發(fā)育障礙,這一結(jié)局對于新生兒的父母及家庭是一種巨大的經(jīng)濟負擔。一個生命從孕育到成功娩出是一個連續(xù)的動態(tài)過程,在這個過程中,家庭對于即將到來的新生命充滿了希望和期盼,當新生兒出現(xiàn)不良結(jié)局時,對其父母在心理方面都將是一項沉重的打擊。
對HIE患兒做到早發(fā)現(xiàn),早診斷,早治療可減少傷殘率及病死率,提高患兒生活質(zhì)量,減輕家庭、社會負擔。因此本研究從疾病起源出發(fā),結(jié)合圍生期因素和新生兒期因素探討新生兒缺氧缺血性腦病短期預(yù)后不良的危險因素及相關(guān)性。
1 資料與方法
1.1一般資料回顧2016-11—2020-04在鄭州大學(xué)第三附屬醫(yī)院出生且入住新生兒科治療的新生兒缺氧缺血性腦病患兒166例,男95例,女71例,胎齡:極早早產(chǎn)兒4例,早產(chǎn)兒128例,足月兒34例,平均出生體質(zhì)量(2204±765.5)g。
1.2納入與排除標準納入標準:(1)在本院出生;(2)符合新生兒HIE診斷標準;(3)出生后立即送至新生兒科接受治療。排除標準:(1)先天性畸形;(2)合并其他臟器疾病及功能衰竭;(3)因產(chǎn)傷、中樞神經(jīng)系統(tǒng)疾病及遺傳代謝病等原因引起驚厥以及其他嚴重并發(fā)癥。
1.3病史資料采集查閱國內(nèi)外相關(guān)文獻資料并結(jié)合臨床經(jīng)驗,回顧研究對象及其母親圍生期信息,設(shè)計影響HIE預(yù)后不良危險因素調(diào)查表,主要收集資料如下:圍生期因素:初產(chǎn)婦、分娩方式、羊水量、羊水性質(zhì)、胎膜早破情況、臍帶情況、胎盤情況、孕期并發(fā)癥、定期圍生保健情況、保胎史。
新生兒期因素:性別、胎齡、Apgar 1 min評分、Apgar 5 min評分、出生體質(zhì)量、新生兒窒息、新生兒呼吸衰竭、新生兒酸中毒、呼吸暫停情況,新生兒呼吸窘迫綜合征分級、1 h橈動脈血氣指標(pH值、BE值、氧分壓、二氧化碳分壓)。
1.4預(yù)后評價標準按照臨床診斷實踐標準:(1)神經(jīng)系統(tǒng)癥狀消失;(2)患兒生命體征平穩(wěn),呼吸及脈搏正常,且瞳孔對光反射正常;(3)患兒能正常進食;(4)患兒原始反射正常;(5)患兒肌張力正常。均符合以上5項指標的判定為治愈組;達到上述第2項指標,且符合其他4項中的任意一項判定為好轉(zhuǎn);出院時生命體征仍不穩(wěn)定或死亡者判定為未愈。將治愈和好轉(zhuǎn)歸為預(yù)后良好組,未愈定為預(yù)后不良組。
1.5統(tǒng)計學(xué)分析采用SPSS 22.0統(tǒng)計軟件對數(shù)據(jù)進行統(tǒng)計學(xué)分析,計數(shù)資料采用例數(shù)和百分數(shù)(%)表示;組間單因素比較應(yīng)用χ2檢驗;Spearman 方法進行因素相關(guān)性分析,多因素分析采用Logistics回歸分析進行處理,P<0.05表示差異具有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1新生兒缺氧缺血性腦病預(yù)后預(yù)后良好組137例,預(yù)后不良組29例,其中未愈27例(16.27%),死亡2例(1.20%),預(yù)后不良率為17.47%。
2.2缺氧缺血性腦病新生兒不同短期預(yù)后的單因素分析組間進行單因素分析,共18個因素與HIE新生兒短期預(yù)后不良有關(guān),差異有統(tǒng)計學(xué)意義(P<0.05)。見表1、表2。
2.3新生兒缺氧缺血性腦病不同短期預(yù)后的多因素分析多因素Logistic回歸分析顯示,胎膜早破情況、pH值、Apgar 1 min評分、Apgar 5 min評分、呼吸暫停情況是新生兒缺氧缺血性腦病預(yù)后不良的獨立因素(P<0.05),定期圍生保健情況是短期預(yù)后不良的保護性因素。見表3。
2.4圍生期因素與新生兒期因素對于HIE預(yù)后不良的相關(guān)性分析對HIE預(yù)后不良組圍生期因素及新生兒期因素進行相關(guān)性分析,結(jié)果顯示兩者之間存在5組因素相關(guān)性差異有統(tǒng)計學(xué)意義(P<0.05),且與預(yù)后良好組比較,相關(guān)系數(shù)均高于預(yù)后良好組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表4。
3 討論
3.1新生兒缺氧缺血性腦病短期預(yù)后不良率較高在發(fā)達國家,HIE 在足月兒中的發(fā)病率約為1.5‰,其中存活者25%~30%,病死率高達 29.8%[9-11]。本研究中HIE預(yù)后不良率為17.74%,較前者研究預(yù)后不良率較低,其原因可能為本次研究對象均在出生后30 min內(nèi)收入新生兒病房并及時給予對癥支持治療,研究顯示早期接受治療和早期干預(yù)對于新生兒缺氧缺血性腦病預(yù)后不良結(jié)局起到保護作用[12-16]。
3.2新生兒缺氧缺血性腦病短期預(yù)后不良的獨立因素較多此次研究涉及圍生期及新生兒期共24個因素,其中單因素分析有18個因素差異具有統(tǒng)計學(xué)意義(P<0.05),圍生期因素包括羊水量、羊水性質(zhì)、胎膜早破情況、臍帶情況、孕婦并發(fā)癥、定期圍生保健情況、保胎史;新生兒因素包括胎齡、出生體質(zhì)量、Apgar 1 min評分、Apgar 5 min評分、新生兒窒息、新生兒呼吸衰竭、新生兒酸中毒、呼吸暫停情況、新生兒呼吸窘迫綜合征(NRDS)分級、血氣pH值、BE值。對以上相關(guān)因素進行Logistics回歸分析,胎膜早破、pH值、Apgar 1 min評分、Apgar 5 min評分是缺氧缺血性腦病新生兒預(yù)后不良的獨立因素(P<0.05),定期圍生保健雖然為差異有顯著性的因素,但結(jié)合OR值分析并不是HIE短期預(yù)后不良的危險因素,可定義為保護因素。
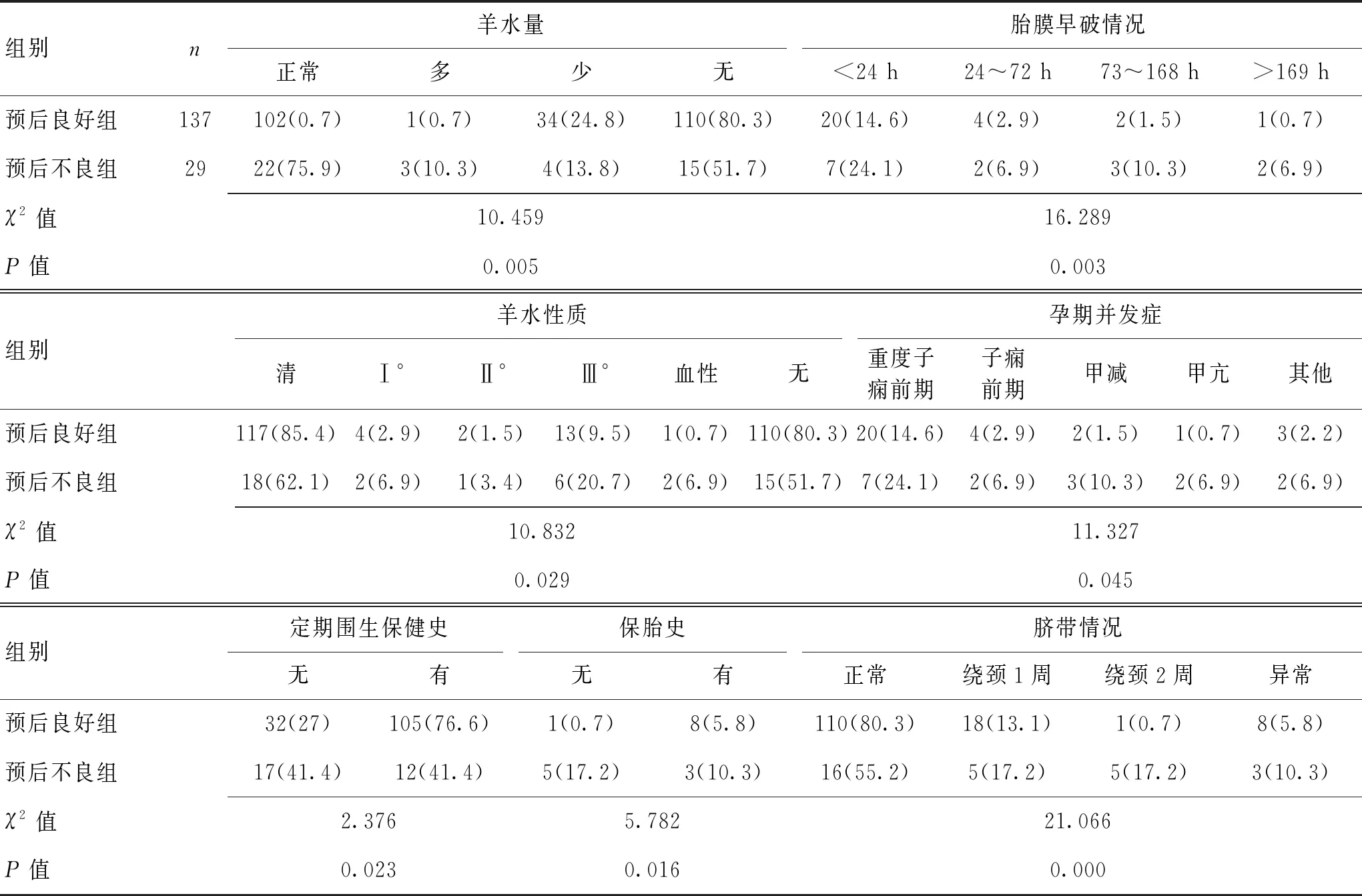
表1 缺氧缺血性腦病新生兒不同短期預(yù)后的圍生期因素單因素分析 [n(%)]
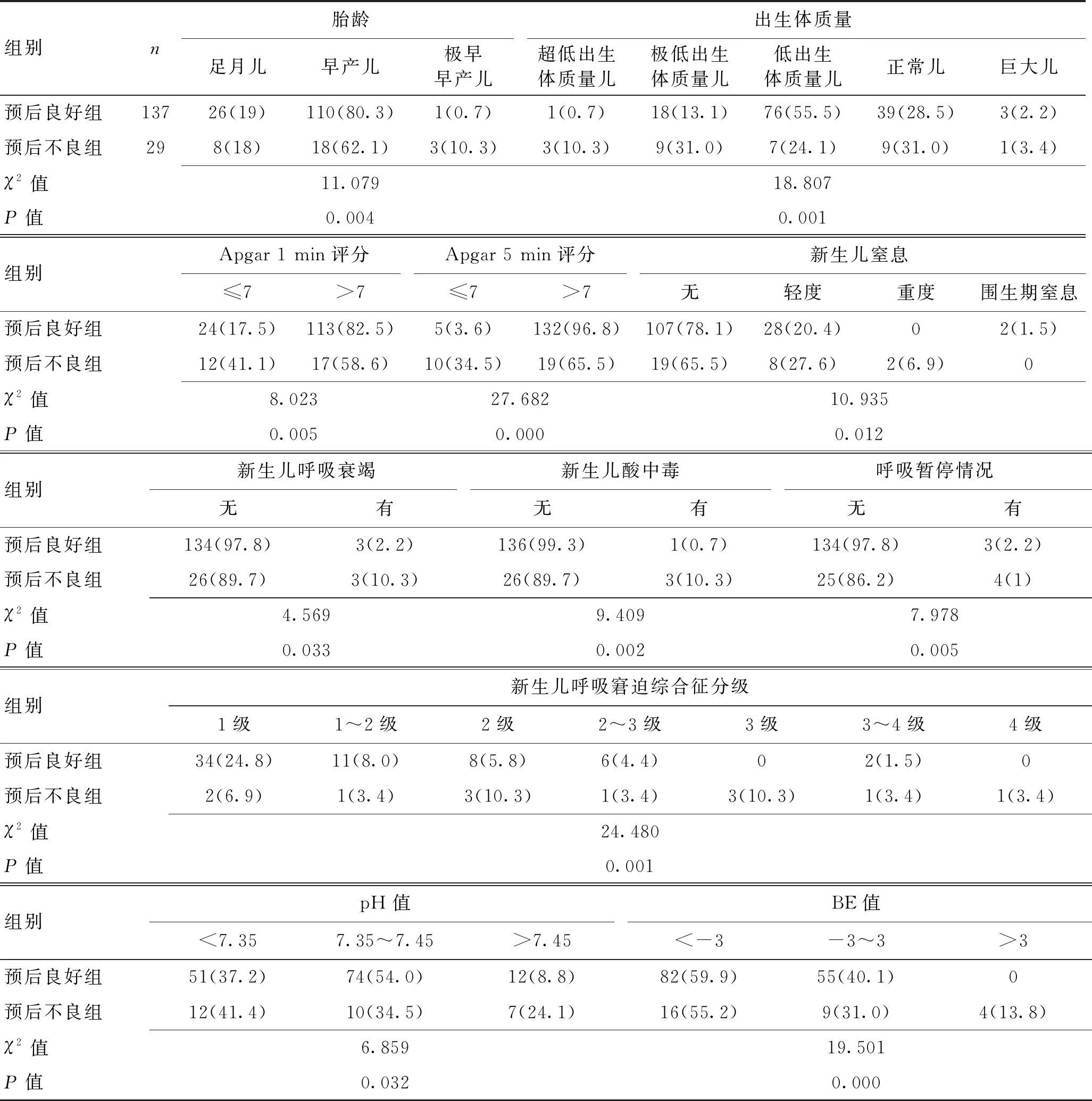
表2 缺氧缺血性腦病新生兒不同短期預(yù)后的新生兒期單因素分析 [n(%)]
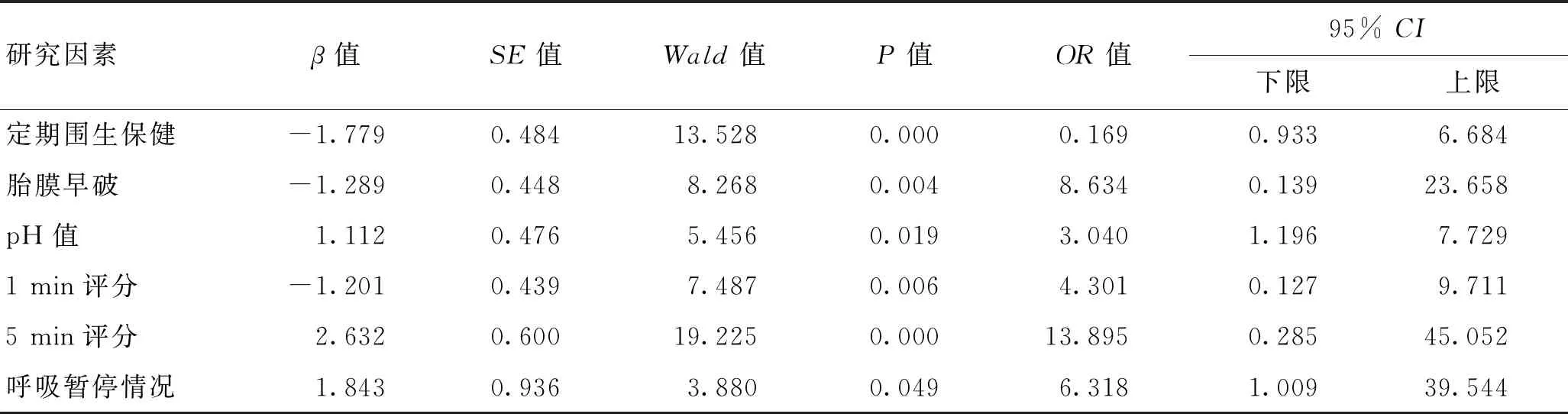
表3 新生兒缺氧缺血性腦病不同短期預(yù)后的多因素分析

表4 HIE預(yù)后不良的圍生期因素與新生兒因素相關(guān)性分析
《“健康中國2030”規(guī)劃綱要》提出,全民健康是建設(shè)健康中國的根本目的,健康服務(wù)要立足于全人群。在整個孕期中,圍生期是至關(guān)重要的一個階段,孕婦常在這一時期伴有妊娠期高血壓、胎盤早剝、胎膜早破等并發(fā)癥,對孕婦及患兒的結(jié)局有著重要的影響[17],通過定期孕檢,及早排除胎膜早破的相關(guān)高危因素,對已存在的危險因素進行提前干預(yù),減少胎膜早破的發(fā)生,近而降低因胎膜早破引起的HIE發(fā)生率及預(yù)后不良率,因此定期圍生保健能夠作為缺氧缺血性腦病新生兒短期預(yù)后不良的保護因素。新生兒出生1 h橈動脈血氣pH值、Apgar 1 min評分、Apgar 5 min評分三項因素均與新生兒出生時疾病嚴重程度有密切關(guān)聯(lián)[19-21],多表明患兒在出生時的缺氧程度,因此可以作為評價HIE新生兒短期預(yù)后的獨立因素。
3.3圍生期因素與新生期因素相關(guān)性與缺氧缺血性腦病新生兒的短期預(yù)后不良有關(guān)在預(yù)后不良組中,對圍生期因素和新生兒期因素進行相關(guān)性分析的結(jié)果顯示,共有5對因素存在相關(guān)性,且與預(yù)后良好組進行對比,相關(guān)系數(shù)均高于預(yù)后良好組,差異具有統(tǒng)計學(xué)意義(P<0.05)。分別是羊水性質(zhì)-新生兒體質(zhì)量、臍帶情況-新生兒窒息、胎膜早破情況-呼吸暫停情況、胎膜早破情況-新生兒呼吸窘迫綜合征分級、胎膜早破情況-Apgar 1 min評分。
目前國內(nèi)外多研究指出,羊水Ⅲ°污染時常合并胎兒呼吸窘迫、窒息甚至死亡,一旦發(fā)現(xiàn),產(chǎn)婦多會采取剖宮產(chǎn)及早結(jié)束妊娠,以縮短羊水污染時間過長加重新生兒宮內(nèi)窒息缺氧的發(fā)生[22-25]。此次結(jié)局不良患兒中,羊水Ⅲ°污染HIE新生兒結(jié)局不良6例(20.7%),出生體質(zhì)量低于正常兒者共19例(65.62%),羊水污染與低出生體質(zhì)量兒存在相關(guān)性,且兩者同時發(fā)生時,會影響HIE新生兒的短期預(yù)后結(jié)局。
臍帶是連接母親和新生兒的生命橋梁,通過臍帶新生兒維持正常的氣體交換[26-27]。當新生兒在宮內(nèi)頻繁活動時極易出現(xiàn)臍繞頸的發(fā)生,臍帶繞頸會出現(xiàn)氣體交換中斷,胎兒在宮內(nèi)發(fā)生缺氧,出現(xiàn)新生兒窒息[23]。本次研究中,結(jié)局不良的29例新生兒中在宮內(nèi)出現(xiàn)不同程度的臍繞頸者10例(34.4%),出現(xiàn)新生兒窒息者10例(34.4%),兩者均與預(yù)后不良有關(guān),當兩者同時出現(xiàn)時,會提高HIE新生兒的短期預(yù)后不良的發(fā)生率。
圍生期胎膜早破與新生兒出現(xiàn)呼吸暫停、新生兒呼吸窘迫綜合征及Apgar 1 min評分存在相關(guān)性,且與新生兒窒息、早產(chǎn)及新生兒近期并發(fā)癥發(fā)生率和病死率有密切關(guān)聯(lián)[28-29],胎膜早破并伴有以上高危因素的新生兒多伴有不同程度的腦部缺氧癥狀,因此增加了HIE新生兒預(yù)后不良的幾率。
本研究尚存在不足之處,研究樣本僅來自一家醫(yī)療機構(gòu),并要求患兒母親在本院進行分娩,所以樣本存在選擇的偏倚。在研究中選擇新生兒出生后1 h內(nèi)橈動脈血氣值作為評判因素,未考慮患兒在采集血氣時氧療方式對血氣值的影響。
圍生期因素和新生兒期因素不僅單方面與新生兒缺氧缺血性腦病短期預(yù)后結(jié)局密切相關(guān),且兩者之間的個別因素存在一定的相關(guān)性,與HIE新生兒的短期預(yù)后不良相關(guān)。政府及醫(yī)療機構(gòu)可以進一步加大圍生期保健的政策支持和科普教育力度,提高廣大孕婦規(guī)范圍產(chǎn)保健的依從性。臨床工作者應(yīng)對圍生期及新生兒期出現(xiàn)的高危因素進行早期識別,通過及時發(fā)現(xiàn),及早轉(zhuǎn)診至有條件進行干預(yù)或治療的醫(yī)療結(jié)構(gòu),尤其是在圍生期發(fā)現(xiàn)且與新生兒期相關(guān)的高危因素時,應(yīng)給予高度重視和干預(yù)。從新生兒缺氧缺血性腦病起源,通過加強一級預(yù)防和二級預(yù)防,降低缺氧缺血性腦病新生兒預(yù)后不良率,減輕其父母的心理及經(jīng)濟負擔,提高新生兒生存質(zhì)量。

