妊娠期甲狀腺功能減退癥女性產后甲狀腺功能轉歸影響因素分析
全紫薇 藺 莉 龍 燕 王小菊 崔 鑫 金 華
CorrelationAnalysisofInfluencingFactorsofPostpartumThyroidFunctioninWomenwithAbnormalThyroidFunctionDuringPregnancy.QuanZiwei,LinLi,LongYan,etal.DepartmentofObstetricsandGynecology,BeijingFriendshipHospital,CapitalMedicalUniversity,Beijing100050,China
AbstractObjectiveTo analyze the related factors of postpartum thyroid function of the long-term outcome of postpartum thyroid function in women with abnormal thyroid function during pregnancy.MethodsTotally 870 pregnant women who underwent prenatal examination and delivery in the Department of Obstetrics and Gynecology of Beijing Friendship Hospital Affiliated to Capital Medical University from January 2015 to December 2017 were enrolled in the study. It was divided into subclinical hypothyroidism, hypothyroxinemia, and thyroid of pregnancy diagnosis. The autoantibody was positive, and 870 cases were included in the study. All the pregnant women were followed up for 42 days, 3 months, half a year, 1 years, and 2 years after delivery. Among them, pregnant women with subclinical hypothyroidism were divided into TPOAb positive group and TPOAb negative group according to TPOAb condition. All patients with subclinical subclinical hypothyroidism and TPOAb positive group were treated with levothyroxine sodium tablets. According to their continuous treatment time, the patients were divided into continuous treatment 0-6 months group and continuous treatment >6 months group, and the postpartum thyroid related diseases were observed. The difference in the incidence of disease.ResultsThe related factors influencing the postpartum thyroid function outcome: single factorLogisticregression analysis influence pregnancy SCH+TPOAb factors of postpartum thyroid function in patients with positive outcomes for TPOAb drop degree, postpartum drug intervention and thyroid iodine taken rate. TPOAb titer and thyroidic iodine rate were the factors that affected the postpartum thyroid function in patients with low T4 and TPOAb positive group. The factors that affect the postpartum thyroid function in patients with pure thyroid autoantibodies are TPOAb titer and the diagnosis of gestational weeks. MultiariableLogisticregression analysis showed that degree of TPOAb drops (> 1000U/ml) was SCH+TPOAb positive during pregnancy, low T4 concentration, pure thyroid autoantibody positive group of thyroid dysfunction occurred postpartum independent risk factors. Postpartum drug intervention was an independent protective factor for hypothyroidism in subclinical hypothyroidism.ConclusionMerger of SCH TPOAb positive patients during pregnancy, postpartum treatment duration thyroid dysfunction incidence was significantly lower than those in 6 months after medication time 0 to 6 months after treatment, the length of time affect thyroid function outcome. Pregnancy SCH and low T4 concentration combined TPOAb positive patients and pure in patients with thyroid autoantibodies positive TPOAb drop degree high and low are independent risk factors of postpartum thyroid function outcome. The postpartum continuous treatment is an independent protective factor affecting the postpartum thyroid function after the subclinical thyroidectomy combined with TPOAb positive patients.
KeywordsSubclinical hypothyroidism during pregnancy; Hypothyroxinemia; Thyroid catalase; Thyroglobulin antibody; Drug intervention
甲狀腺疾病是育齡期女性常見的內分泌疾病。妊娠期甲狀腺疾病主要包括臨床甲狀腺功能減退癥(簡稱臨床甲減)、臨床甲狀腺功能亢進癥(簡稱臨床甲亢)、亞臨床甲狀腺功能減退癥 (簡稱亞臨床甲減,subclinical hypothyroidism,SCH)、低甲狀腺素血癥(簡稱低T4血癥)、單純甲狀腺自身抗體陽性[包括甲狀腺過氧化物酶抗體(thyroid preoxidase antibody,TPOAb)陽性[3]、甲狀腺球蛋白抗體(thyroxine binding globulin antibody,TGAb)陽性][1,2]。本研究旨在分析妊娠期甲狀腺功能減退女性產后甲狀腺功能轉歸的相關影響因素。
資料與方法
1.資料來源:選擇2012年1月~2017年12月在首都醫科大學附屬北京友誼醫院產科門診建檔并定期產檢的患者,早期B超檢查證實為單活胎,研究對象需滿足下列條件:①孕前無高血壓、糖尿病、內分泌疾病、血栓栓塞病史,以及嚴重的胃腸道、心肺及肝臟疾病等慢性病;②否認甲狀腺疾病及自身免疫性疾病,如1型糖尿病、系統性紅斑狼瘡等;③排除孕前即患有甲狀腺疾病及自身免疫性疾病的患者[4];④分別于妊娠8周、妊娠24~28周、妊娠37周甲狀腺功能進行甲狀腺功能篩查,根據筆者醫院制定的妊娠期特異的甲狀腺功能參考范圍,納入研究對象870例[5]。
2.主要儀器、試劑和治療藥物:化學發光免疫分析法血清促甲狀腺激素(TSH)、游離T4(FT4)、游離T3、總T4、總T3及攝碘率測定試劑盒購自美國貝克曼庫爾特公司。甲狀腺過氧化物酶抗體(TPOAb)試劑盒及儀器購自德國西門子公司。全自動化學發光法免疫分析儀DXI800購自美國貝克曼庫爾特公司。PVC反應管購自美國貝克曼庫爾特公司。B100A型醫用離心機購自中國白楊公司。左旋甲狀腺素鈉片(商品名:優甲樂,規格:100μg),由中國北京默克藥業有限公司生產。
3.研究方法:采用前瞻性隊列研究方法,對妊娠期診斷為臨床甲減、亞臨床甲減、低T4血癥、甲狀腺自身抗體陽性的患者,分別于產后42天、產后3個月、產后6個月、產后1年、產后2年,進行5次隨訪,隨訪內容包括甲狀腺功能檢測和問卷調查[6]。
4.分組:按照筆者醫院制定的妊娠期甲狀腺功能特異參考標準,將妊娠期診斷的臨床甲減、亞臨床甲減、低T4血癥、單純甲狀腺自身抗體陽性(TPOAb陽性、TGAb陽性)患者,分為臨床甲減組、亞臨床甲減組、低T4血癥組、單純甲狀腺自身抗體陽性組[7]。
5.妊娠期甲狀腺功能減退診斷標準: (1)臨床甲減:血清TSH達到特異參考值的上限(97.5th)且血清FT4<妊娠特異參考值的下限(2.5th),或TSH>10mIU/L,不論血清FT4是否<妊娠特異參考值的下限(2.5th)[8]。(2)亞臨床甲減:血清TSH>妊娠特異參考值的上限(97.5th)但<10mIU/L,血清FT4在正常范圍,即2.5th~97.5th[9]。(3)低T4血癥:血清TSH在妊娠特異參考值正常范圍內(2.5th~97.5th),血清FT4<妊娠特異參考值的下限(2.5th)[10]。(4) TPOAb陽性:血清TPOAb>60mIU/L[11]。(5)TGAb陽性:血清TGAb>4U/ml。根據我國2012年《妊娠及產后甲狀腺疾病診治指南》的推薦條款顯示,我國國民的血清水平較世界其他國家顯著升高,近年來我國各地研究者報告的妊娠女性參考值,證明我國妊娠期女性的血清值也顯著高于國外報告,所以美國甲狀腺學會提出的TSH>2.5mIU的診斷標準無法在我國實行。如果采納TSH>2.5mIU的標準,我國妊娠期女性亞臨床甲減的發生率將高達27.8%。而采取本地區特異的參考值,亞臨床甲減的發生率為4.0%。筆者主張繼續堅持我國指南提出的診斷標準,采用本地區特異的妊娠期參考值,沒有條件獲得妊娠特異性參考值的醫院,可以采用我國《指南》提供的參考值[11]。張曉璐等[12]建立了筆者醫院妊娠期特異甲狀腺功能參考范圍,以中位數(Median)、2.5%可信區間(2.5th)及97.5%可信區間(97.5th)表示生物參考區間(參考值)(表1)。

表1 妊娠期FT4及TSH特異參考范圍
6.產后甲狀腺功能減退診斷標準:產后亞臨床甲減,低T4血癥,單純甲狀腺自身抗體陽性診斷標準采用(第8版)《內科學》教科書診斷標準,檢驗科應用化學發光免疫分析法,測定甲狀腺功能相關指標[14,15]。TSH正常范圍為0.51~4.85mIU/L,FT4 0.71~1.2ng/dl, FT3 2.36~3.7pg/ml,TT4 71.47~130.36ng/dl,TT3 73.45~156.93ng/dl,TU 35%~45%,TPOAb 0~60mIU/L,TGAb>4U/ml[16]。各指標的批間變異和批內變異均<6%[17]。
7.標本采集:產后42天、產后3個月、產后6個月、產后1年、產后2年,清晨空腹抽取靜脈血4ml,分離血清,置-20℃保存待測。
8.甲狀腺功能減退藥物干預方法:根據我國2012年《妊娠及產后甲狀腺疾病診治指南》推薦條款,對妊娠期亞臨床甲減合并TPOAb陽性組的患者,產后繼續予藥物干預,治療藥物首選左旋甲狀腺素鈉片,產后左旋甲狀腺素鈉片用量一般應該比孕期減少1/3左右,治療目標和監測頻度與臨床甲減相同。產后亞臨床甲減合并自身甲狀腺免疫抗體減退患者全部給予左旋甲狀腺素鈉片治療;亞臨床甲減、低T4血癥和單純自身甲狀腺免疫抗體減退患者全部給予觀察[18]。
9.問卷調查:采用統一調查表,調查內容包括生活習慣、一般健康狀況與疾病史、家族史、身高及體重、家庭居住環境、文化水平、職業、飲食習慣、教育水平、個人嗜好、食用碘鹽情況、月經及生育史等。

結 果
1.產后隨訪情況:對入組的亞臨床甲減447例、低T4血癥140例、單純甲狀腺自身抗體陽性283例進行產后為期兩年的隨訪,定期復查甲狀腺功能、填寫調查問卷,產后兩年隨訪率分別為80.31%(359/447)、76.43%(107/140)、74.63%(189/283),詳見表2。隨訪至產后2年,按照非孕期甲狀腺疾病的診斷標準,統計亞臨床甲減、低T4血癥、單純甲狀腺自身抗體陽性患者產后患甲減、亞臨床甲減、甲亢等甲狀腺功能異常疾病的患病人數及發生率,其產后2年發生率分別為3.62%(13/447)、7.48%(8/140)、6.34%(6.34/283),詳見表3。為排除影響產后甲狀腺功能轉歸的混雜因素,對入組患者于產后42天、產后3個月、產后半年、產后1年、產后2年定期進行問卷調查。進行Logistic回歸分析。因變量為產后甲狀腺功能轉歸,自變量為年齡、產后體重指數、流產次數、分娩次數、診斷孕周、TPOAb效價、甲狀腺攝碘率(TU)、家族糖尿病史、家族高血壓病史、產后藥物干預、食用碘鹽等變量,為自變量賦值。

表2 各類妊娠期甲狀腺功能減退產后隨訪率[n(%)]

表3 各類妊娠期甲狀腺功能減退產后轉歸[n(%)]
2.單因素Logistic回歸分析:對上述產后甲狀腺功能轉歸情況,利用Logistic回歸單因素分析,所得的P值結果見表4。診斷孕周和TPOAb效價是甲狀腺自身抗體陽性組患者產后出現甲功減退的影響因素,而亞臨床甲減組的影響因素為TPOAb效價、甲狀腺攝碘率和產后藥物干預,低T4血癥組的影響因素為TPOAb效價和甲狀腺攝碘率。
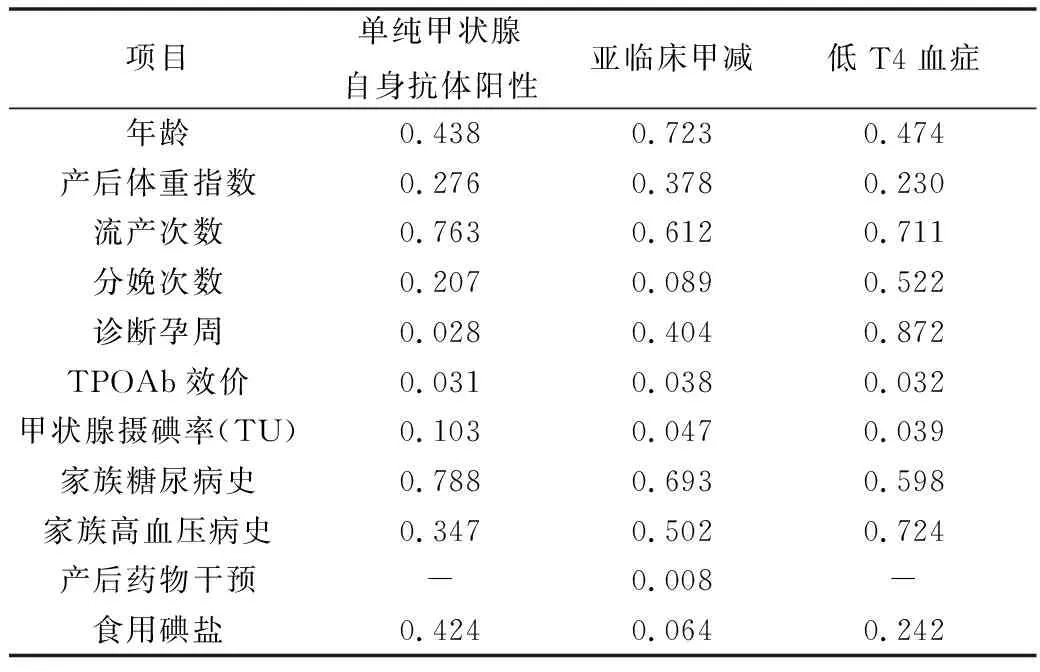
表4 各組患者產后出現甲功減退的單因素分析
3.單純甲狀腺自身抗體陽性組患者妊娠期甲狀腺功能資料比較:將表4中所得差異有統計學意義的影響因素進行多因素Logistic回歸分析,TPOAb效價是單純甲狀腺自身抗體陽性患者產后出現甲功減退的獨立高危因素,詳見表5。

表5 單純TPOAb陽性及單純TPOAb陰性組患者產后出現甲功減退的多因素分析
4.低T4血癥患者產后甲狀腺功能轉歸的多因素分析:將表4中所得差異有統計學意義的影響因素進行多因素Logistic回歸分析,TPOAb效價(>1000U/ml)為低T4血癥患者產后出現甲功減退的獨立高危因素,詳見表6。

表6 低T4血癥患者產后出現甲功減退的多因素分析
5.亞臨床甲減患者分娩后甲狀腺功能轉歸的多因素分析:將表4中所得差異有統計學意義的影響因素進行多因素Logistic回歸分析,TPOAb效價(>1000U/ml)是甲減患者產后出現甲功減退的獨立高危因素,產后藥物干預是亞臨床甲減患者產后出現甲功減退的獨立保護因素,詳見表7。

表7 亞臨床甲減患者產后出現甲功異常的多因素分析
討 論
妊娠期生理狀態的改變,可引起甲狀腺功能的變化。這種變化主要表現為隨著孕周的增加,血清FT3、FT4水平逐漸降低,而TSH水平逐漸增高。產生這種變化通常和以下因素有關:①人絨毛膜促性腺激素(hCG);②循環中雌激素介導的甲狀腺結合球蛋白(TBG)的濃度增加;③碘化甲腺原氨酸脫碘酶(脫碘酶)活性的改變;④母體基礎代謝率的變化。hCG 水平在孕8~10 周后明顯增高,其α亞單位氨基酸序列和TSH 的α亞單位一致,使hCG 具有TSH 樣活性,促進甲狀腺激素分泌。血清甲狀腺激素水平的上升,可反饋抑制TSH 分泌,故妊娠早期TSH 水平較低,而到了妊娠中晚期,hCG作用的減弱,血清中TSH 增加。妊娠期間雌激素水平逐漸上升,使肝臟對TBG 的滅活減少。TBG 在孕6 周后逐漸升高,妊娠中期達到高峰并維持至足月,故此時主要表現為TT3 和TT4 濃度的增加,而FT3、FT4 可正常或者輕度增加[19]。
本研究納入2012年1月~2017年12月共分娩20142例,其中亞臨床甲減447例、低T4血癥140例、單純甲狀腺自身抗體陽性(包括TPOAb陽性、TGAb陽性及TPOAb與TGAb均陽性)283例,發生率分別為2.22%(447/20142)、0.70%(140/20142)、1.41%(283/20142)。447例亞臨床甲減病例中,TPOAb陽性249例,發生率為55.70%(249/447),140例低T4血癥中,TPOAb陽性81例,發生率為57.86%(81/140)。單純甲狀腺自身抗體陽性(包括TPOAb陽性、TGAb陽性及TPOAb和TGAb均陽性)1.41%,其中TPOAb陽性占53.71%、TGAb陽性占32.50%、TPOAb+TGAb陽性13.79%。隨訪妊娠期亞臨床甲減、低T4血癥、單純甲狀腺自身抗體陽性患者至產后2年,按照非孕期甲狀腺疾病的診斷標準,妊娠期亞臨床甲減合并TPOAb 陰性患者中甲狀腺功能異常的發生率為4.11%;低T4血癥患者中為7.48%;單純甲狀腺自身抗體陽性患者中甲狀腺功能異常的發生率為6.34%。上述這些病例中無甲狀腺疾病、其他相關疾病既往史或家族史,其妊娠期間甲狀腺疾病診斷為本次篩查得出,若未經篩查將使這部分病例漏診。
Green[20]通過大樣本的隊列研究發現,患永久性甲狀腺功能減退癥的妊娠期女性更易出現產后抑郁的不良情緒,而通過藥物治療將甲狀腺功能控制于正常范圍可有效改善產后抑郁等不良情況。本研究中患亞臨床甲狀腺功能減退合并自身陽性的患者中,按不同治療持續時間分組,將亞臨床甲減合并自身抗體陽性組患者分為持續治療0~6個月組及持續治療>6個月組,對持續治療0~6個月組及持續治療>6個月組產后發生率行t檢驗分析,差異有統計學意義(P<0.05),可見妊娠期亞臨床甲減合并TPOAb陽性患者,產后持續治療時間>6個月者甲狀腺功能異常發生率顯著低于產后用藥時間0~6個月者,產后繼續治療時間的長短影響甲狀腺功能的轉歸。根據多因素Logistic回歸分析結果顯示,TPOAb效價是亞臨床甲減患者分娩后出現甲功異常的獨立高危因素,藥物干預是亞臨床甲減患者分娩后出現甲狀腺功能異常的獨立保護因素,這提示對于亞臨床甲減患者,產后藥物干預可降低分娩后甲狀腺功能出現異常的風險,且縮短治療達標所用時間可降低其風險。
綜上所述,在孕早期篩查甲狀腺功能及自身抗體非常必要,產后給予積極治療,對降低產后出現甲狀腺疾病的發生率具有重要的臨床價值。

