白內障患者超聲乳化術后感染性眼內炎危險因素及對策分析
陳 娟
(寶應縣第二人民醫院,江蘇揚州 225800)
白內障是眼科常見病及多發病,與中毒、外傷、老化、輻射、免疫功能、眼部代謝異常及個體營養狀態有關,晶狀體蛋白質逐漸混濁,好發于40歲以上群體,使人們視力水平下降,易產生眩光感,長期威脅人類視力健康,受到社會的廣泛關注[1]。超聲乳化術是白內障常用的治療方式,具有創口小、手術操作方便、手術用時短的優點,但術后并發癥問題仍需要得到臨床關注,如感染性眼內炎,其一般由真菌、細菌或寄生蟲感染引起,是術后最為嚴重的并發癥之一,不僅增加患者痛苦,影響視功能恢復進度,還影響患者治療效果,不利于疾病預后[2],同時,延長患者住院時間,
增加患者住院費用,加重其經濟負擔。能否及時發現并對癥采取有效的救治措施,對疾病的預后起到至關重要作用,而一旦治療不及時會發生失明的風險[3]。因此,白內障患者實施超聲乳化術后,對其發生感染性眼內炎的關注度較大,成為近年來研究的熱門課題。鑒于此,本文選取50例行超聲乳化術治療的白內障患者為研究對象,總結其發生感染性眼內炎的危險因素,采取對癥的處理措施,結果如下。
1 資料與方法
1.1 一般資料
回顧性分析2017年1月至2019年5月寶應縣第二人民醫院收治的50例白內障患者超聲乳化術后感染性眼內炎患者為研究對象,并納入研究組;選取同期80例行超聲乳化術未發生感染性眼內炎的患者為對照組。研究組男性34例,女性16例;年齡43~80歲,平均年齡(65.25±3.24)歲;對照組男性52例,女性28例;年齡44~82歲,平均年齡(65.23±3.23)歲,兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準:①患者病歷資料齊全,可查詢;②符合世界衛生組織白內障的診斷標準[4]。排除標準:①術前出現感染性內膜炎;②合并眼部惡性病變。
1.2 方法
由經過專業培訓的醫務人員對患者的病歷資料進行查詢、收集、登記并整理,分析白內障患者行超聲乳化術出現感染性眼內炎的危險因素,包括患者一般資料,如性別、年齡及職業;合并癥,如高血壓、高血脂及糖尿病等;可疑危險因素,如手術切口類型、手術用時、住院時間、玻璃體溢出及晶狀體后囊破裂等。
1.3 統計學分析
采用統計學SPSS 20.0軟件進行數據處理,計量資料以(±s)表示,行χ2檢驗,計數資料以[例(%)]表示,行t檢驗。多因素分析行Logistic線性分析,P<0.05為差異有統計學意義。
2 結果
2.1 患者感染病原菌的菌種分析
50例感染性眼內炎患者,檢出50株病原菌,其中革蘭陽性菌47株,占94.00%,主要為表皮葡萄球菌40株、頭狀葡萄球菌2株、腐生葡萄球菌1株及糞腸球菌4株;真菌共3株,為白色假絲酵母菌,占6.00%。
2.2 白內障超聲乳化術出現感染性眼內炎的危險因素分 析
研究組年齡60歲以上、合并糖尿病、手術切口采用鞏膜隧道、手術用時越久、玻璃體溢出及晶狀體后囊破裂等因素與對照組比較差異有統計學意義(P<0.05);兩組性別、職業、合并高血壓與高血脂及住院時間等因素對比差異無統計學意義(P>0.05),表明,年齡、合并糖尿病、鞏膜隧道切口、手術時間長、玻璃體溢出、晶狀體后囊破裂為相關危險因素,見表1。

表1 白內障超聲乳化術出現感染性眼內炎的危險因素分析
2.3 白內障超聲乳化術后發生感染性眼內炎的Logtisic多因素分析
分析可知,白內障超聲乳化術后發生感染性眼內炎的獨立危險因素主要為:年齡60歲以上、合并糖尿病、鞏膜隧道切口、手術時間長、玻璃體溢出、晶狀體后囊破裂,見表2。
3 討論
白內障是眼科常見疾病,尚無有效的藥物救治,目前手術是其主要治療方式,以超聲乳化術為主,近幾年在臨床使用廣泛。該種手術是微創手術的代表,利用超聲波,使得晶狀體得以粉碎,采用負壓吸引的方式將腐質組織吸取干凈,術后保留晶狀體的后囊膜,采用厚度1 mm以內的人工晶體取代之前較厚的晶狀體,使得患者的前房變寬,降低患者眼壓,使其視力水平得到較大提升[5]。該種手術方式操作時間短,對患者造成的損傷較小,術后恢復更快,治療效果良好,受到臨床工作者及患者的青睞。但該種手術易出現感染性眼內炎,其為術后最為嚴重的并發癥之一。本次研究結果可知,50例感染性眼內炎患者,檢出50株病原菌,其中革蘭陽性菌47株,占94.00%,真菌為白色假絲酵母菌,共3株,占6.00%。說明感染性炎癥反應主要分泌內毒素等有害物質,使得眼部組織出現嚴重損傷。
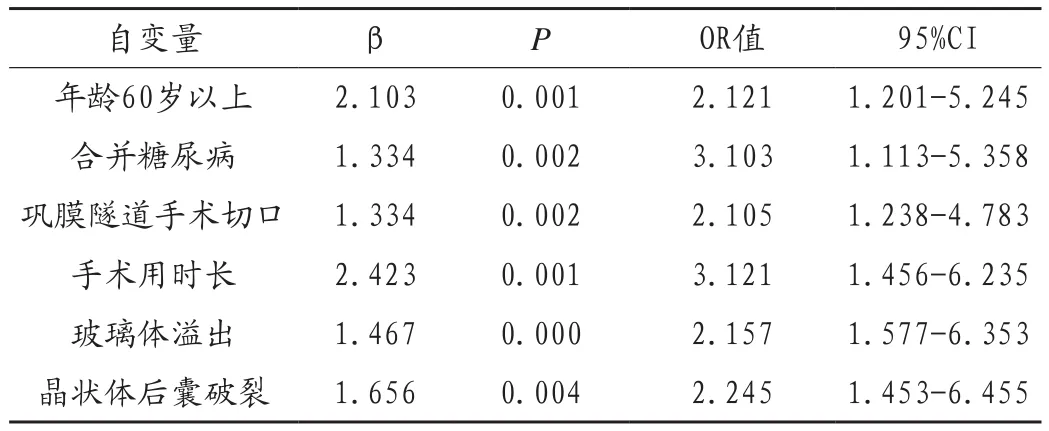
表2 白內障超聲乳化術后發生感染性眼內炎的Logtisic多因素分析
本次研究結果顯示,白內障超聲乳化術后發生感染性眼內炎的獨立危險因素主要為:年齡、合并糖尿病、手術切口類型、手術用時、玻璃體溢出及晶狀體后囊破裂等。年齡是感染發生的獨立危險因素,隨著年齡的增長,患者的免疫力及抵抗力不斷下降,使得感染的風險增加[6];合并糖尿病的患者機體代謝紊亂,不利于其手術愈合,使得手術愈合時間延長,增加感染的風險。因此,圍術期穩定血糖水平十分重要;手術時間越長,患者切口暴露時間越久,更易受到病原菌的感染;手術切口越大,創傷越顯著,感染風險越高;玻璃體溢出的患者,眼部結構破壞嚴重,更易發生感染;晶狀體后囊破裂,導致細菌易侵襲,更易發生感染。
為預防及減少感染性眼內炎的發生,需要采取針對性的干預措施。首先,患者在接受超聲乳化手術之前,對其進行全面的檢查,評估其健康情況,針對伴有原發疾病的患者,先控制其血糖、血壓及血脂水平,保證血壓水平在140/90 mm Hg以下,空腹血糖在8.0 mmol/L以下,提高患者機體免疫力,減少術后感染的概率。術前給予抗生素滴眼液清洗結膜囊,起到消炎的效果。對患者進行心理疏導,使其恐懼情緒得以緩解,防止影響其情緒,使其以最佳的心理狀態接受手術,提升其耐受力,為手術的順利實施做好充足的準備[7]。其次,嚴格按照消毒流程實施消毒滅菌工作,采用眼科專用貼膜,采用5%聚維酮對結膜囊加以消毒,采用無菌透明貼膜覆蓋在患者眼周,減少皮膚暴露的時間,減少細菌污染的概率。及時將術野內的灌注液引流,以防流入眼內增加感染。將注入眼內的空氣加強消毒,植入的人工晶體從自包裝容器內取出,縮短各項操作時間,使得手術總體時間得以縮短,盡可能減少術區暴露在外的時間。再次,術后需要及時采用抗生素抗感染治療,根據患者的實際情況,選擇合適的抗炎藥物,局部采用抗生素治療,兩種以上的抗生素可提高抗炎效果,臨床可供選擇的藥物如青霉素、先鋒霉素或慶大霉素等[8]。最后,密切關注患者的生命體征變化情況,觀察其臨床表現,對于出現異常情況的患者及時上報并采取有效的治療措施,積極采取針對性治療措施,做好藥敏實驗,針對不同致病菌,采用不同的抗生素,提高藥物效果,局部采取典必殊眼液和普拉洛芬滴眼液,選擇糖皮質激素輔助治療。
綜上所述,白內障患者超聲乳化術后感染性眼內炎發生主要為革蘭陽性菌感染,導致其發生的危險因素較多,如60歲以上、合并糖尿病、手術切口過大、手術時間過長、玻璃體溢出及晶狀體后囊破裂等,為預防及減少感染性眼內炎的發生,需要采取針對性的干預措施,還需要掌握正確的治療方式,縮短救治的時間。

