骨質疏松癥并發低蛋白血癥對康復療效及費用的影響
張敬 陳喜 譚琰 肖歡 李小六 江麗娟
1.海南醫學院第一附屬醫院康復醫學科,海南 海口 570102 2.海南醫學院臨床技能實驗教學中心,海南 海口 571199 3.海南醫學院第一附屬醫院消化內科,海南 海口 570102 4.海南醫學院第一附屬醫院核醫學科,海南 海口 570102 5.復旦大學附屬閔行醫院康復醫學科,上海 201199 6.江川社區衛生服務中心康復醫學科,上海 200240
骨質疏松癥(osteoporosis,OP) 是一種以骨量低下、骨微結構破壞,導致骨脆性增加,易發生骨折為特征的全身性疾病[1]。根據2015年國家統計年鑒,截止2015年底,我國60歲以上人口已超過2.1億,約占總人口15.5 %,65歲以上人口近1.4億,約占總人口10.1 %[2]。低蛋白血癥是一組由于多種原因引起的臨床綜合征,在臨床上十分常見。血漿蛋白質的主要成分之一是血清白蛋白,低蛋白血癥指血漿總蛋白和血漿白蛋白的減少,低蛋白血癥還可以影響許多疾病的預后,血清白蛋白水平與病情嚴重程度和病死率有密切關系[3]。有研究數據顯示低蛋白血癥與骨質疏松密切相關[4-5],但在骨質疏松癥康復指南中[6-7]無相關關于骨質疏松癥合并低蛋白血癥的描述。本文通過病案回顧我院診斷為骨質疏松癥患者,當合并低蛋白血癥時其骨質疏松康復療效及費用,現分析并報道如下。
1 材料和方法
1.1 研究對象
回顧我院2015年12月至2019年12月康復醫學科住院診斷為骨質疏松癥患者31例,分為2組,A組為骨質疏松癥伴低蛋白血癥12人,B組為骨質疏松癥不伴低蛋白血癥19人,兩組患者從性別、年齡、住院時間(d)進行比較,差異無統計學意義(P>0.05),具有可比性。見表1。
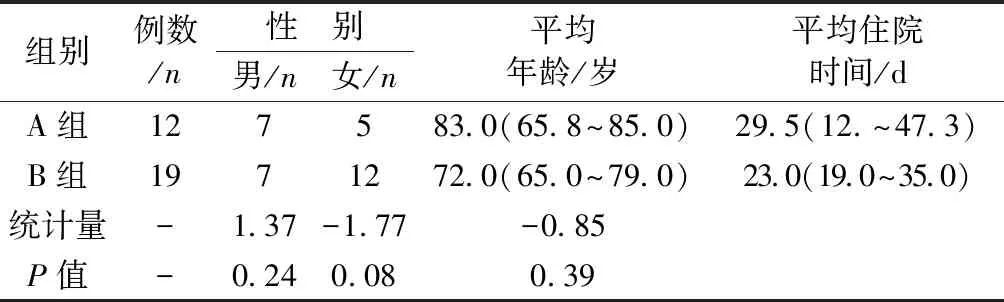
表1 兩組患者的一般情況[M(P25~P75)] Table 1 General situation[M(P25~P75)]
1.2 入選及排除標準
入選標準:①年齡38~95歲之間。②均符合中國骨質疏松診治指南[8-9]診斷標準,診斷為骨質疏松癥的患者。③無明顯認知功能障礙,可配合康復訓練者。④無嚴重心腦血管疾病,生命體征平穩者。
排除標準:①有惡性腫瘤不能康復治療患者。②如有骨折尚未固定患者。③康復功能評定及治療資料不全者。
1.3 研究方法
根據骨質疏松癥患者是否合并低蛋白血癥分為兩組:A組伴低蛋白血癥,B組不伴低蛋白血癥,兩組患者均采用常規藥物治療+康復治療,A組予進餐指導及營養支持。兩組患者藥物治療包括基礎的鈣劑、骨化三醇膠丸、阿倫膦酸鈉或唑來膦酸,有疼痛明顯的加用鮭魚降鈣素等以緩解疼痛為主。康復治療主要包括運動療法,加強患者骨質的鈣沉積,增加骨質應力;物理因子治療包括磁療、中頻均可緩解疼痛,促進骨基質的形成。
1.3.1比較兩組患者入院和出院時康復功能評定指標,是否有疼痛、疼痛緩解程度(0無痛、1明顯緩解、2有緩解、3無緩解、4加重),Bobath平衡(坐位、站位平衡分級),步行能力(是否獨立步行),日常生活能力評分(Barthel指數),休息和活動時VAS分值(VAS疼痛分值可能為多部位,多部位疼痛取分值最高的分數)。
1.3.2通過醫院病歷系統,查詢符合入院標準的病歷,收集每份病歷中涉及到的相關資料,資料缺失者不納入,確保數據的真實可靠。通過醫院病案系統,收集兩組患者的住院總費用、檢查費、康復費(包括康復+中醫費)、藥費(中藥+西藥)、護理費,進行數據整理。
1.4 統計學處理
所有數據用2007 EXCEL 建庫,SPSS 20.0進行統計分析,計數資料組間頻數分布比較采用χ2檢驗和確切概率法;計量資料服從正態分布的變量以平均數±標準差進行描述,兩組間比較采用t檢驗;服從明顯偏態分布的變量以中位數(四分位數范圍)[M(P25~P75)]進行描述,兩組間比較采用非參數檢驗,等級資料的兩組間比較用非參數檢驗,P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患者各類評分、住院療程情況
評估兩組患者入院時和出院時的日常生活能力評分,運動功能評分。兩組患者的休息時VAS評分,差異有統計學意義(P<0.05),活動后的VAS評分差異更明顯,有統計學意義(P<0.01),平衡功能、步行能力、日常生活能力評分差異無統計學意義(P>0.05),見表2。
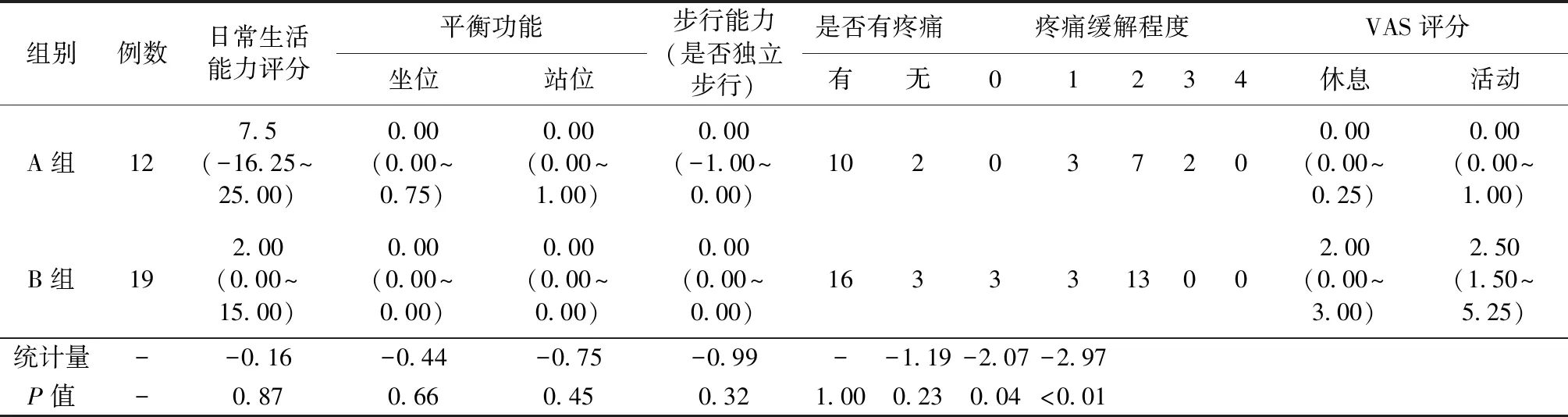
表2 兩組患者各類評分、住院療程情況比較[M(P25~P75)]Table 2 Comparison of various scores and inpatient treatments between the two groups of patients [M(P25~P75)]
2.2 兩組患者的住院費用
兩組患者的住院總費用、檢查費、康復費、中醫費、康復費+中醫費、藥品費用(中藥+西藥)、護理費差異均無統計學意義(P>0.05),見表3。

表3 兩組患者的各類費用比較[元,Table 3 Comparison of various types of expenses of two groups of patients
3 討論
3.1 骨質疏松癥康復與低白蛋白血癥的關系
D'Erasmo等[10]報道了在健康的絕經后婦女中,血清白蛋白水平在骨密度降低的發病機制中沒有明顯的變化。Afshinnia等[11]報告了一項國家健康和營養檢查調查分析,參加者總共有15 539人。平均年齡48.6歲,其中50 %是男性,10.2 %是黑人。骨質疏松發生率呈分級下降趨勢,白蛋白<3.5 g/dL的人群中股骨頸骨質疏松發生率15.2 %,伴隨白蛋白升高>4 g/dL其發生率則下降到2.6 %,股骨骨質疏松從11.0 %下降到1.4 %。在完整的數據中,股骨頸骨質疏松癥伴低白蛋白血癥的發生率是無低蛋白血癥患者5.37倍,股骨部位的骨質疏松的發生率為12.46倍,腰椎部位骨質疏松的發生率為4.59倍。表明骨質疏松癥與低白蛋白血癥在不同解剖部位的獨立關聯。本研究中回顧了骨質疏松并發低蛋白血癥患者的康復評價指標,發現延緩了康復治療效果,主要體現在不伴有低蛋白血癥患者休息時疼痛改善有統計意義,活動時疼痛改善更加明顯,但在其他平衡功能、步行能力、日常生活能力評分影響不大,可能是由于回顧資料缺失,樣本量納入數據不多,但仍提示營養狀況可能是骨質疏松癥康復的重要環節。
3.2 低蛋白血癥可使康復進展明顯減慢,并發癥增多
研究表明營養不良導致康復進展明顯緩慢,Lambert等[12]回顧性評估分析了1 430例老年康復患者的數據:營養狀況、功能能力和出院結果之間的關系。1/5的患者在接受康復治療時存在營養不良,導致康復進展明顯緩慢,入院后的營養狀況與入院和出院時的功能、運動、認知和進食評分降低有關,出院時額外護理要求增加3倍。當白蛋白水平較低時,肌肉質量減少和老年人肌肉力量減少存在相關性,低白蛋白血癥限制了身體的活動和合成新白蛋白,導致肌肉萎縮和增加疾病的易感性,從而引起跌倒,甚至骨折的發生[13]。低蛋白血癥可能直接或者間接的影響骨骼狀態,通過其對核因子-κB 的作用使骨平衡發生轉移,減少對礦物質在骨通道的轉運,從而減少了鈣鹽的沉積,增加脆性骨折發生率[11,14]。另一項研究[15]入院時患者的營養狀況與康復期間的營養供應對神經系統結果評分有影響,康復過程中關于營養不良沒有令人滿意的數據,但營養不良和繼發性肌肉減少會增加患者并發癥發生。
3.3 營養不良使日常生活活動(ADL)功能下降
隨著人口老齡化的進程,骨質疏松癥發病率也隨之上升,成為嚴重危害老年人身體健康的常見病。不僅嚴重影響患者的日常生活能力,還給家庭和社會帶來沉重的經濟負擔[16-17]。Anada 等[18]調查了住院期間營養不良且接受營養干預的社區老年人,在院的營養支持增強了營養狀態,減少了醫療費用和相關并發癥,出院回家后檢測血清白蛋白(Alb)、體質指數(BMI)、日常生活活動能力,作為患者回家后是否需繼續營養干預的指標。一項調查了354名65歲以上退伍軍人的社區生活[19],營養不良風險發生率為53.1%,證明營養不良的風險不僅可以預測認知功能和日常生活活動(ADL)功能下降,而且可以預測全因死亡的風險。Sanson等[20]研究了體弱住院的老年人營養不良或有營養不良風險,可導致相關并發癥如感染、潰瘍風險增高,住院時間延長,再入院率增高,醫療費用及病人死亡率增加。本研究中因樣本量偏小導致檢驗效能較低,無法得出組間費用有差異的結論。同時,醫療花費未見差異可能與低蛋白本身的治療一般以飲食調整為主或補充蛋白質粉,并未涉及直接藥物醫療花費。本文兩組患者從康復治療效果看,OP合并低蛋白血癥對患者ADL影響,可能與住院時間內飲食指導、低蛋白逐漸糾正有關,或者觀察例數及時間不夠有關,作者將在未來的工作中擴大樣本量繼續研究。
3.4 術前、術后康復干預與評估營養、功能恢復相關
無論在手術前,術后進行康復干預,參與物理治療會影響大量老年多種疾病患者出院時功能增益的程度。Miu等[21]報道了營養狀況對老年髖部骨折6月結局的影響,研究中共招募218名患者,平均年齡為(83.5±7.5)歲,探討了髖部骨折患者營養不良與功能恢復及死亡率的關系,認為營養不良的人年齡較大,營養不良發生率高,與功能恢復不良和老年人護理安置有關。Wang等[22]報道了老年臺灣人髖部骨折手術后1年以上的營養狀況和認知障礙軌跡及其相關性,認為需要針對營養不良或有營養不良風險的患者采取具體干預措施,以減少他們的認知障礙風險。Morghen等[23]對在入院連續接受康復和老年護理的患者監測健康、營養、功能評估、認知狀態。用功能獨立措施(FIM)評估功能狀態,研究表明參與物理治療會影響大量老年多種疾病患者出院時功能增益的程度。一項多中心前瞻性隊列研究[24],骨折前營養狀況是急性期出院時功能狀態的一個重要獨立預測指標,值得早期評估營養狀況和成功的術后康復干預。骨質疏松性骨折是骨質疏松癥的嚴重后果,骨質疏松癥在臨床上發病隱匿,就診患者中多為骨折發生后才診斷骨質疏松,康復治療干預骨折的同時,對骨質疏松癥也有一定治療作用,可預防骨折再發,增加骨量,防止跌倒,促進患者日常生活能力的提高。
3.5 骨質疏松規范的康復治療
骨質疏松癥致殘率較高、治療周期較長、治療費用高昂,給患者家庭和社會帶來沉重的負擔,故骨質疏松癥的康復治療就顯得特別的重要。2019年由中國康復醫學會發起并制訂《骨質疏松癥康復治療指南》,推薦了19項意見,包括運動、心理、日常生活能力、防治并發癥等詳細介紹。中國老年骨質疏松癥診療指南(2018)[9]推薦制訂適合不同年齡階段、個人健康和體能狀態的規律功能鍛煉,對改善老年骨質疏松癥或存在骨質疏松癥風險患者的身體機能、降低跌倒幾率、維護和提高骨密度是重要保健措施。規律功能鍛煉的方式、時間、頻率、強度、組合要遵循個體化,尤其在高齡老人,功能鍛煉要以保護殘存功能和殘存功能的發揮為目標。骨質疏松癥康復治療是降低醫療成本、減輕患者負擔,提高醫療服務整體水平的重要手段。
4 展望
隨著研究的深入,人們對于低蛋白血癥所帶來危害的認識也逐漸加深,其與多種疾病的發生、發展及轉歸均存在關聯。由于低蛋白血癥多為慢性過程,病因復雜,起病隱匿,故要提高對該種疾病的認識,并且對于疾病起因的各種因素要盡可能控制。低蛋白血癥的病因錯綜復雜,低蛋白血癥影響骨質疏松癥患者的康復治療效果,建議對骨質疏松癥患者實行早期營養干預,加強對于平衡、步行等運動功能及日常生活能力的研究,對于骨質疏松癥伴有低蛋白血癥的經濟醫療花費,有待擴大樣本量進一步研究。

