急性腦梗死病人血清對氧磷酶1活性與頸動脈粥樣硬化斑塊的關系
姚 峰
動脈粥樣硬化已被確認是缺血性腦血管病的主要病因之一,是腦梗死病人的重要發病因素。頸動脈粥樣硬化斑塊從某種意義上可反映全身動脈粥樣硬化程度。研究表明,多種因素參與動脈粥樣硬化斑塊的形成,如年齡、性別、低密度脂蛋白膽固醇(LDL-C)、血壓、血糖、吸煙史等[1-3]。近年來研究證實,在動脈粥樣硬化的發生和發展過程中,血清對氧磷酶1(PON1)活性的降低是誘發動脈粥樣硬化的一個重要因素[4]。本研究對急性腦梗死病人PON1 活性、血脂等指標與頸動脈粥樣硬化斑塊的大小及性質等方面進行相關性分析,探討腦梗死病人血清PON1 活性對動脈粥樣硬化斑塊的影響。
1 資料與方法
1.1 研究對象 選擇2017年1 月—2018年 4 月武漢市第六醫院神經內科腦梗死住院病人295 例,男169 例,女126 例; 年齡44~88(61.44±8.74)歲。診斷均符合全國第四屆腦血管病學術會議修訂的診斷標準,發病<48 h,并經頭顱CT 或核磁共振(MRI)檢查證實。所有病人根據頸動脈超聲檢查結果分為無斑塊組(81例)、穩定斑塊組(92例)與不穩定斑塊組(122例)。排除標準:非動脈粥樣硬化斑塊引起的急性腦梗死、梗死后出血和腦出血;有自身免疫性疾病或惡性腫瘤;有嚴重的肝腎疾病;顱腦外傷、動靜脈畸形或動脈瘤;周圍血管疾病或周圍血管栓塞性疾病;意識異常者;近3 個月有感染史者;因各種原因不能完成試驗者。
1.2 方法
1.2.1 頸動脈超聲檢查 采用Philips IE33彩色多普勒超聲診斷儀,探頭L11-3,探頭頻率7~12 MHz。檢測頸動脈內膜中層厚度(IMT)。按照《2015中國健康體檢人群頸動脈超聲檢查規范》定義:當IMT≥1.5 mm,凸出于血管腔內,或局限性內膜增厚高于周邊IMT 的50%為斑塊形成。多個斑塊的IMT值取最大厚度斑塊進行統計。根據斑塊的病理學、超聲回聲及形態學特征,斑塊分型為:穩定斑塊即超聲呈強回聲或均勻的低回聲,包括硬斑和扁平斑;不穩定斑塊即超聲呈混合回聲、均勻回聲或形狀不規則,包括軟斑和潰瘍斑。
1.2.2 臨床特征資料 ①一般情況: 包括年齡、性別和體質指數(BMI)等,晝夜平均收縮壓(24 hSBP)與晝夜平均舒張壓(24 hDBP)。②病史:高血壓定義為有該病既往病史,或住院時符合《中國高血壓基層管理指南》(2014年修訂版)的診斷標準。糖尿病定義為有該病既往病史,或住院時符合《中國2型糖尿病防治指南》(2013年版)糖尿病的診斷標準。③個人習慣:吸煙定義為每天吸煙量≥1支,并且持續時間超過1年。飲酒定義為平均每周飲酒次數≥3次,按純酒精折算每次飲酒量≥50 mL,并且持續時間超過1年。④生化指標包括總膽固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)、LDL-C、糖化血紅蛋白(HbA1c)。
1.2.3 PON1檢測 取病人空腹靜脈血3 mL,置于抗凝管中,4 ℃環境下3 000 r/min離心15 min后,收集血清于-20 ℃凍存。取反應緩沖液1.3 mL(0.1 mmol/L Tris-HCL緩沖液,2.0 mmol/L CaCl2,pH=8),加入5 mmol/L乙酸苯酯150 μL,于25 ℃預溫20 min后,加入血清樣本反應2 min后用0.5 mol/L的EDTA終止反應,然后用島津UV-2501分光光度儀于270 nm處進行測定血清中PON1活性。
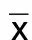
2 結 果
2.1 不同動脈粥樣硬化斑塊組間基本特征比較 無斑塊組、穩定斑塊組和不穩定斑塊組在年齡、PON1及TG等方面比較差異有統計學意義(P<0.05),兩兩比較發現,不穩定斑塊組的年齡大于無斑塊組與穩定斑塊組(P<0.05);3組的PON1水平比較差異有統計學意義(P<0.05);穩定斑塊組與不穩定斑塊組的TG均大于無斑塊組(P<0.05)。而3組在性別、BMI、TC、HDL-C、LDL-C、空腹血糖、24 hSBP、24 hDBP、HbA1c、吸煙、飲酒、高血壓、糖尿病等方面比較,差異無統計學意義(P>0.05)。詳見表1。

表1 不同動脈粥樣硬化斑塊狀態組間基本特征比較

(續表)
2.2 PON1水平與頸動脈IMT的相關性 295例病人PON1活性的均值為(116.58±33.99)U/mL,頸動脈IMT為(1.34±0.33)mm,相關分析顯示:PON1活性與頸動脈IMT呈負相關(r=-0.411,P<0.001)。
2.3 動脈粥樣硬化斑塊的危險因素分析
2.3.1 單因素分析 以是否有動脈粥樣硬化斑塊為因變量,病例的基本特征為自變量(各變量賦值見表2),采用非條件Logistic回歸分析法探討斑塊形成的危險因素,結果發現年齡[OR=1.034,95%CI(1.003,1.067)]、TG[OR=2.770,95%CI(1.574,4.876)]、HDL-C[OR=0.410,95%CI(0.186,0.902)]為動脈粥樣硬化斑塊形成的危險因素。PON1[OR=0.960,95%CI(0.949,0.972)]為斑塊形成的保護性因素。詳見表3。

表2 動脈粥樣硬化斑塊危險因素的Logistic回歸變量與賦值

表3 動脈粥樣硬化斑塊危險因素的Logistic單因素回歸分析
2.3.2 多因素分析 將單因素分析有意義的因素納入Logistic多因素回歸模型,采用逐步后退法(似然比)篩選危險因素,納入和剔除標準分別為0.05和0.10。多因素分析發現,PON1[OR=0.960,95%CI(0.948,0.972)]為動脈粥樣硬化斑塊的獨立保護因素。TG[OR=2.652,95%CI(1.346,5.227)]為動脈粥樣硬化斑塊的獨立危險因素。詳見表4。

表4 動脈粥樣硬化斑塊危險因素的Logistic多因素回歸分析
3 討 論
頸動脈粥樣硬化是全身動脈粥樣硬化的局部表現,是腦梗死重要的危險因素之一。頸動脈粥樣硬化斑塊引起的血管狹窄可導致血流動力學異常。同時不穩定斑塊形成的微栓子因血液沖擊脫落,栓塞了遠端管徑較細的血管,當體位突然變化、血壓下降或心源性因素導致心搏量突然下降時,引起狹窄血管遠端的血流灌注不足,若局部側支循環不良,即可形成腦梗死[5]。
近年來發現,PON1在動脈粥樣硬化發生和發展過程中充當重要角色。PON1為對氧磷酶基因家族中成員之一,是近年來發現的一種與高濃度胎蛋白(HDL)相關的鈣依賴性蛋白酶,廣泛分布于肝臟、血液、脾臟及腦組織等部位。PON1的活性成分與HDL 結合可降低血漿及組織中的氧化應激水平,同時PON1能清除人冠狀動脈和頸動脈粥樣硬化損傷灶中的脂質過氧化物,降低氧化型脂質的致動脈粥樣硬化作用[6]。研究發現,在冠心病、高血脂和糖尿病病人血清中PON1活性有所下降[7-9]。對于PON1活性與頸動脈粥樣硬化斑塊狀態之間的關系,本研究發現,與無斑塊組相比,穩定斑塊組和不穩定斑塊組血清PON1活性均降低,不穩定斑塊組降低程度最明顯。同時發現PON1活性與頸動脈IMT呈負相關。既往研究也發現軟斑塊組與硬斑塊組相比PON1的活性較低,而臨床上傾向于認為軟斑塊是較為不穩定的斑塊,硬斑塊是較為穩定的斑塊。從而證實PON1活性降低與粥樣硬化斑塊的不穩定性有關[10],這也與本研究結果一致。PON1減輕動脈粥樣硬化斑塊的機制可能與氧化型低密度脂蛋白(ox-LDL)有關。研究發現ox-LDL不但可以直接損傷內皮細胞,而且還能促進單核細胞與內皮細胞的黏附以及向內膜下遷移,進入內膜下的單核細胞受到ox-LDL 的進一步作用,分化成巨噬細胞,巨噬細胞通過清道夫受體及非特異性吞噬等多種途徑攝取ox-LDL,形成所謂的“脂質核心”,逐漸形成動脈壁的粥樣斑塊[11]。PON1通過水解ox-LDL中的氧化脂質以及水解動脈壁細胞脂質過氧化物以達到抑制粥樣斑塊形成的作用[12]。
本研究通過對頸動脈粥樣硬化斑塊形成的危險因素單因素分析發現,年齡、TG是斑塊形成的危險因素,HDL-C及PON1水平是斑塊形成的保護性因素。多因素分析發現,TG和PON1水平分別是斑塊形成的獨立危險因素及保護因素,年齡與HDL-C水平未進入最后方程,可能與斑塊形成的混雜因素有關。有研究也證實TG 在與動脈粥樣硬化的發生發展過程中也起到一定作用。在敲除小鼠脂蛋白脂肪酶后,小鼠血漿TG 明顯增高,主動脈根部即出現富含泡沫細胞的動脈粥樣硬化斑塊[7]。TG主要存在于乳糜微粒(CM)和極低密度脂蛋白(VLDL)中,形成高水平CM 殘粒及VLDL 殘粒透入血管內膜,滯留于血管內皮下層組織基質,被巨噬細胞攝取后形成泡沫細胞,為早期動脈粥樣硬化斑塊形成的基礎[4]。
綜上所述,在急性腦梗死病人頸動脈粥樣硬化斑塊的發生、發展中,PON1起了非常重要的作用。PON1與頸動脈內膜中層厚度具有相關性,同時與頸動脈粥樣硬化斑塊的穩定性有關,PON1可能在急性腦梗死發病的病理過程中發揮重要保護作用。

