腦梗死急診溶栓患者的預后影響因素及其預測價值探討
任 超, 趙 軍, 張小明
(安徽省淮北市人民醫院急診科, 安徽 淮北 235000)
腦梗死是臨床上常見的腦血管疾病之一,具有高致殘率以及高病死率,我國隨著生活習慣以及飲食結構的改變腦梗死發病率有逐年上升的趨勢,目前已經成為臨床學者討論的熱點話題之一[1]。腦梗死患者發病后病死患者例數較多,且存活下來的患者超過半數會發生不同程度的殘疾,對患者正常的生活造成了嚴重的影響[2]。我國關于腦梗死急診患者溶栓后的預后影響因素較少且探討不夠深入,而對腦梗死急診溶栓后患者進行相關因素分析對于提高患者預后質量具有重要意義。本次研究探討腦梗死急診溶栓患者的預后因素,為臨床醫師提高患者預后質量提供一定的理論參考。
1 資料與方法
1.1一般資料:研究對象:2017年8月到2019年8月治療的248例腦梗死急診溶栓患者數據資料,按照患者神經恢復情況分為預后不良組和預后良好組。預后不良組104例,男性67例,女性37例;年齡范圍值39~71歲,平均年齡值為(50.48±6.23)歲;病程范圍5~28d,平均病程(14.28±2.19)d。預后良好組144例,男性84例,女性60例;年齡37~72歲,平均年齡值為(51.65±6.37)歲;病程4~29d,平均病程(13.97±2.35)d。納入標準:①患者臨床資料完整,且年齡最小為18歲,最大為75歲;②患者確診為腦梗死且發病24h內就診;③患者具備基本讀寫能力,能夠完成復診相關調查。排除標準:①患者有惡性腫瘤疾病;②患者有全身性感染性疾病;③患者發病后接受靜脈溶栓后血管內機械治療。
1.2研究方法:患者入院24h內采用美國國立衛生院(NHISS)對患者神經功能損傷情況進行評價;靜脈溶栓后24h內再次采用NHISS對患者神經功能損傷情況進行評價。通過電話隨訪以及復診的方式并結合改良Rankin(mRS)評價量表對出院后患者神經功能恢復情況進行評價,根據患者mRS評分分為預后不良組和預后良好組。分析可能影響腦梗死急診溶栓患者預后的影響因素,并分析其對預后的預測價值/效能。
2 結 果
2.1腦梗死急診溶栓患者實驗室指標及基線資料對比:對腦梗死急診溶栓患者進行以下單因素分析。結果顯示,預后不良組和預后良好組吸煙史、冠心病既往病史、高血壓病既往病史、血小板計數、靜脈溶栓前舒張壓、尿酸在統計學上沒有顯著性(P>0.05);預后不良組發病-治療時間、糖尿病既往病史發生率、同型半胱氨酸、血糖、靜脈溶栓前收縮壓與預后良好組相比較存在較大的幅度(P<0.05),具體見表1。
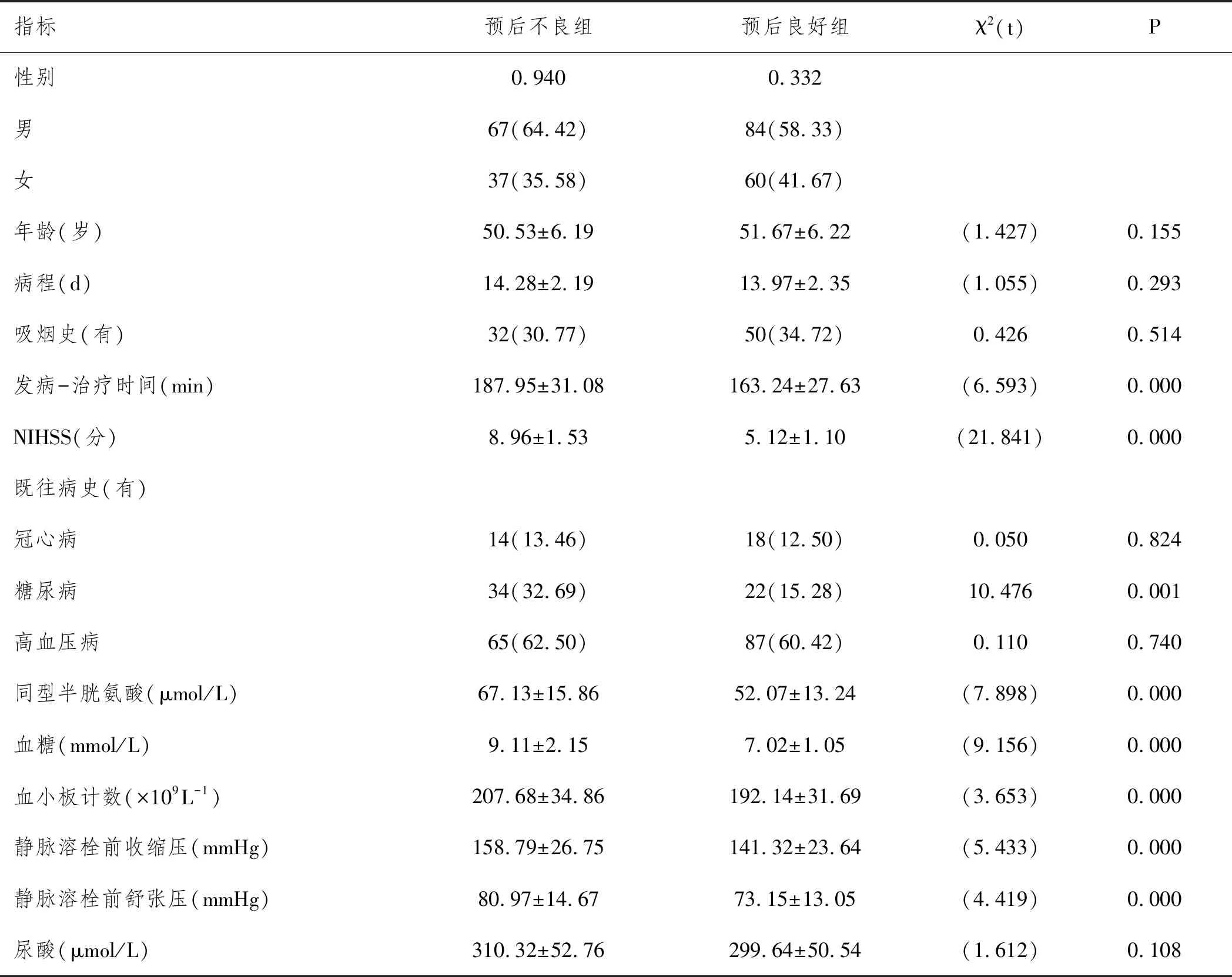
表1 腦梗死急診溶栓患者實驗室指標及基線資料對比
2.2影響腦梗死急診溶栓患者預后的多因素logistic回歸分析:建立非條件Logistic回歸模型,以腦梗死急診溶栓患者預后情況為應變量,相關賦值為1=預后不良,而0=預后良好。將單因素分析中的P<0.10的相關指標以及因素作為自變量進行多因素分析。初選了發病-治療時間(min)、NIHSS(分等9個相關的指標作為自變量。本次研究將部分具有連續數值的自變量參考兩組患者所得到的總均值、中值進行詳細的分層并且進行分類變量轉化。多因素logistic回歸分析將自變量進行選擇和剔除,并且根據α剔除=0.10和α入選=0.05的標準進行設置和計算。結果表示發病-治療時間偏長、NIHSS較高、有糖尿病既往病史、同型半胱氨酸水平較高、血糖較高、靜脈溶栓前收縮壓較高,均是影響腦梗死急診溶栓患者預后不良的獨立危險因素(P<0.05,OR>1)。具體見表2。
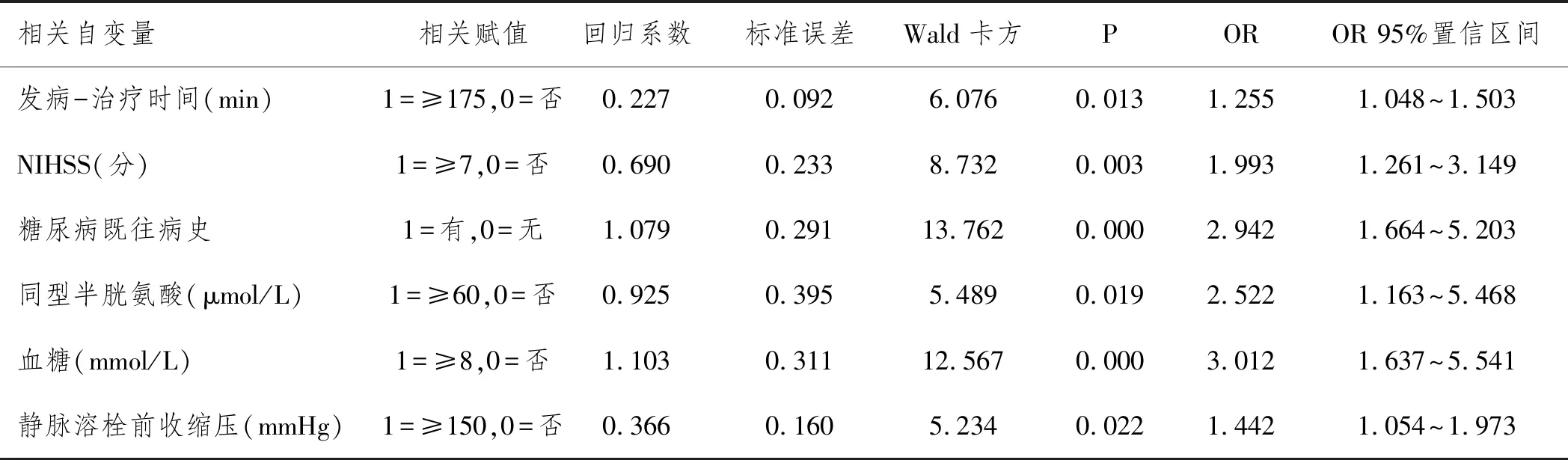
表2 導致腦梗死急診溶栓患者預后不良的多因素logistic回歸分析結果對比
2.3部分指標對腦梗死急診溶栓患者預后預測評估價值分析:進一步探討上述危險影響因素中的3個實驗室檢查指標(同型半胱氨酸、血糖、靜脈溶栓前收縮壓),預測腦梗死急診溶栓患者預后的評估價值,如下:①3指標的單獨應用: 將預后不良組作為陽性樣本,并且以預后良好組作為陰性樣本建立接收者工作特征曲線(Receiver Operation Characteristic,ROC)對預后評估價值進行預測。各指標參考臨床實踐劃分成7~10個組段。經ROC分析知:三個指標均具有較高的診斷價值,ROC-AUC分別為0.749(0.595~0.942)、0.783(0.666~0.921)、0.678(0.548~0.839)。分析結果列于表3,ROC分析曲線見圖1。②3指標的聯合應用: 根據前述建立的Logistic回歸模型,建立ROC曲線理論分析模型,結果顯示聯合應用治療方法對腦梗死急診溶栓患者預后的預測價值較高,其中AUC(0.95CI)為0.819(0.637~0.996),同時診斷效能均比單一指標有更高的指標值。見表3和圖1。
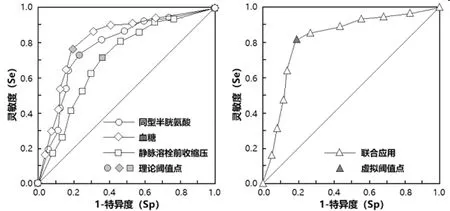
圖1 同型半胱氨酸、血糖、靜脈溶栓前收縮壓等三指標對腦梗死急診溶栓患者預后預測評估價值分析之ROC曲線
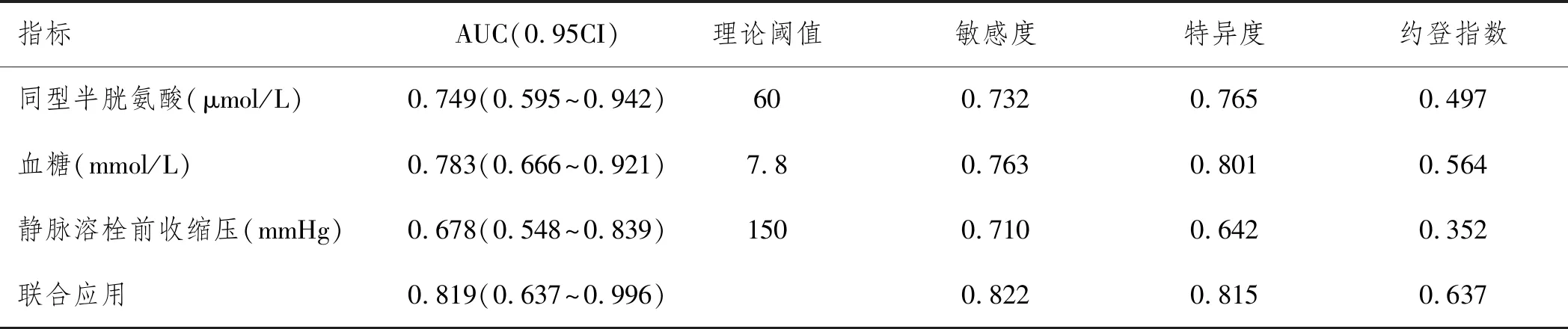
表3 同型半胱氨酸血糖靜脈溶栓前收縮壓等三指標對腦梗死急診溶栓患者預后預測評估價值分析結果
3 討 論
腦梗死是神經科中占比較高的疾病類型,溶栓治療的廣泛使用使腦梗死患者病死率有一定程度的下降,但是發生腦梗死后患者有極大可能會出現不同程度的殘疾,嚴重影響患者的生活質量[3]。腦梗死作為腦血管病的重要疾病類型,具有病情重、發病急、致殘率和病死率高的特點,目前也是腦血管疾病臨床學者討論的熱點話題之一[4]。臨床上認為腦梗死患者預后的影響因素較多,但是關于腦梗死患者預后因素的探討較少,且研究不夠深入,樣本數據也較小[5]。臨床學者[6]在研究中認為多數腦梗死患者都會有既往心臟病史,推測心臟病史可能是影響腦梗死患者預后的相關因素。溶栓治療是近年來推廣的治療方法,是我國主要的血管開通治療方法;但是我國溶栓治療率較低,能夠負擔溶栓治療的患者例數較少,臨床學者認為可能與急救急診時間、就診延遲時間具有密切相關性。對腦梗死急診溶栓患者的預后因素進行分析并具有針對性的對家屬以及患者進行宣教有助于患者及其家屬根據自身情況進行預防,對于部分獨立危險因素也能夠進行預防和規避,從而較大程度上提高和改善腦梗死急診溶栓患者的預后質量[7]。本次研究探討腦梗死急診溶栓患者的預后因素,為臨床醫師治療腦梗死急診溶栓患者提供參考。
NIHSS是評價患者神經功能障礙的客觀量表,腦梗死急診患者一般處于昏迷狀態,而昏迷狀態的患者在溶栓后早期預后不良率達到了50%以上,提示患者在昏迷過程中可能處于非特異性上行網狀激動系統功能受損,并且機體的血管堵塞比較嚴重,一定程度上導致患者缺血進展較快。腦梗死患者年齡一般較大,具有梗塞范圍大、血管條件較差、機體本身代償能力弱的特點,因此這也直接導致了患者發生基底動脈或者頸內動脈梗塞。腦梗死患者發生梗塞后周圍血管容易發生代償,導致腦梗死后缺血半暗帶的范圍較大,另外頸內動脈梗塞后由于梗塞的范圍較大,缺血近端中心部位的腦組織處于完全缺血狀態,腦細胞壞死的范圍較大,一定程度上會影響患者的預后。本次研究對腦梗死急診溶栓患者進行以下單因素分析。結果顯示,預后不良組和預后良好組吸煙史、冠心病既往病史、高血壓病既往病史、血小板計數、靜脈溶栓前舒張壓、尿酸在統計學上沒有顯著性;預后不良組發病-治療時間、糖尿病既往病史發生率、同型半胱氨酸、血糖、靜脈溶栓前收縮壓與預后良好組相比較存在較大的幅度。另外Logistic回歸分析結果顯示發病-治療時間、NIHSS、糖尿病既往病史、同型半胱氨酸、血糖、靜脈溶栓前收縮壓是影響腦梗死急診溶栓患者預后不良的顯著影響因素(P<0.05)。其中3個指標(同型半胱氨酸、血糖、靜脈溶栓前收縮壓)經ROC分析,顯示其對腦梗死急診溶栓患者的預后有一定的預測評估價值,AUC(0.95CI)分別為:0.749(0.595~0.942)、0.783(0.666~0.921)、0.678(0.548~0.839)。究其原因是既往糖尿病史能夠增加腦梗死患者發生動脈粥樣硬化以及心腦血管疾病的風險,同時低血管再通率與高血糖也會增加患者發生心腦血管疾病的風險[8];同型半胱氨酸能夠起到誘導氧化作用的效果,并對內皮細胞功能造成損傷,提示臨床醫師可以從獨立危險因素出發制定治療措施改善腦梗死急診溶栓患者預后。
綜上所述,影響腦梗死急診溶栓患者預后的獨立危險因素較多,臨床醫師在診治患者時需要密切關注發病-治療時間、NIHSS、糖尿病既往病史、同型半胱氨酸、血糖、靜脈溶栓前收縮壓等因素,可以參考上述因素制定對應治療措施,改善患者預后質量。

