腰硬聯合麻醉對老年骨折患者血流動力學及認知功能的影響
南雪野
(河南省原陽縣中心醫(yī)院麻醉科 原陽453500)
老年人多伴有骨質疏松,一旦受到外力作用極易發(fā)生骨折,導致患者出現局部發(fā)熱、活動障礙、腫痛、畸形等,嚴重影響患者的日常生活[1]。此外,隨著年齡的增長,老年人機體功能逐漸衰退,代謝、內分泌、肌肉骨骼肌肉系統等方面遠不如年輕人,且多合并呼吸循環(huán)系統疾病、心腦血管疾病等基礎疾病,生理儲備功能明顯下降,手術風險與難度明顯增高[2~3]。因此,選擇適宜的麻醉方式,對確保手術的順利實施和減輕患者痛苦十分重要。腰硬聯合麻醉和全麻是老年下肢骨折常用的兩種麻醉方法。本研究選取行手術治療的老年下肢骨折患者84 例,分別實施腰硬聯合麻醉和全麻,旨在探討兩種麻醉方式對患者血流動力學及認知功能的影響。現報道如下:
1 資料與方法
1.1 一般資料 選取2018 年1 月~2019 年6 月于我院行手術治療的老年下肢骨折患者84 例,按隨機數字表法分為試驗組和對照組,各42 例。驗組男26例,女16 例;年齡60~77 歲,平均年齡(68.59±3.21)歲;體質量58~75 kg/m2,平均體質量(66.28±2.54)kg/m2;手術類型:股骨內固定術10 例,脛骨內固定術6 例,全髖置換術14 例,股骨頭置換術12例。對照組男28 例,女14 例;年齡61~77 歲,平均年齡(68.62±3.19)歲;體質量57~75 kg/m2,平均體質量(66.24±2.50)kg/m2;手術類型:股骨內固定術9 例,脛骨內固定術5 例,全髖置換術15 例,股骨頭置換術13 例。兩組基本資料比較,差異無統計學意義(P>0.05)。
1.2 入組標準 納入標準:簽署知情同意書;經影像學手段檢查確診為下肢骨折;非病理性骨折;年齡≥60 歲;美國麻醉師協會(ASA)分級Ⅰ~Ⅱ級。排除標準:伴惡性腫瘤;伴免疫障礙或凝血功能障礙;存在手術禁忌證;伴精神疾病;心、腎等重要臟器嚴重不全。研究獲得醫(yī)院醫(yī)學倫理委員會審核批準。
1.3 麻醉方法 試驗組行腰硬聯合麻醉。使用1%利多卡因(國藥準字H31021072)行局部浸潤麻醉,以L2~L3或L3~L4為穿刺點,穿刺至硬膜外腔。經硬膜外用25G 脊麻針穿刺至蛛網膜下腔,拔除針芯,注入1.0~1.5 ml 0.5% 布比卡因(國藥準字H20123147),退出脊麻針,留置硬膜外導管3~4 cm,將3~4 ml 2%利多卡因經導管推注,將麻醉平面控制在T10以下。對照組行全麻。麻醉誘導:芬太尼(國藥準字H20203054)4 μg/kg、咪達唑侖(國藥準字H20153019)0.075 mg/kg、阿曲庫銨(國藥準字H20183042)0.8 mg/kg、依托咪酯(國藥準字H32022379)0.25 mg/kg。待肌肉松弛后,對患者行氣管插管行機械通氣。持續(xù)泵注丙泊酚(國藥準字J20080023), 并給予維庫溴銨(國藥準字H20073841)、芬太尼行麻醉維持。密切監(jiān)控患者血壓、心率,根據監(jiān)控結果,合理調整麻醉維持劑量,保持患者處于肌肉松弛和麻醉狀態(tài)。
1.4 觀察指標 (1)血流動力學。比較兩組麻醉前(T0)、麻醉后即刻(T1)、麻醉后5 min(T2)、麻醉后60 min(T3)時心率(HR)及平均動脈壓(MAP)。(2)使用簡易智力狀態(tài)檢查量表(MMSE)評估兩組術前、術后3 d 時認知功能,包括專注能力、定向能力、語言能力、計算能力、記憶能力、推理能力以及空間組織結構能力等,總分為30 分,分值與認知功能呈正比。(3)觀察并記錄兩組不良反應發(fā)生情況,包括惡心嘔吐、頭暈、疼痛等。
1.5 統計學方法 應用SPSS21.0 軟件分析數據,計量資料以(±s)表示,采用t檢驗,計數資料用率表示,采用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組血流動力學比較 兩組T0 時HR、MAP比較,差異無統計學意義(P>0.05);與T0 時相比,兩組T1、T2、T3 時HR 升高,MAP 降低,試驗組T1、T2、T3 時HR 低于對照組,MAP 高于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組血流動力學比較(±s)
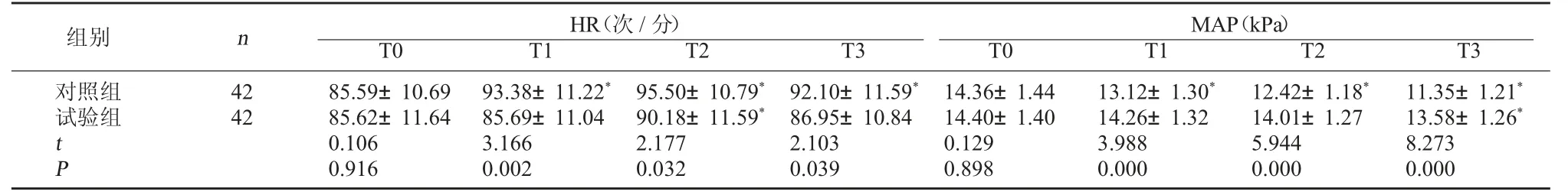
表1 兩組血流動力學比較(±s)
注:與同組T0 時比較,*P<0.05。
MAP(kPa)T0 T1 T2 T3對照組試驗組組別 n HR(次/分)T0 T1 T2 T3 42 42 tP 85.59±10.69 85.62±11.64 0.106 0.916 93.38±11.22*85.69±11.04 3.166 0.002 95.50±10.79*90.18±11.59*2.177 0.032 92.10±11.59*86.95±10.84 2.103 0.039 14.36±1.44 14.40±1.40 0.129 0.898 13.12±1.30*14.26±1.32 3.988 0.000 12.42±1.18*14.01±1.27 5.944 0.000 11.35±1.21*13.58±1.26*8.273 0.000
2.2 兩組認知功能比較 兩組術前MMSE 評分比較,差異無統計學意義(P>0.05);兩組術后3 d MMSE 評分均降低,且試驗組MMSE 評分高于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組認知功能比較(分,±s)

表2 兩組認知功能比較(分,±s)
組別 n對照組試驗組42 42 11.903 6.886 0.000 0.000 tP術前 術后3 d t P 28.42±1.33 28.39±1.38 0.101 0.919 24.86±1.41 26.24±1.48 4.375 0.000
2.3 兩組不良反應發(fā)生情況比較 試驗組不良反應總發(fā)生率低于對照組,差異有統計學意義(P<0.05)。見表3。
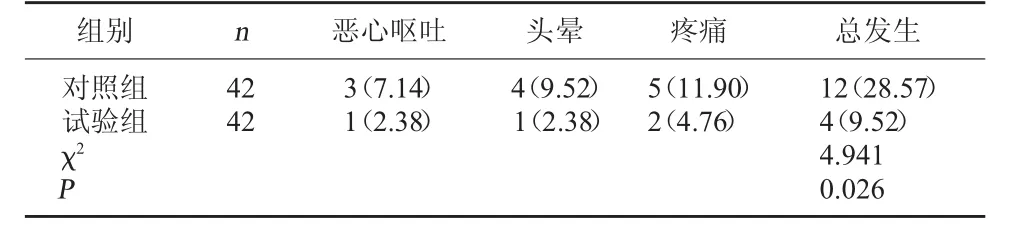
表3 兩組不良反應發(fā)生情況比較[例(%)]
3 討論
下肢骨折是老年人常見的骨折類型之一,因老年人伴有髖周肌肉退化、骨質疏松等,且隨著年齡增長,機體各器官組織功能逐漸弱化,耐受能力降低,對麻醉要求較高。全麻是經靜脈注射麻醉藥物給藥,具有麻醉效果確切、通氣供氧有效、管理方便等優(yōu)點,但在麻醉誘導、拔管時應激反應明顯,無法完全阻斷手術區(qū)域刺激所致的腦垂體分泌和腎上腺髓質增加,兒茶酚胺分泌增加,進而引起心率加快、血壓升高[4~5]。
麻醉藥物能與腦組織內乙酰膽堿發(fā)生反應,造成中樞膽堿系統紊亂,對腦組織記憶、信息傳遞造成直接影響;會造成機體Tau 蛋白出現異常,使磷酸化性能提升,影響神經遞質傳遞,而造成認知功能損傷[6~7]。本研究結果顯示,與T0 時相比,兩組T1、T2、T3 時HR 升高,MAP 降低,試驗組T1、T2、T3 時HR 低于對照組,MAP 高于對照組;術后3 d 試驗組MMSE 評分高于對照組;試驗組不良反應總發(fā)生率低于對照組,提示對老年手術骨折患者行腰硬聯合麻醉效果更佳。腰硬聯合麻醉是硬膜外麻醉和腰麻相互結合,具有對呼吸循環(huán)系統影響小、麻醉用量少、起效快、阻滯效果佳等優(yōu)點,能經硬膜外置管使麻醉時間延長,利于術后使用自控鎮(zhèn)痛泵,減輕術后疼痛程度。腰硬聯合麻醉可在短時間內完全阻斷感覺、運動神經和交感神經,對創(chuàng)傷性刺激向中樞傳導形成抑制,減輕機體應激性損傷,維持血流動力學穩(wěn)定,同時麻醉平面可控性強,能有效改善肺順應性差、肺泡彈性小等因素所致的二氧化碳蓄積、臟器供氧不足等,減少不良反應發(fā)生,利于患者術后恢復。此外,腰硬聯合麻醉可使疼痛刺激向中樞傳導減少,保留自主呼吸,其可對手術區(qū)域神經元興奮形成抑制,阻滯交感神經,抑制血兒茶酚胺等濃度增加,降低手術刺激所致的應激反應,減輕對認知功能的影響[8]。綜上所述,老年骨折患者行手術治療時采用腰硬聯合麻醉利于維持血流動力學穩(wěn)定,對認知功能影響較小,不良反應發(fā)生率較低,安全性更高,值得臨床推廣。

