一例產褥期感染抗生素選用的病例分析
楊桂花

摘要:產褥感染指分娩及產褥期生殖道受病原體侵襲,引起局部或全身感染;在機體免疫力與病原體毒力及數量之間的平衡失調時,會導致感染的發生;產婦體質虛弱、孕期貧血、孕期衛生不良、孕期貧血、胎膜早破、羊膜腔感染、產科手術、產程延長、產前產后出血過多、多次宮頸檢查等,均可能是其誘因[1]。其致病微生物有革蘭陽性菌如金黃色葡萄球菌、表皮葡萄球菌,革蘭陰性菌如大腸埃希菌、克雷伯菌屬、變形桿菌屬等,非典型病原體如支原體、衣原體等,厭氧菌、淋病奈瑟菌等。感染途徑有外源性和內源性,外源性感染由外界病原體進入產道所致,內源性感染由寄生于孕婦生殖道的條件致病菌因感染誘因出現時,轉化為致病微生物導致。產褥期感染常會出現發熱、疼痛、異常惡露,一旦診斷原則上應給予廣譜、足量、有效抗生素,對于膿腫等感染灶積極進行處理如清創。病原體不確定時,應根據臨床表現,經驗性選用抗生素,然后根據細菌培養和藥敏實驗結果,調整抗生素種類和劑量,現結合臨床實例,對一例產褥期感染抗生素選用的病例進行分析。
關鍵詞:產褥期感染;抗生素
【中圖分類號】R714.62 ?【文獻標識碼】A ?【文章編號】1673-9026(2020)07-007-03
1、病例介紹
患者,女,25歲,因“停經6月余,腹痛 1 天,加重 3 小時余”于6月25日入院。患者平素月經規律,LMP:2019-12-29,EDC:2020-06-2,自然受孕,單胎。停經1月余,自測尿 HCG 陽性,隨后行B 超提示宮內早孕。孕早期輕微惡心、嘔吐等早孕反應,自行緩解,孕 4 月余自覺胎動至今。孕期于我院規律產檢,早孕唐篩提示低風險,未行進一步篩查;孕期血壓及甲功均正常;未行OGTT檢查。患者孕16+5周發現宮頸機能不全,于2020-05-08在云南省婦幼保健院行宮頸環扎術。患者1天前無明顯誘因出現腹部疼痛,無陰道流血流液等,來我院就診,值班醫師予硝苯地平片10mg po q6h抑制宮縮,口服藥物后緩解,患者3小時前自覺腹部疼痛加重,無陰道流血流液等,來門診就診,予收住院,孕期無頭暈、眼花、心慌、呼吸困難等不適,無雙下肢水腫。孕期精神、飲食可,二便正常,孕期體重增加 5Kg。
入院查體:T37℃、心率122bpm、呼吸21bpm、血壓93/67mmHg,入院產科情況:胎齡: 25+4周,宮高: 20cm,胎位: 頭位,銜接: 未,胎動:是,宮縮:是。胎兒體重估計:觸診900克,超聲914克@25+4周,入院胎心聽診@20點12分153bpm,節律齊,未行內診。
輔助檢查:2020-06-25 B超示:中孕,單胎,頭位;估計胎兒體重914g;胎兒頸部皮膚未見壓跡,胎盤位于后壁,I 級,臍動脈血流:PI 1.2;RI 0.7;S/D 3.6。
既往體健,否認慢性病及傳染病病史,否認手術史、外傷史,否認輸血史,否認食物藥物過敏史,否認疫水接觸史,預防接種史不詳。末次月經明確每月月經來潮,月經量正常,周期:5-6天/不規律,初潮13歲,末次前月經不詳,初婚年齡24歲,未再婚。既往分娩/流產史:0-0-1-0,2018年12月孕24+周流產一次。
入院診斷:1.G2P0孕25+4周單胎先兆流產;2.宮頸環扎術后;3.妊娠合并宮頸功能不全
2、主要診療及用藥過程
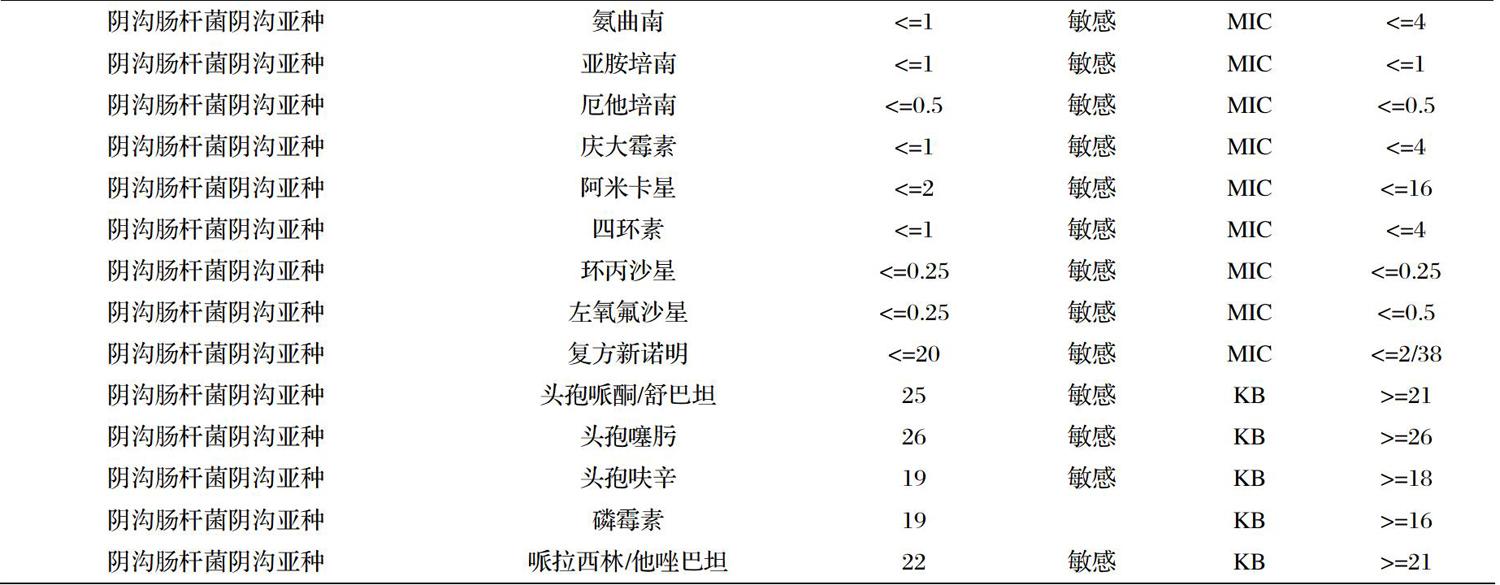
患者入院后第一天(6月25日)即給予地塞米松促胎肺成熟,硫酸鎂抑制宮縮、保護胎兒腦神經等保胎治療,并行B族鏈球菌培養鑒定、分泌物培養鑒定、支原體衣原體全套;實驗室檢查:WBC 23.97×10^9/L↑,NEUT%86.6%↑,LYMPH%6.9%↓。入院第二天(6月26日)實驗室檢查:WBC 23.37×10^9/L↑,NEUT%88.7%↑,LYMPH%5%↓,胎心正常,繼續保胎治療;21:00體溫升高,高達38℃;給予“頭孢哌酮鈉舒巴坦鈉3g ivgtt q12h”。入院第三天(6月27日)Tmax38.8℃予對乙酰氨基酚(泰諾)10ml口服,03:00宮縮35秒/3分,立即送入產房,05:50患者分娩后由產房回病房,患者繼續發熱,囑溫水全身擦拭物理降溫,并繼續使用頭孢哌酮鈉舒巴坦鈉抗感染;今日復查B超,提示胎盤有植入可能,有血流信號。難免流產、指搔宮腔后第一天(6月28日)體溫正常,下腹宮底壓痛明顯,宮頸分泌物:人型支原體檢測陽性(+),解脲支原體檢測陽性(+),且藥敏結果為全耐藥;分泌物培養結果:陰溝腸桿菌陰溝亞種,藥敏結果見表1,請臨床科要學科會診,復查產后B超,并繼續使用頭孢哌酮鈉舒巴坦鈉抗感染;臨床藥師會診后建議:1、結合患者病原學培養及藥敏結果回報,頭孢哌酮舒巴坦針對陰溝腸桿菌可能體內作用不佳,建議停用頭孢哌酮舒巴坦,換用左氧氟沙星0.5g ivgtt qd抗感染治療。難免流產、指搔宮腔后第二天(6月29日)體溫正常,實驗室檢查:WBC 9.68×10^9/L↑,降鈣素原0.84ng/mL↑,CRP 23.40mg/L↑;停用頭孢哌酮鈉舒巴坦鈉,換用“左氧氟沙星0.5g ivgtt qd”,并繼續該抗感染方案至出院(7月3日)。7月3日分泌物培養結果:普通細菌培養陰性,且患者6月28日開始就一直體溫正常,未發熱,現子宮復舊好,惡露少、無異味,且沒有其他不適癥狀,給予出院,出院后予“左氧氟沙星片0.5g po qd×3天”。
3、討論
3.1支原體概述
支原體歸屬于柔膜體綱-支原體目-支原體科,其下分為支原體屬、脲原體屬,與泌尿生殖道感染有關的支原體有解脲支原體(Uu)、人型支原體(Mh)、生殖支原體(Mg),其中解脲支原體多為無癥狀攜帶。對于分泌物培養解脲支原體陽性患者,若無癥狀,多考慮為攜帶者,無需治療;若有癥狀如子宮壓痛等,需給予抗生素治療,經感染治療后癥狀體征消失,但實驗室檢查結果仍為陽性,可考慮已轉為解脲支原體攜帶,可不必繼續進行抗感染治療。但分泌物培養出人型支原體或生殖支原體時必須積極治療。有研究[2-3]提示孕中期陰道解脲支原體的定值與胎兒低出生體重、胎膜早破及早產的發生無顯著相關性,但陰道解脲支原體和人型支原體共同感染可增加早產或胎膜早破等不良妊娠結局。研究表明人型支原體是導致5%-10%產后或流產后婦女發熱的主要病原體,脲原體引起的類似感染較少[4]。女性支原體感染以Uu為主,而Mh主要以混合感染的形式存在[5]。

