陰道超聲引導下胚胎移植對反復種植失敗患者妊娠結局的影響
車 祺, 劉素英, 董 曦
復旦大學附屬中山醫院生殖醫學中心,上海 200032
現代輔助生殖技術為不孕不育患者的治療帶來了革命性的改變,但仍有相當一部分患者歷經多次胚胎移植仍不能妊娠,成為當前生殖領域亟待解決的問題。反復種植失敗(repeated implantation failure, RIF)是指不孕患者經多次體外受精(invitrofertilization, IVF),并移植多個胚胎而未發生胚胎著床或臨床妊娠[1]。目前國內外對于RIF的診斷還沒有統一標準,以Coughlan等[2]提出的“年齡小于40歲,移植周期超過3個(新鮮胚胎移植+凍融胚胎移植),移植胚胎數≥4枚優質卵裂期胚胎或≥2枚囊胚后,仍未獲得妊娠的不孕女性”這一定義采用率最高。本研究采用回顧性分析方法,觀察經陰道超聲引導的凍融胚胎移植對RIF患者妊娠結局的改善情況,以期為改善RIF的妊娠結局提供新的治療方案。
1 資料與方法
1.1 一般資料 選取2017年6月至2019年6月于復旦大學附屬中山醫院生殖醫學中心行IVF/ICSI(invitrofertilization/intracytoplasmic sperm injection)治療的RIF患者共48例。本研究經國家自然科學基金批準(Y2017-023)。
納入標準:符合RIF診斷標準;女方年齡小于40歲;經體外受精-胚胎移植(invitrofertilization and embryo transfer, IVF-ET)3次及以上均未能妊娠者[2]。排除標準:(1)移植前經宮腔鏡檢查,有子宮內膜病變的不孕患者;(2)經免疫學檢查,患有自身免疫疾病的不孕患者;(3)經染色體檢查,存在染色體異常的不孕患者;(4)合并輸卵管積水的不孕患者;(5)合并子宮肌瘤、子宮腺肌癥和子宮內膜異位癥的不孕患者。
1.2 冷凍胚胎移植周期內膜準備 所選病例采用凍融胚胎移植周期方案,激素替代法進行內膜準備:于月經第2~3天開始口服戊酸雌二醇片,依據內膜厚度決定藥量,4~6 mg/d。當內膜厚度>7 mm時予以黃體酮轉化。以口服地屈孕酮(40 mg/d)和陰道用黃體酮(600 mg/d)日為D0,D5行囊胚解凍和囊胚移植。移植后第14天如果確定妊娠,則繼續黃體酮支持妊娠;如未妊娠則停止用藥。
1.3 胚胎復蘇及移植 冷凍囊胚的解凍在移植前4 h進行,移植前對所移植囊胚行激光打孔輔助孵出,胚胎移植統一采用美國Cook公司移植管。囊胚評分采用Gardner評分系統[3],選擇評分在3BC或3CB以上級別的囊胚進行移植。采用日立阿洛卡F37全數字彩色多普勒超聲診斷儀,探頭頻率4.5~7.5 MHz。
IVF具體胚胎移植方法:患者排空膀胱,取膀胱截石位。對照組(24例)采用腹部超聲引導下胚胎移植。實驗組(24例)患者采用陰道超聲引導下胚胎移植方法,首先將移植外管輕輕送至宮頸內口處,然后將陰道超聲探頭送入陰道內,達陰道穹窿部,掃查出子宮長軸正中矢狀面,確定移植管外管的頂端位于宮頸內口處;隨后將攜帶有胚胎的移植內管緩緩送入移植外管,在陰道超聲監測下觀察內管的移植位置,當移植內管頂端位于子宮內膜宮底部內膜最厚處時,即緩慢將胚胎注入宮腔,隨后撤出移植內管和移植外管,陰道超聲再次確定胚胎移植位置位于宮底部(圖1)。
1.4 觀察指標 胚胎移植術后14 d,患者進行血清人絨毛膜促性腺激素(β-HCG)水平檢測,β-HCG>5 mU/mL定義為生化妊娠;胚胎移植后28 d,B超檢查見宮內妊娠囊及原始心管搏動定義為臨床妊娠。臨床妊娠率為臨床妊娠周期數與移植周期數之比;胚胎種植率為超聲可見妊娠囊數與移植胚胎數之比;流產率為流產例數與臨床妊娠周期數之比。

圖1 陰道超聲引導下胚胎移植
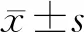
2 結 果
2.1 一般資料 結果(表1)表明:2組患者在年齡、不孕年限、既往移植失敗周期等方面差異均無統計學意義,2組間轉化日子宮內膜厚度及平均移植胚胎數差異無統計學意義。

表1 實驗組與對照組患者一般臨床資料比較
2.2 實驗組與對照組臨床妊娠結局比較 結果(表2)表明:實驗組RIF患者胚胎種植率(29.26%)和臨床妊娠率(37.50%)均顯著高于對照組(21.05%和29.16%),差異均有統計學意義(P<0.05);對照組流產率(14.28%)與實驗組(11.11%)相比,差異無統計學意義。

表2 實驗組與對照組的不同妊娠結局比較 %
3 討 論
RIF阻礙IVF-ET妊娠成功,日益受到生殖醫學界的廣泛關注。但RIF的發生原因尚不完全清楚,亦沒有明確有效的治療措施[4]。影響胚胎種植的因素很多,在植入前的任何一個環節異常都有可能導致胚胎著床失敗。目前常用的具體改良策略包括植入前宮腔鏡檢查、子宮內膜搔刮術、序貫移植法等。對有IVF-ET失敗史的患者行宮腔鏡檢查,對子宮內膜息肉、黏膜下肌瘤、宮腔粘連等病變進行相應處理,可顯著提高再次移植的成功率[5]。另有學者[6]提出,在胚胎移植前行子宮內膜搔刮術可顯著提高RIF患者的胚胎種植率、妊娠成功率和活嬰出生率。Machtinger等[7]報道,對RIF患者采用2次移植的方法,可提高種植率及妊娠率。但關于陰道超聲引導下移植法用于改善RIF患者妊娠結局的研究,國內鮮見報道。
傳統的胚胎移植方法是在經腹超聲引導下進行,這種方法簡便易行。但移植前患者需要充盈膀胱,而且對于肥胖或者腹部脹氣的患者,腹部超聲往往不能很好地觀察到胚胎移植的精確位置。經陰道超聲引導的胚胎移植在國外已有不少文獻報道,但這種方法是否可以改善IVF后的妊娠結局還頗有爭議。Kojima等[8]認為經陰道超聲引導的移植可以顯著改善IVF后的妊娠結局;而Bodri等[9]認為并不會改善,但是可以提高患者的舒適感,因為患者不用充盈膀胱。Karavani等[10]也認為其并不能顯著提高臨床妊娠率,但可以提高移植的可視性,對患者起到很好的心理安撫作用。
本研究的RIF患者再次移植前均進行了宮腔鏡檢查和免疫學檢查,排除了子宮內膜容受性和免疫因素導致的移植失敗,結果表明,經陰道超聲引導的胚胎移植確實可以改善RIF患者的妊娠結局。這與Anderson等[11]的結論一致。因為經陰道超聲引導的胚胎移植,可對移植的胚胎進行精確定位,避免單純腹部超聲引導下移植位置可視度不夠的弊端。另外,有研究[12]表明,胚胎移植時移植管進入宮腔的時間越長,或碰觸宮腔壁均可降低胚胎著床率。本研究發現,經陰道超聲引導下可清楚看到移植管的移動位置,縮短了移植時間,提示經陰道超聲引導也是提高臨床妊娠率的因素之一。
另外,本研究均采用冷凍周期的囊胚移植,因為與新鮮周期胚胎移植相比,胚胎凍融后移植的新生兒活產率較高[13]。Walsh等[14]通過一項為期5年的研究證實,囊胚移植對RIF患者有益,且囊胚培養可降低宮外孕風險并淘汰發育潛能差的胚胎。
綜上所述,經陰道超聲引導的胚胎移植可改善RIF患者的臨床妊娠結局,提高臨床妊娠率和胚胎種植率。但本研究樣本量較小,可能造成偏倚。因此,未來需要大規模隨機對照試驗來更全面地觀察經陰道超聲引導的方法對RIF患者的治療作用。

