度拉糖肽對2型糖尿病合并骨質疏松患者糖代謝、骨代謝的影響
姚 虎, 鄒俊杰
1. 上海市浦東新區曹路社區衛生服務中心全科醫學,上海 201209 2. 海軍軍醫大學長征醫院內分泌科,上海 200003
2型糖尿病是臨床上常見的一種代謝性疾病,隨著人們生活方式的改變,近年來發病率不斷提高。骨質疏松是2型糖尿病的一種常見并發癥。糖尿病合并骨質疏松的患者骨折的發生風險明顯增加,這嚴重影響患者的生活質量[1-3]。臨床上常規的降糖藥物治療可能影響骨代謝[4-5]。近年有研究發現胰高血糖樣肽1(GLP-1)受體激動劑除了可以有效控制血糖,還可通過多種途徑影響骨的代謝,可能有助于減緩糖尿病引起的骨質疏松[6]。度拉糖肽是一種新型的GLP-1受體激動劑,可以通過促進胰島素的分泌以及降低肝糖原異生來達到降低血糖的目的[7]。目前鮮見探究其對骨質疏松治療效果的相關研究,因此本研究納入2型糖尿病合并骨質疏松患者,以探究度拉糖肽的治療作用,具體結果如下。
1 資料與方法
1.1 一般資料 收集2019年5月至2020年2月上海曹路社區衛生服務中心收治的2型糖尿病合并骨質疏松患者80例,根據醫囑結合患者自身經濟條件而選用相應的治療方式。根據治療方式分為觀察組(n=36)和對照組(n=44),兩組患者的年齡、病程等一般資料具有可比性(P>0.05),見表1。納入標準:(1)按照2017年版的《中國2型糖尿病防治指南》診斷2型糖尿病[8];(2)按照WHO推薦的骨質疏松的診斷標準(骨密度T值≤-2.5)[9]診斷骨質疏松。排除標準:(1)1型糖尿病;(2)有嚴重臟器衰竭;(3)合并糖尿病的急慢性并發癥;(4)合并惡性腫瘤;(5)服用對骨代謝有影響的藥物,如激素。本研究經過倫理委員會的審核,且所有參與本研究的患者已簽署知情同意書。

表1 兩組患者的基線資料比較
1.2 治療方法 兩組糖尿病患者均給予糖尿病健康教育,并對患者進行飲食和運動指導。在此基礎上,每周口服1片阿侖膦酸鈉[萬特制藥(海南)有限公司,國藥準字:J20130085;規格:每片70 mg]、肌內注射7.5~15 mg維生素D3注射液(江蘇吳中醫藥集團有限公司蘇州制藥廠,國藥準字:H32021405;規格:1 mL/75 mg);早晚餐前30 min皮下注射門冬胰島素注射液0.3~0.5 U·kg-1·d-1(諾和銳30,國藥準字:S20133006)。由患者自行監測三餐前、三餐后2 h及睡前血糖情況。根據患者血糖變化、在醫師指導下調整胰島素的劑量。觀察組在對照組的基礎上每天皮下注射0.75 mg度拉糖肽(度易達,國藥準字:S20190022)。兩組患者的治療周期均為12周。
1.3 觀察指標及評估方法 (1)糖代謝指標:采用血糖儀檢測空腹血糖(FPG)、餐后2 h血糖(2hPG);治療前后均采集5 mL空腹靜脈血,用全自動血糖血紅蛋白分析儀測定糖化血紅蛋白(HbA1c)。(2)骨質疏松相關因子:用雙能X線骨密度儀(DXA)測量骨密度,用電化學發光法檢測β膠原降解產物(β-CTX)、骨鈣素(OC)、1型膠原氨基端延長肽(P1NP)。(3)骨代謝指標:用全自動生化分析儀測定堿性磷酸酶(ALP),采用酶聯免疫吸附法檢測血清骨特異性堿性磷酸酶(BAP)、護骨素(OPG)水平;矯正血糖水平后,比較兩組患者骨代謝指標的差異。(4)不良反應:比較兩組患者低血糖、腹瀉、惡心和嘔吐等情況的發生率。
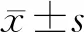
2 結 果
2.1 兩組患者糖代謝指標比較 治療前兩組患者的FPG、2hPG、HbA1c無統計學差異;治療后兩組患者的糖代謝各指標均得到了改善,且觀察組各指標均低于對照組(P<0.05,表2)。
2.2 兩組患者骨質疏松相關因子比較 治療前兩組患者的骨質疏松相關因子無統計學差異;治療后兩組患者的骨質疏松相關因子均得到了改善(P<0.05)。觀察組的骨密度(BMD)、OC水平高于對照組,β-CTX、P1NP均低于對照組(P<0.05,表3)。
2.3 兩組患者骨代謝指標比較 治療前兩組患者的骨代謝指標無統計學差異;治療后兩組患者的骨代謝指標均得到了改善。觀察組的ALP、BAP、OPG水平高于對照組(P<0.05,表4)。

表2 兩組患者的糖代謝指標及BMI比較

表3 兩組患者骨質疏松相關因子比較

表4 兩組骨代謝指標的比較
2.4 兩組患者不良反應發生率比較 對照組有1例患者出現低血糖,1例患者出現腹瀉,不良反應發生率為5.56%;觀察組有1例患者出現低血糖,1例患者出現腹瀉,1例患者出現惡心,不良反應發生率為6.82%。兩組患者的不良反應發生率無統計學差異(χ2=0.864,P=0.273)。
3 討 論
2型糖尿病患者常見的骨骼系統并發癥為骨質疏松。胰島素分泌不足或敏感性降低是糖尿病患者發生骨質疏松的主要原因[10-12]。胰島素可刺激成骨細胞表面的受體,促進成骨細胞內氨基酸的蓄積,進而促進骨膠原合成、增加骨基質,促進骨的形成[13-15]。此外,有動物實驗發現高血糖狀態可以導致成骨細胞中活性氧(ROS)的表達增加,導致ALP的活性降低,導致骨生成減少,并且影響骨的礦化[16-18]。
GLP-1受體激動劑可以通過多種途徑影響骨代謝。首先其降糖作用可以避免高糖引起的滲透性利尿而導致鈣、鎂的丟失,可以減緩對甲狀旁腺的刺激作用,進而降低破骨細胞的活性[19-20]。此外,GLP-1還可以通過核因子κB受體配體活化因子(RANKL)途徑影響骨質代謝。有動物實驗發現GLP-1受體激動劑可以上調OPG的表達,而OPG可與RANK競爭結合RANKL,從而阻止破骨細胞的產生和成熟[21-23]。此外有動物實驗發現在大鼠應用GLP-1受體激動劑后,可以提高其骨密度、骨礦化率、骨形成率,還可以上調ALP、OC的表達,具有顯著的預防骨質疏松的作用[24]。因此本研究擬探討度拉糖肽聯合胰島素治療2型糖尿病合并骨質疏松患者的糖代謝、骨代謝的療效。
度拉糖肽是一種GLP-1類似物,可促進胰島素的分泌并抑制胰高血糖素的分泌,抑制肝糖的輸出,并可加強外周細胞對葡萄糖的利用,改善胰島素抵抗,同時能降低食欲、抑制胃排空,有助于患者減重。張志梅等[25]研究發現,GLP-1類似物利拉魯肽可以改善糖尿病患者的糖代謝和骨代謝情況。Gerstein等[26]研究發現,度拉糖肽可以改善2型糖尿病患者的腎臟結局。但目前關于其在骨質疏松患者中的作用有待于進一步證實。本研究結果顯示治療后兩組患者的糖代謝各指標均得到了改善,且觀察組的FPG、2hPG、HbA1c均低于對照組(P<0.05),表明度拉糖肽聯合胰島素可以顯著改善患者的糖代謝。
β-CTX是骨重建過程中膠原降解后釋放入血的片段,β-CTX含量的增加反映了骨吸收的增加[27]。P1NP可以作為骨形成的標志。一般在骨質疏松患者中血清P1NP顯著增加[28]。ALP、BAP可以反映成骨細胞的活性,OPG可以抑制破骨細胞的活性以及骨的吸收。本研究結果顯示治療后兩組患者的骨質疏松相關因子及骨代謝指標均得到了改善;觀察組的BMD、OC水平高于對照組,β-CTX、P1NP均低于對照組(P<0.05)。觀察組的ALP、BAP、OPG水平高于對照組(P<0.05),表明度拉糖肽可以增加患者的骨密度,抑制破骨細胞的活性,促進成骨細胞的代謝,進而有利于骨的形成。
綜上所述,度拉糖肽聯合胰島素治療可有效控制2型糖尿病骨質疏松患者的血糖,并改善患者的骨代謝情況,增加患者的骨密度,可在臨床上進一步推廣。

