張氏加味補中益氣湯治療氣虛型便秘臨床觀察*
鄧永文 張全輝 張小萍
便秘是一種常見的消化系統(tǒng)疾病,患者數(shù)量眾多,其中較為多發(fā)的是氣虛型便秘,氣對機體功能起到推動和溫潤的作用,如果氣虛,機體運化失常,無力推動大腸,精血津液化生不足,難以完全將腸壁潤滑,使大便軟化,最終導(dǎo)致患者在排出大便時困難[1,2]。在治療方面,目前西醫(yī)大多通過瀉藥治療,若服用時間過久極易引起藥物依賴性,只是治標并不能從根本治療。因此,探尋一種能夠有效調(diào)理胃腸道功能,不良作用少,可以標本兼治的方法極為重要。首屆全國名中醫(yī),江西中醫(yī)藥大學(xué)教授,博士生導(dǎo)師,第四、第五、六批全國老中醫(yī)藥專家學(xué)術(shù)經(jīng)驗繼承工作指導(dǎo)老師張小萍教授,博采眾長,有多年中醫(yī)教學(xué)、臨床和科研經(jīng)驗,主張從“脾胃氣化學(xué)說”入手治療便秘。張氏加味補中益氣湯是張小萍教授的經(jīng)驗方,具有補中益氣,升陽舉陷,顧護肝、肺、腎,潤腸通便的功效。本研究對氣虛型便秘患者使用張氏加味補中益氣湯進行治療,取得良好的臨床療效,現(xiàn)具體報道如下。
1 資料與方法
1.1 一般資料選取我院收治符合標準的2017年10月—2019年10月的氣虛型便秘患者86例,采用隨機數(shù)字表法將患者均分為對照組和治療組。對照組43例中,男19例,女24例;年齡24~62歲,平均年齡(38.51±9.355)歲;平均病程(6.71±2.169)年。治療組43例中,男17例,女26例;年齡25~63歲,平均年齡(40.81±9.617)歲;平均病程(6.38±3.125)年。2組患者性別、年齡及病程等臨床資料比較無顯著性差異(P>0.05)。本研究已經(jīng)我院倫理委員會批準。
1.2 診斷標準西醫(yī)診斷標準可參考世界公認的羅馬III診斷標準。中醫(yī)診斷標準參考《中國慢性便秘診治指南》,氣虛證便秘多表現(xiàn)為排便時間和頻率較長、大便干結(jié)、排便費力、自汗、舌淡、脈虛等癥狀。
1.3 納入與排除標準納入標準:①符合上述診斷標準;②年齡在20歲以上;③參與本研究患者均知情同意。排除標準:①對本研究用藥過敏的患者;②妊娠期或哺乳期婦女;③有嚴重原發(fā)性疾病,或精神疾病患者。
1.4 治療方法對照組患者給予枸櫞酸莫沙必利片(生產(chǎn)廠家:江蘇豪森藥業(yè)集團有限公司;國藥準字H19990315;規(guī)格:5 mg×24片)治療,飯前口服,1片/次,3次/d。治療組患者給予張氏加味補中益氣湯治療。方藥組成:黃芪30 g,炒谷芽、炒麥芽各20 g,黨參、合歡皮、玄參、火麻仁、枳殼各15 g,白術(shù)、陳皮、杏仁、肉蓯蓉各10 g,當歸、炙甘草、桃仁各6 g,升麻3 g。用水煎服,7劑,每天1劑。
1.5 觀察指標①臨床療效判定標準[3]:治愈:排便基本恢復(fù)正常,排便時無其他不適癥狀;顯效:便秘癥狀改善明顯,便質(zhì)基本接近正常,排便間隔<72 h,其他癥狀也基本消失;有效:排便間隔與之前相比縮短,便質(zhì)有所改善,其他癥狀也有好轉(zhuǎn);無效:便秘和其他癥狀無明顯變化。②便秘癥狀積分評價標準:0分:無排便困難、墜脹不盡、腹脹,排便時間每次在10 min之內(nèi),排便頻率為1~2 d一次;1分:偶爾(0~25%)排便困難、墜脹不盡、腹脹,排便時間每次10~15 min,排便頻率為3 d一次;2分:有時(25%~50%)排便困難、墜脹不盡、腹脹,排便時間每次15~25 min,排便頻率為4~5 d一次;3分:經(jīng)常(50%以上)排便困難、墜脹不盡、腹脹,排便時間每次超過25 min,排便頻率為間隔超過5 d一次。積分越低表明便秘癥狀改善越好。③便秘患者生活質(zhì)量量表(PAC-QOL):量表共有12個問題,對患者或其家屬進行詢問,記錄總分值,得分越低表明生存質(zhì)量越好,反之則越差。

2 結(jié)果
2.1 2組患者臨床療效比較治療組總有效率為90.70%,與對照組的72.09%相比,明顯較高(P<0.05)。見表1。

表1 2組患者臨床療效比較 (例,%)
2.2 2組患者治療后各癥狀積分比較治療后,治療組的排便困難、排便時間、墜脹不盡的癥狀積分明顯低于對照組(P<0.05);2組治療后排便頻率和腹脹的積分比較,無統(tǒng)計學(xué)差異(P>0.05)。見表2。
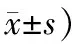
表2 2組患者治療后各癥狀積分比較 (例,
2.3 2組患者治療前后PAC-QOL總積分比較治療前2組患者的PAC-QOL總積分比較,差異無統(tǒng)計學(xué)意義(P>0.05);治療后2組患者的PAC-QOL總積分均明顯改善,治療組的PAC-QOL總積分明顯低于對照組(P<0.05)。見表3。
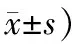
表3 2組患者治療前后PAC-QOL總積分比較 (例,
3 討論
《素問·靈蘭秘典論》曰:“脾胃者,倉廩之官,五味出焉。大腸者,傳道之官,變化出焉。小腸者,受盛之官,化物出焉”。排便的主要器官是脾胃、大腸、魄門,腸道能否傳導(dǎo)正常、魄門能否啟閉正常,關(guān)鍵在于脾胃和肺的功能是否正常運轉(zhuǎn)。脾為后天之本,是生化氣血的根源,居于中焦,是機體氣的浮沉升降運動的主宰者;一身之氣由肺主,氣降則為順,脾胃虛弱難以固本培元,清陽不升則肺氣缺失滋養(yǎng),脾氣長期虧虛,極易引起肺氣虛弱,而肺與大腸內(nèi)外相互配合,共為一體,肺氣功能受損就會對大腸的傳導(dǎo)功能造成影響。因此,不難發(fā)現(xiàn)脾氣虛是氣虛型便秘的主要原因[4]。在張氏加味補中益氣湯的組成中,黃芪有益氣的功效,炙甘草、黨參、白術(shù)可輔助其補脾益肺,促進腸道傳化;其中白術(shù)能夠升清降濁,不會引起真陰耗傷,利于通便。杏仁可使肺氣宣降,桃仁又具有活血化瘀的功效,兩者相互配伍有利于氣血通暢,大便自通;柴胡、升麻可以使肺胃清氣升提;當歸具有補血的作用,與桃仁配伍可活血潤腸;谷麥芽、枳殼、陳皮有利于胃腸傳化功能的改善,補而不滯,與合歡皮配伍,可以開郁和血,有助于脾升胃降;玄參可潤腸去燥,促進二便通暢;肉蓯蓉益陰通陽,性溫潤,可通腑,而且不傷津液[5]。
本研究對氣虛型便秘患者使用張氏加味補中益氣湯進行治療,結(jié)果表明,相對于常規(guī)的西藥治療,其臨床療效更好,使患者的便秘癥狀得到良好的改善,同時提高患者的生活質(zhì)量。張氏加味補中益氣湯通過各種藥物的相互配伍,具有益氣養(yǎng)血的功效,使脾胃運化增強,促進胃腸道蠕動,有利于腸道水液鋪陳完全,使腸道得潤,溫陽潤燥,排泄有常,可有效改善患者排便困難,排便時間過長,墜脹不盡等便秘癥狀。氣虛型便秘在臨床上經(jīng)常會有氣短、神疲、自汗、乏力等癥狀,嚴重影響了患者的生活質(zhì)量。張氏加味補中益氣湯可使患者精血充盈,促進脾肺之氣運化,濡潤大腸,緩解便秘之苦,提高生活質(zhì)量。
綜上所述,張氏加味補中益氣湯治療氣虛型便秘患者,可有效緩解排便困難,縮短排便時間,減輕墜脹不盡、腹脹等癥狀,提高臨床治療有效率,提升患者生活質(zhì)量。

