不規范使用核苷(酸)類似物抗病毒治療的慢性乙肝患者的HBV耐藥基因突變情況
張秀英
江蘇省常州市第三人民醫院檢驗科,江蘇常州213001
慢性乙肝肝炎在我國發病率較高,與我國的飲食和生活習慣存在一定聯系,患者感染乙肝病毒后,出現慢性肝病、肝硬化以及肝細胞癌,對生命健康造成非常嚴重的威脅。干擾素是目前治療慢性乙肝中效果較好的藥物,療效方面得到肯定,不良反應較小,在臨床中應用率較高。但是乙肝病毒屬于一種高變異性的病毒,HBV在體內主要以準種的形式存在和分布,并且隨著人體類核苷酸類藥物的長期使用,耐藥性進一步增加,因此在進行治療的過程中如何有效避免具有耐藥性的準株繁殖成為目前治療慢性乙肝需要關注的問題,科學地進行耐藥性的干預,可以減少不規范藥物使用造成的治療失敗等情況,全面提升疾病的治療質量,對疾病進行更加科學規范的治療[1]。該文對2016年1月—2018年12月期間60例慢性乙肝患者不規范使用核苷(酸)類似物抗病毒治療的HBV耐藥基因突變情況進行分析,現報道如下。
1 資料與方法
1.1 一般資料
60例慢性乙肝患者均在該院接受治療,納入指標:①符合國家肝病學以及感染病對慢性乙肝的診斷標準,具有不規范使用核苷酸類治療藥物的歷史,在藥物使用之后存在各項不良反應,治療的依從性較差,不愿接受長期服藥治療,但是尚未達到指標規定的治療效果;②未咨詢醫生情況下,自行更換治療藥物或方案;③接受抗病毒治療后無法遵醫要求回院接受檢查,對于疾病的各項情況了解不清晰;④自行延長藥物服用間隔時間,經常漏用藥物,藥物使用不規范。排除指標:①實施規律性的服藥,并進行定期的隨訪工作,待各項指標恢復至正常水平之后停藥;②完全依從并遵醫囑接受治療,按時復院檢查,發現無應答或病毒性突破;③治療無不規范情況,并且檢查中未發生病毒反彈、疾病復發的情況[2]。患者中,男性44例,女性16例;年齡處于21~67歲之間,平均年齡為(44.85±32.46)歲。該實驗實施之前已經得到醫院倫理委員會的論證,患者也了解實驗各項內容,并簽署了同意書。
1.2 方法
實驗前詳細查看護士做的護理記錄表,了解患者情況、用藥病史和現狀,查看患者肝功能生化檢驗指標,并獲取患者完整的臨床就診記錄,采集預后轉歸之后的詳細信息。
實驗采用抽取靜脈血的方式獲取樣本資料,血液樣本采集前8 h禁食禁飲,于清晨時間段采集靜脈血5 mL,離心后提取血清,將其放置于-20℃環境中進行存儲,并使用PCR反向點雜交法對乙肝病毒的耐藥變異和基因類型進行測試,與患者臨床資料中藥物使用歷史、藥物使用方法等基本資料進行對比分析,確定患者病毒P區基因序列突變率以及突變的形式[3]。
檢測中首先對HBV DNA進行提取,在1.5 mL離心管中加入200μL HBV DNA提取液1 200μL待檢血清,混合后震蕩使其均勻,之后使用13 000 rpm進行離心,時間為5 min,將上清液廢棄,加入50μL HBV DNA提取液2,充分震蕩混合,于水沸騰點紅甌下脫干,10 min后將三氯甲烷5μL加入其中,于離心率為12 000 rpm轉下離心5 min,將配置好的PCR反應體系加入1.50μL DNA,使總反應體積增加至25μL[4];進行PCR反應,結合實際溫度不同選擇適宜的反應時間,如在50℃環境下變性,時間控制在2 min,在95℃環境下進行預變性,時間則為10 min,如在94℃環境下變性時間可控制在60 s,需在實驗中對指標進行更加科學的控制;經過95℃變性之后,實施雜交,將樣本與25μL反應物進行混合,放置于雜交試劑盒A液中,在47℃環境下雜交1.5 h,后進行洗膜與顯色,在預熱47℃預熱B液進行洗滌,時間為20 min,并進行避光顯色,時間30 min[5]。
1.3 觀察指標
①分析突變形式以及突變率。突變形式包括M2041、M204V、N236T+M204V、L180M+M204V。②分析不同基因型突變率,基因型包括B型、C型、BC混合型以及非BC混合型。
1.4 統計方法
采用SPSS 22.0統計學軟件對數據進行分析,計數資料采用[n(%)]表示,進行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 分析突變形式以及突變率
突變率分析,總發生率為70.00%,比例較高,而不同突變形式分析,發現主要突變形式為M2041、M204V、N236T+M204V、L180M+M204V,發生率分別為16.67%、18.33%、21.67%、13.33%,見表1。
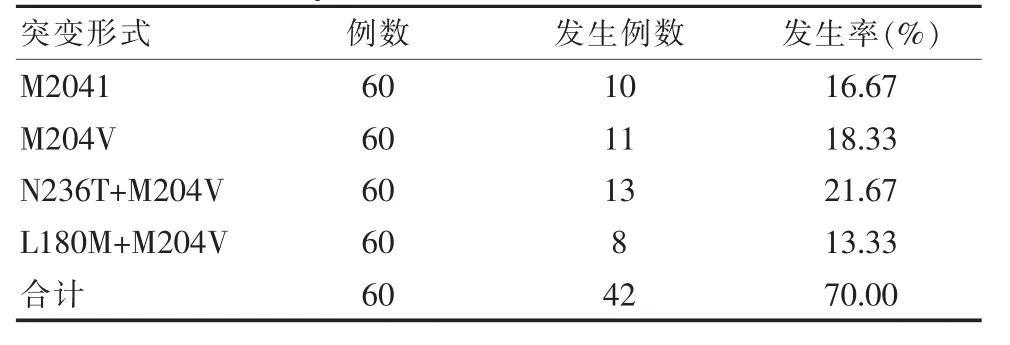
表1 分析突變形式以及突變率Table 1 Analysis of mutation form and mutation rate
2.2 分析不同基因型突變率
分析不同基因型突變率,發現B型占據比例最高,為59.52%,其次為C型,19.05%,BC混合型發生率最低,僅為7.14%,見表2。
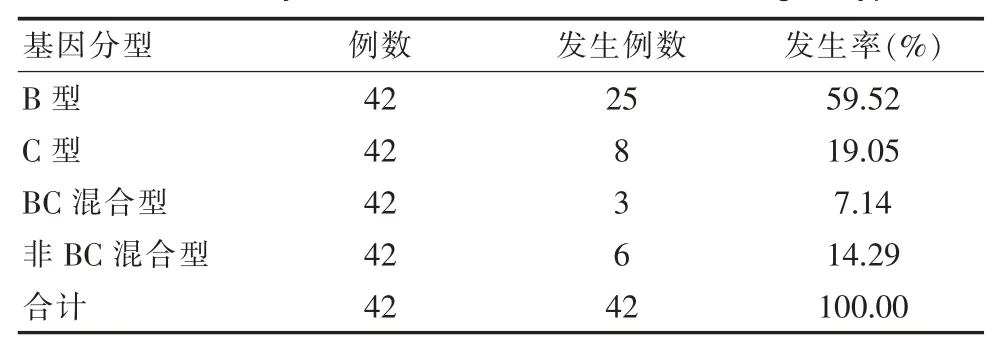
表2 分析不同基因型突變率Table 2 Analysis of mutation rates of different genotypes
3 討論
慢性乙肝病毒的準種突變序列分布較為穩定,但是其在突變譜中的自我復制功能最強,可以將抗藥性突變序列轉化為優勢序列進行再次復制,因此乙肝病毒屬于一種具有高變異性的病毒,在持續的感染中可以變異,并使人體出現免疫應答,造成藥物的使用質量受到影響,同時也會影響疫苗的使用效果。慢性乙肝患者在長時間使用一種藥物之后,體內的乙肝病毒準種可發生突變,并將植株進行大量的繁殖,造成植株的耐藥性增加[6],治療難度增大,病情出現反復。因此在使用核苷(酸)類似物抗病毒治療初期,應選擇高耐藥基因屏障類的藥物,可以提升疾病的治療質量。而對于乙肝出現復發的患者,則需要對其發作階段的病毒準種結構進行分析,確定停藥復發的病毒株與藥物治療一致,選擇更加適宜治療的藥物,提升藥物的使用質量[7]。特別對于一些藥物使用不規范的患者,自行停藥造成耐藥性增加,嚴重影響疾病恢復進程。
上文中對突變率分析,發現總發生率為70.00%,比例較高,而不同突變形式分析,發現主要突變形式為M2041、M204V、N236T+M204V、L180M+M204V,發生率分別為16.67%、18.33%、21.67%、13.33%,分析不同基因型突變率,發現B型占據比例最高,為59.52%,其次為C型,19.05%,BC混合型發生率最低,僅為7.14%。根據學者研究,選取98例中共檢測到62例(63.27%)發生耐藥相關基因突變,存在23種變異形式,最常見模式為M204I、M204V、N236T+M204V、L180M+M204V;17例為多重耐藥突變;主要變異位點為M204V、M204I、L180M、N236T。耐藥藥物的使用與產生的耐藥位點基本一致,單用拉米夫定的突變率為70.97%,較單用阿德福韋酯及恩替卡韋高。C基因型組中多基因突變比例75.00%較B基因型組的34.29%高。停藥組的突變率為72.97%,明顯高于非停藥組33.33%,與該文研究結果存在一致性。分析原因:HBV的基因類型存在顯著的地域性差異,我國北方主要以C型為主,而南方則主要以B型為主,因此在基因分型方面,存在不同的特征性差異,研究發現[8]HBV基因分型與P區耐藥突變模式存在關系,認為C基因型耐藥檢出率高于B基因,因此可以初步分析HBV基因分型與耐藥性、乙肝進程存在聯系;在進行耐藥性研究發現,因為各種原因治療依從性較差的患者較多,不規范使用抗病毒藥物的情況較為常見,如未能按照治療規范的需要停藥,可能導致疾病的復發,甚至出現肝衰竭,核苷(酸)類似物在使用過程中可以對HBV DNA多聚酶進行抑制,但是僅能抑制乙肝病毒的復制,對于無法對cccDNA進行作用,因此藥物治療過程中不能將乙肝病毒進行清除,但是cccDNA的壽命幾乎可以與肝細胞達到一致,一旦其在干細胞核內形成[9],穩定性較強,無法完全進行清除,僅能依靠抗病毒藥物對其復制進行抑制將其耗竭,因此規范化的藥物使用較為關鍵,可以在一定時間內將肝細胞內的cccDNA耗竭,保持治療質量,如果在未得到e抗原血清學轉化標準時而停止使用藥物,病毒則會馬上因為失去藥物的抑制而重新進行復制,導致疾病突然加重,甚至出現肝衰竭,可見不規范使用核苷(酸)類似物后果較為嚴重[10];對突變形式以及突變率進行分析,發現LAM具有高耐藥基因屏障,其突變主要在逆轉錄酶基因C區中發生,堿基子在發生轉換時產生M2041,如繼續維持LAM治療,則出現耐藥性增強突變至L180M,同時出現多種組合耐藥性,例如L180M+M204V等[11]。ETV則是一種鳥嘌呤核苷類似物,其耐藥點位在L180M+M204V基礎上出現A區rtI169T等突變,但是發生率較低,對于初次治療患者幾乎不發生耐藥。因此突變類型進行分析需要結合HBV基因型、全基因序列以及患者的各項臨床表現進行綜合分析,確定增加準確的耐藥變異點位,提升疾病治療質量[12-13]。
綜上所述,慢性乙肝患者在進行疾病治療的過程中因為不規范使用核苷(酸)類似物引發耐藥性,因此在疾病治療早期可進行HBV耐藥基因突變測試,更加全面了解患者自身特征,規范使用核苷(酸)類似物抗病毒治療,提升疾病治療質量。

