61例重型顱腦損傷患者預后因素及呼吸機相關性肺炎病原學特征
李哲 韓明鋒 單南冰 黃繼崢
急性顱腦外傷是臨床常見的外科疾病,占所有外傷的15.0%~20.0%,發生率居于第二位。該類患者具有病情危重、進展快,需進行手術治療、氣管插管和機械通氣等操作,是發病率和病死率都很高的疾病,也是是院內感染的高發人群[1]。有專家指出,重型顱腦損傷患者獲得性肺炎、相關性肺炎等感染的防治備受關注。如果發生嚴重感染,那么治療是無法進行的[2]。呼吸機相關性肺炎(ventilator-associated pneumonia,VAP)是機械通氣嚴重的并發癥之一。VAP不但導致患者脫機困難,住院時間延長,其病死率高達16%~94%,是患者死亡的重要原因之一[3]。有研究顯示,年齡、入院時GCS評分、血糖水平、CT表現和瞳孔反應性等是重型顱腦損傷患者生存預測的有效指標,且經多因素分析得出影響重型顱腦損傷患者預后的臨床因素更具有科學性、可靠性[4-5]。但VAP對重型顱腦損傷患者的預后多因素研究相對較少。該研究收集我院ICU收治的61例重癥顱腦損傷患者臨床資料,Cox回歸分析重型顱腦損失患者的預后因素,明確VAP對重型顱腦損傷患者的預后影響,并分析VAP病原菌特點,旨在為重型顱腦損傷患者的治療和抗菌藥物應用提供參考依據。
資料與方法
一、一般資料
經我院醫學倫理委員會批準,收集我院外科重癥監護室2018年1月1日~2019年7月31日收治的61例重型顱腦損傷患者的臨床資料,其中男性50例,占82.0%,女性例11,占18.0%。平均年齡(55.7±17.5)歲;顱腦損傷主要原因為車禍傷、高空墜落等;
二、研究內容
研究內容 研究患者均于損傷后24 h內收治入院。所有患者影像學資料明確,確診為顱腦損傷;收集研究對象年齡、性別等基線資料,同時收集患者入院時格拉斯哥昏迷量表((Glasgow Coma Scale,GCS)評分、血糖水平、血壓情況、是否吸煙,以及治療過程中有機械通氣、手術、發生呼吸機相關性肺炎等,觀察患者在ICU治療時間和治療效果。
三、研究方法
1 對所有顱腦損傷患者均于入院時按照GCS評分方法,由2名指定醫師評估,并取得一致意見。若意見不統一時,由科主任最終評定。吸煙史、高血壓、糖尿病等流行病學史,則通過詢問患者家屬獲得。根據規范化顱腦創傷救治指南進行治療[6],對所有患者進行臨床癥狀、體征和治療情況由專人進行記錄。最后由作者對數據進行核實、整理。
2 細菌培養及藥敏 細菌的鑒定采用VITEK-2 Compact全自動微生物系統,藥敏試驗采用MIC法,剔除同一患者反復分離到的相同細菌。
四、統計方法
采用SPSS25.0對數據進行處理。計量資料采用n(%)表示。預后生存因素分析采用Cox比例風險回歸模型,采用逐步后退法(向后LR)。生存時間為患者在ICU救治天數,陽性事件為在ICU內救治因顱腦損傷及其并發癥原因導致死亡,生存患者和非重型顱腦損傷原因導致死亡的患者按刪失處理。P<0.05差異有統計學意義(見表1)。
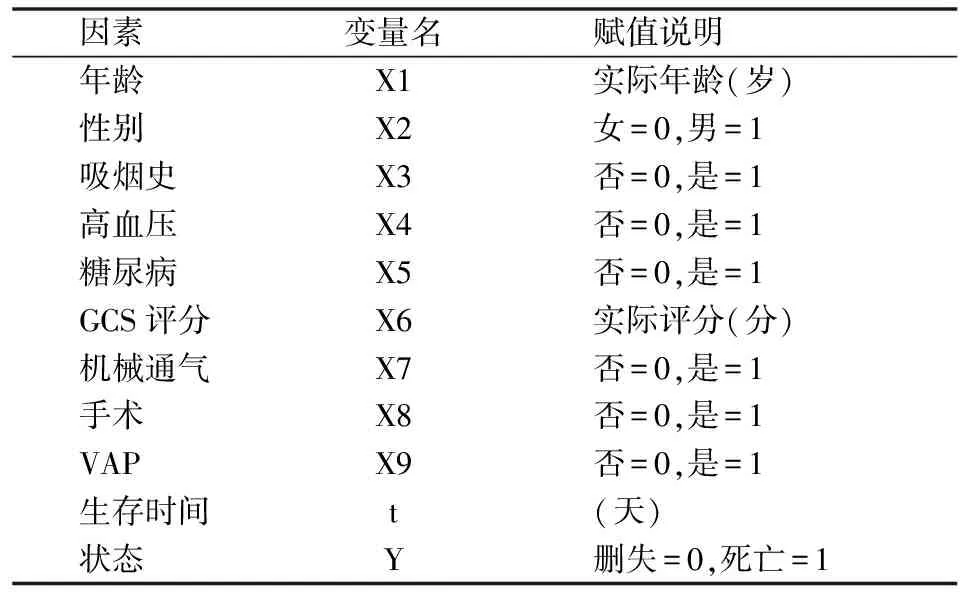
表1 重型顱腦損傷患者預后影響因素與賦值
結 果
一、Cox比例風險回歸模型分析
統計結果發現,年齡(OR=1.037,95%CI1.006~1.069)、GCS評分(OR=0.848,95%CI0.732~0.982)和VAP(OR=1.591,95%CI1.237~1.843)。因此,年齡越大,重型顱腦損傷患者預后越差;GCS評分越高,重型顱腦損傷患者預后越好;發生VAP是重型顱腦損傷患者預后的危險因素(見表2)。
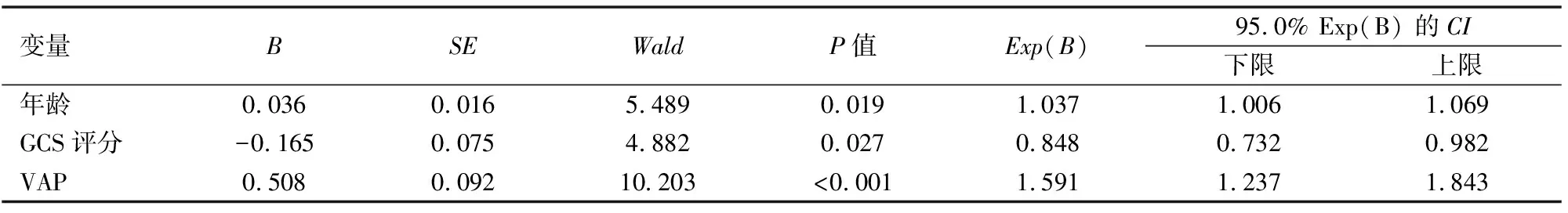
表2 影響重癥顱腦損傷患者預后因素
二、VAP病原菌分布特征
61例重型顱腦患者,40例發生VAP,發生率為65.6%;共分離致病菌83株,革蘭氏陰性菌79株,占95.2%;革蘭氏陽性菌4株,占4.8%。革蘭氏陰性菌中,鮑曼不動桿菌、肺炎克雷伯菌和銅綠假單胞菌分列前三位,分別為18株、18株和15株,構成比為21.7%和18.1%。耐藥菌分離情況,泛耐藥鮑曼不動桿菌分離率100.0%(18/18);耐碳青霉烯類肺炎克雷伯菌為27.8%,產ESBLs肺炎克雷伯菌分離率也為27.8%;耐碳青霉烯類銅綠假單胞菌分離率為53.3%(見表3)。
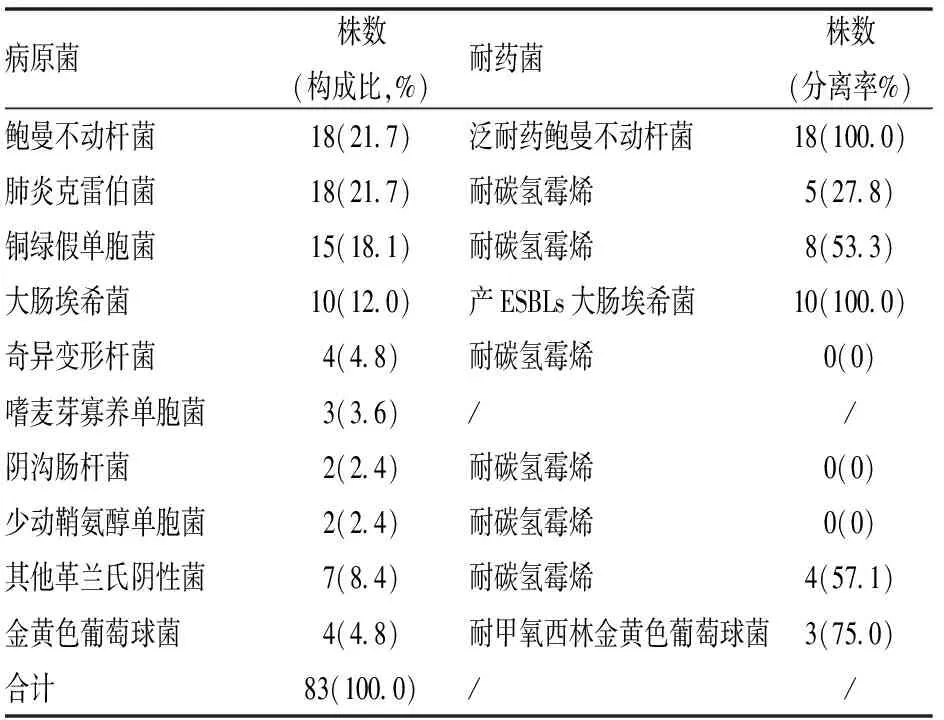
表3 VAP病原菌分布及耐藥菌分離率(%)
討 論
重型顱腦損傷患者預后的因素很多,尋找合適預后指標,對及時評估病情、采取相應的治療手段,降低重型顱腦損傷病死率和改善患者預后意義重大。關于影響重型顱腦損傷患者預后的因素,很多學者進行了相關研究[7-9];然而,此類研究大多以單因素分析為基礎,缺乏對單因素與單因素之間的相互影響的研究。Cox比例風險模型不但可以納入多因素分析,還可以從發生時間的長短進行統計分析,并且可以處理刪失數據,是預后多因素分析的理想模型[10]。
該研究得出,年齡、GCS評分和VAP是重型顱腦損傷患者預后的影響因素。一、因隨著年齡的增長,器官的功能和再生能力均有不同程度的下降,當重型顱腦損傷救治過程時,易導致患者并發癥發生,從而增加病死率。≥60歲患者中病死率為43.3%,高于<60歲組29.0%的病死率,與其他研究者結果一致[10-11]。二、GCS評分是國際公認的評判腦外傷病情嚴重程度的依據,具有較高的預后評估準確性和特異性,適用于顱腦損傷患者院前快速評估[12]。GCS評分與住院死亡和遠期預后不良呈負相關關系,這與其他學者研究結果相同[13-15]。Raj R 等學者認為用年齡、GCS評分是最簡單、最有預測價值的模型[15-16]。
VAP 約占所有醫院獲得性肺炎的一半以上,國外文獻顯示,9%~27%的患者使用呼吸機后會發生VAP[17]。我國VAP發病率為4.7%~55.8%[3]。該研究中,重型顱腦損傷患者呼吸機相關肺炎發生率為65.6%,處于較高水平。這可能與該類患者處于昏迷狀態、咳痰反射弱和易出現誤吸等原因有關。VAP的病原菌分布特征,不同地區和不同醫療機構存在差異。我國ICU中主要病原菌為革蘭氏陰性菌,不同年齡組患者病原菌構成略有差異。≥18歲患者組,前三位依次為鮑曼不動桿菌、銅綠假單胞菌和肺炎克雷伯菌[18];這與該研究病原菌構成一致。近年來,細菌耐藥給VAP的治療帶來嚴峻挑戰。有研究指出,若病原菌為多重耐藥或全耐藥病原菌,歸因病死率可高達38.9%~60.0%[3,18]。該研究中,泛耐藥鮑曼不動桿菌、耐碳青霉烯類銅綠假單胞菌分離率均高于CHINET檢測數據[19]。因此,重型顱腦患者VAP感染具有高感染率、多重感染以及細菌耐藥等特點。
綜上所述,在重型顱腦損傷患者的救治過程中,根據年齡、GCS評分快速評估患者病情,快速實施救治。在救治過程中,特別注意VAP的預防和治療。而VAP的預防是VAP診斷-預防-治療策略中最重要的一環。研究證實[20],VAP是可以從器械相關的預防措施、操作相關的預防措施、藥物相關的預防措施和集束化預防這四個層面,實現有效的預防和控制。

