鏈式無縫隙一體化護理在創傷性休克限制性液體復蘇救治中的應用效果分析〔1〕
廖曉紅
(贛州市人民醫院,江西 贛州 341000)
創傷性休克是由于機體遭受暴力作用后,發生了重要臟器損傷、嚴重出血等情況,使患者有效循環血量大量減少,微循環灌注不足,以及創傷后的劇烈疼痛、恐懼等多種因素綜合導致機體代償失調的綜合征。創傷性休克較單純失血性休克病理、病因更為復雜,救治難度更大[1]。液體復蘇是用于創傷性休克救治的重要措施,可通過早期、快速擴容,有效維持血容量及血液動力學穩定,補充細胞內液體流失,改善微循環,保障充分的氧運輸,減輕創傷、失血造成的不良影響[2-3]。然而創傷性休克病情復雜,變化迅速,救治不同階段對液體復蘇要求不一,臨床應根據患者情況實時控制液體輸注速度及輸注量,以保證復蘇治療效果,減少創傷性休克后期并發癥[4]。鏈式無縫隙一體化護理是一種高效、全面、個體化的急救護理模式,有助于增強救治效果[5]。本研究在創傷性休克限制性液體復蘇救治中采取鏈式無縫隙一體化護理,旨在探討其對復蘇效果和救治效果的影響。報告如下。
1 資料與方法
1.1 一般資料
選擇2018年6月—2019年6月我院實施鏈式無縫隙一體化護理期間收治的43 例創傷性休克患者為觀察組,另選擇2017年5月—2018年5月實施常規急診護理期間收治的43 例創傷性休克患者為對照組。觀察組男28 例,女15 例;年齡19~68 歲;車禍傷21 例,墜落傷17 例,刀傷5 例;閉合性損傷11 例,開放性損傷32 例。對照組男27 例,女16 例;年齡18~68 歲;車禍傷21 例,墜落傷16 例,刀傷6 例;閉合性損傷13 例,開放性損傷30 例。兩組患者一般資料比較,差異無統計學意義(P>0.05),有可比性。本研究獲得醫學倫理委員會批準。
1.2 納入及排除標準
納入標準:符合《創傷失血性休克診治中國急診專家共識》[6]中相關標準;年齡16~70 歲;均接受限制性液體復蘇救治;患者家屬簽訂知情同意書。排除標準:單純失血性休克;伴有嚴重顱腦損傷;存在嚴重臟腑功能不全或既往有臟腑功能障礙者;拒絕參與研究者。
1.3 方法
對照組在入院后立即送入急診室,迅速建立兩條以上靜脈通路,盡早進行限制性液體復蘇,并常規進行急診室、手術室、ICU等院內救治轉運,轉運過程中不同科室進行常規護理交接,無專人進行液體復蘇救治跟蹤。觀察組采取鏈式無縫隙一體化護理,具體如下。第一,護理模式:以搶救時效性優化急診救治環節,且在多部門轉運過程中由護理人員全程跟蹤,觀察患者生命體征及各指標變化,落實限制性液體復蘇救治跟蹤記錄,將各環節進行無縫隙一體化對接,并進行鏈式管理,以便及時根據病情調整限制性液體復蘇治療方式。第二,具體內容:接診后醫師立即根據患者情況選擇不同靜脈穿刺方式迅速建立兩條以上靜脈通路;評估基本病情,通知手術室及ICU做好準備,并根據出血情況落實止血前限制性液體復蘇方案;確定患者受傷情況,持續進行生命指標監測,立即采取止血、休克糾正、損傷修復等措施,確保傷情得以有效控制;出血控制后立即進行足量液體復蘇,并加強心、肺功能監測,根據患者生理特點及心、肺耐受度調整液體輸注速度;血管充盈期則減少輸液量,減慢輸液速度,并適當使用利尿劑[7]。
1.4 觀察指標
比較兩組復蘇效果、并發癥發生率及救治結果。統計兩組復蘇開始時間、液體復蘇達標時間、休克糾正時間,時間越短則表示復蘇治療效果越好。救治期間統計兩組急性呼吸窘迫綜合征、彌散性血管內凝血、多器官障礙綜合征發生率。救治結果評定標準如下。有效:患者生命體征穩定,意識清醒;昏迷:生命體征存在,但意識完全喪失,隨意運動消失,對外界刺激反應喪失或遲鈍;死亡:生命體征消失。
1.5 統計學方法
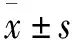
2 結 果
2.1 復蘇效果
觀察組復蘇開始時間、液體復蘇達標時間、休克糾正時間均短于對照組,差異有統計學意義(P<0.05)(見表1)。
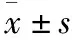
表1 兩組復蘇效果比較
2.2 并發癥發生率
觀察組并發癥發生率低于對照組,差異有統計學意義(χ2=3.983,P<0.05)(見表2)。

表2 兩組并發癥發生率比較 例(%)
2.3 救治結果
觀察組救治有效率高于對照組,差異有統計學意義(P<0.05)(見表3)。

表3 兩組救治結果比較 例(%)
3 討 論
液體復蘇治療主要適用于圍術期或外科急危重癥患者,是創傷醫學中最基本的組成部分,在維持機體有效循環血容量、機體酸堿代謝及水電解質平衡中效果顯著[8-10]。限制性液體復蘇是通過控制液體輸注速度,維持血壓在人存活所需的最低范圍內,于出血徹底控制后再根據患者情況充分補液[9-10]。此方法能夠適當恢復組織器官血流灌注,還可避免出血期間大量補液引起的血液丟失,以及對機體內環境及代償機制的影響[11-12]。研究表明,創傷性休克病情進展不同階段,液體復蘇方式均有側重選擇,臨床需重視創傷休克患者的整個救治過程,根據患者情況加強限制性液體復蘇救治護理,以提高搶救成功率[13-15]。鏈式無縫隙一體化護理是一種以患者為中心的護理模式,臨床主要根據不同患者的救治需求實施針對性護理,以確保護理服務鏈的完整性和緊密性,并能更好地滿足患者救治需求,提升臨床護理質量[16-17]。本研究結果顯示,觀察組復蘇開始時間、液體復蘇達標時間、休克糾正時間均短于對照組,并發癥發生率低于對照組,救治有效率高于對照組。表明鏈式無縫隙一體化護理在創傷性休克限制性液體復蘇救治中具有較高的應用價值。本研究在創傷性休克液體復蘇救治中采取鏈式無縫隙一體化護理,根據創傷性休克患者的特點,將整個救治過程分為出血未控制期、出血控制期及血管充盈期。在出血未控制期,嚴格控制補液速度及補液量,以利于止血等救治措施的進行,避免擾亂機體內環境,降低創傷后期并發癥發生風險;在出血控制期,充分補液能夠補充有效循環血量,恢復組織器官供血、供氧,利于各項生理功能的恢復;在血管充盈期,患者機體功能已逐漸恢復,組織間液開始回流入血管內,減少補液量則可避免血液稀釋導致的凝血障礙[18-20]。在不同階段采取不同的液體復蘇方案,可提升液體復蘇效果,提高救治有效率。同時,鏈式無縫隙一體化護理注重患者在不同科室輪轉期間的全程監控,根據不同患者耐受情況及時調整補液速度,將血壓控制在維持機體需要的最佳平衡點,更好地把握救治時機,盡早糾正休克,降低并發癥發生風險。但鏈式無縫隙一體化護理臨床應用較少,且缺乏統一的實施標準,臨床仍需進一步擴大樣本容量進行深入研究,以便為指導其他危重癥患者限制性液體復蘇救治提供理論支持。

