前路手術治療頸椎布氏桿菌脊柱炎1 例報告
巴得熱力·特爾巴圖,袁治國,白登彥,張海軍,秦進,李慶釗,徐兆晨
(1.西北民族大學醫學院,甘肅 蘭州2.甘肅省第二人民醫院 骨科,甘肅 蘭州)
0 引言
布氏桿菌病(brucellosis),又稱波狀熱及弛張熱等,是由布魯菌引起的動物源性質傳染病,臨床特征有長期發熱、肌肉疼痛、乏力、關節疼痛、多汗、肝脾及淋巴結腫大等,我國主要發病區域為西北、東北、青藏高原及內蒙古等牧區。其中布氏桿菌性脊柱炎是由布魯菌侵襲椎體、椎間盤所致,該病發病率較低,國內外極少報道,其臨床表現和影像學特征與脊柱結核十分相像,以下將筆者所在醫院收住的一例頸椎布氏桿菌病脊柱炎誤診及治療經過作一報道。
1 病例資料與診治經過
1.1 資料來源
患者男,37 歲,漢族,主因“無明顯誘因出現頸部疼痛半月”就診于當地醫院,當地初步診斷為頸椎結核,給予針灸、抗結核藥物(具體方案及劑量不詳)等對癥治療后癥狀無改善,住院一周后患者轉診至我院。患者自訴入院前兩周持續發熱、乏力、多汗、肌肉酸痛,入院后查腋溫最高38.8℃,予解熱鎮痛藥及物理降溫,體溫可降至37.8℃。詳詢病史得知既往有牛羊等牲畜密切接觸史。查體:頸椎生理曲度存在,未見明顯后凸及側彎畸形,局部皮膚及皮溫未見異常,頸椎活動輕度受限。以C3-C6 棘突為中心壓痛、叩擊痛陽性,壓頭試驗及臂叢牽拉試驗陰性。雙上肢皮膚感覺功能減退,左拇指麻木感明顯。上述癥狀休息后不緩解。雙上肢各關節主被動活動存在,主要肌肉肌力Ⅲ級,肌張力正常。雙側生理反射存在,病理反射未引出。
1.2 實驗室檢查及相關輔助檢查
實驗室檢查:查血白細胞8.2×109/L,紅細胞計數5.5×1012/L,淋巴細胞百分比29.8,中性細胞百分比61.2,血小板計數193×109/L,血紅蛋白135g/L,紅細胞沉降率52mm/h,超敏C 反應蛋白71.3mg/L,谷氨酰轉酞酶214.4U/L,降鈣素原0.095ng/mL,結核抗酸桿菌陰性,布氏桿菌凝集試驗1:400(陽性),虎紅平板凝集試驗陽性。頸椎X 線片示:頸椎序列規整,生理曲度尚可,頸3-6 椎體邊緣骨質增生,椎體骨質結構完整,頸2-3、3-4、4-5 椎間隙變窄,椎體小關節面光整,周圍軟組織未見異常,考慮頸椎退行性改變。頸椎CT示:考慮C3、4 椎體、椎間盤結核病變。頸椎骨質增生,C2-3、C3-4 椎間盤突出。全身骨掃描(靜脈注射99mTc-MDP 3 小時后行全身骨顯像前位、后位)示:全身諸骨顯影,C4 椎體見點狀放射性輕度濃聚,其余骨組織放射性呈左右對稱分布未見明顯異常濃聚灶及缺損區,雙腎顯影,形態未見異常。頸椎MRI 示:頸3、4 椎體內可見片狀稍長T1 稍長T2 信號影,T2壓脂上呈高信號,頸3-4 椎間隙變窄,頸3、4 椎體前后緣均可見條狀稍短T1 長T2 信號影,向后壓迫硬膜囊,鄰近脊髓受壓;頸2-3、頸4-5 椎間盤信號于T2 上減低。頸后部3-5 水平面軟組織內可見片狀T2 異常信號影。頸3、4 椎體病變并椎體前后緣異常信號,考慮頸椎結核并周圍膿腫形成。
1.3 治療經過
根據檢查結果,我科診斷為頸椎布氏桿菌病脊柱炎,診斷明確后,完善相關檢查及檢驗經過科室談論后顯示具有明確手術指征,于入院后一周在全身麻醉下行頸椎前路椎管減壓術、病灶清除術、椎間融合術。術中所見:C3-4 椎間隙破壞,椎體后緣有膿性分泌物,用刮勺徹底刮除C3-4 椎間隙破壞組織并使用大量生理鹽水反復沖洗。術中于C3-4 椎間隙植入融合器,C3、4 椎前使用合適長度的頸前路鈦板固定穩定。電凝、明膠海綿仔細止血后放置引流予以縫合。術中經過透視見: 頸椎曲度的序列恢復,內固定物位置較好且穩定。
術后第二日復查X 線片見頸椎術后內固定裝置位置較好且無松動。術后病理示:鏡下所見大部為變性的纖維軟骨,其間可見不規則片狀肉芽腫組織符合慢性肉芽腫炎病理改變,未見明顯干酪樣壞死,偶見多核巨細胞,未見明確異形細胞。多灶性微膿腫形成。
術后應用布氏桿菌病推薦治療方案,予利福平每日600 mg、多西環素每日200 mg 晨起頓服。術后用藥1 周后患者上肢麻木不適感明顯緩解,每日體溫恢復正常,治療2 周后患者不適癥狀消失,藥物及手術治療效果較好。
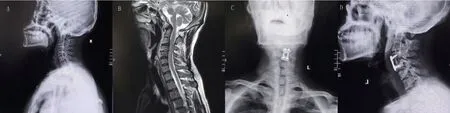
圖1
2 討論
布氏桿菌病又稱波狀熱,是布魯菌引起的自然疫源性疾病,臨床上以長期發熱、多汗、乏力、肌肉和關節疼痛、肝脾及淋巴結腫大為特點。人布氏桿菌病全年均可發病,以春、夏兩季發病較常見,世界各地均有發病,農牧生產地區常見,在我國如內蒙古、新疆、青海、寧夏、西藏、甘肅等地發病率較高,我國其余省份也偶有該病散發現象。1989年之前該病多以大規模流行形式出現,如今逐漸轉為散發的趨勢。近年,我國的布氏桿菌病發病率卻有明顯回升的趨勢,本病在國內的發生率逐年升高,且全球每年有約50 多萬人感染布氏桿菌病[1]。布氏桿菌病可以通過破損的皮膚黏膜、消化道和呼吸道等途徑傳播[2]。高危暴露行業為:獸醫、牧民、農民、屠宰場工作人員等。以往該病多發于牧區,近年來發現該病在非牧區也有較高的發病率。
布氏桿菌性脊柱炎是慢性布病損害骨關節系統的主要表現之一,文獻報道在布病中發生率為2%-53%[3]。診斷主要標準為疑似病例檢測出現免疫學檢查虎紅平板試驗陽性及相關臨床表現和影像學特征。但應注意主要和結核性脊柱炎相鑒別,兩者的共同特點是都有椎體破壞和椎間隙狹窄,在病變早期都可形成椎旁膿腫。有報道[4]認為布氏桿菌性脊柱炎治療中易出現誤診誤治,故在關注疾病本身的臨床特點時還應該與頸椎病、骨關節炎、滑膜炎、強直性脊柱炎等相鑒別,減少誤診率。頸椎布氏桿菌脊柱炎早期保守治療以多臥床休息少活動、佩戴頸托局部制動及對癥和支持治療為原則,但是早期對該疾病的診斷較為困難。
治療上目前國內外公認藥物治療是治療和防治布氏桿菌病復發的最主要和最可靠的方法,同時應遵循“長期、足量、聯合、多途徑給藥”的原則。Ulu-Kilic A 等[5]對293 例布氏菌病脊柱炎患者的治療方案進行數據統計分析發現選擇多西環素、利福平及選擇性聯合氨基糖苷類治療效果好、治療時間明顯縮短。因抗菌藥物治療可取得良好治療效果,手術治療一般需在藥物治療基礎上進行,手術指征與療效目前仍存爭議。少數患者可能需要手術干預,具體的手術適應證各報道不完全相同,有學者[6]認為:對于脊柱失穩,存在脊髓神經癥狀及椎旁膿腫者可進行手術治療,手術目的主要是清除局部病灶,對受侵脊髓、神經根減壓,建立脊柱結構穩定性。
本例患者發病早期被誤診為頸椎結核,進一步實驗室檢查鑒別診斷后才被確診并治療,術后常規服用布氏桿菌病推薦方案藥物治療,電話隨訪半年以上,患者頸肩部疼痛消失,雙上肢無麻木,多汗、乏力等癥狀消失。雖然頸椎布氏桿菌脊柱炎在臨床上不常見,但是我們在日常工作只要加深對該疾病的認識,通過仔細了解患者的職業、牧區生活史以及與該病有關病史,結合影像學檢查、實驗室檢查(特異性的免疫學試驗),便可有效提高確診率,針對性使用藥物對癥治療,有必要時及時手術干預,以此達到良好的治療效果。

