藥品微生物檢查實驗室質量控制影響因素探索
鄭州市食品藥品檢驗所(450000)孫曉朋 閆文斌 曹瑩 王萌
藥品微生物檢驗實驗室質量控制為藥品質量控制的重要環節,結合微生物檢驗結果進行風險評判。由于微生物檢驗易受到多種影響因素影響導致結果出現誤差,如檢驗環境、培養基質量、菌種活力、操作人員技術標準等[1]。藥品衛生安全問題備受重視,藥品若受到微生物污染,對藥品作用及人類健康造成極大危害。由于藥品微生物檢驗實驗室控制的重要性,需明確常見影響實驗室質量控制因素,分析藥品微生物異常結果的來源,避免假陽性或假陰性結果[2]。我國建立完善的藥品監管體系,重視藥品微生物檢查單過程控制及實驗室質量控制的風險管理,保證優化藥品微生物檢查實驗室質量控制效果[3]。為此,本次研究針對藥品微生物檢查實驗室質量控制影響因素,為制定改進措施提供依據,詳細報道如下。
1 資料與方法
1.1 一般資料 選擇本所2018年1月~2019年12月期間檢驗的藥品848批作為資料,包含丸劑375批,片劑221批,口服液140批,外用制劑90批,顆粒制劑22批。
1.2 方法 計數菌和控制菌,其中計數菌包括:需氧菌、霉菌和酵母菌;控制菌包括:耐膽鹽革蘭陰性菌、大腸埃希菌、沙門菌、銅綠假單胞菌、金黃色葡萄球菌、梭菌、白色念珠菌,并記錄誤差發生情況,追究誤差根源,分析影響因素,設置一級指標:人員、物品、環境、標準,再細分二級指標,包含:①人員:操作人員檢驗操作技能水平,操作人員對質量控制的重視程度;②物品:樣品受到地理環境影響導致污染,活體易變性,微生物檢驗難度,檢品中抑菌成分、原料藥滅菌、實驗室設備性能;③環境:菌液、菌懸液、培養基保存及質量控制,菌懸液培養時間控制,稀釋精確性,驗證用菌傳代次數,實驗室空氣質量,實驗室來源菌;④標準:實驗室環境質控標準,藥典標準。
1.3 觀察指標 統計微生物檢驗誤差發生率,分析人員、物品、環境、標準等一級影響因素占比,并統計二級影響因素占比。
2 結果
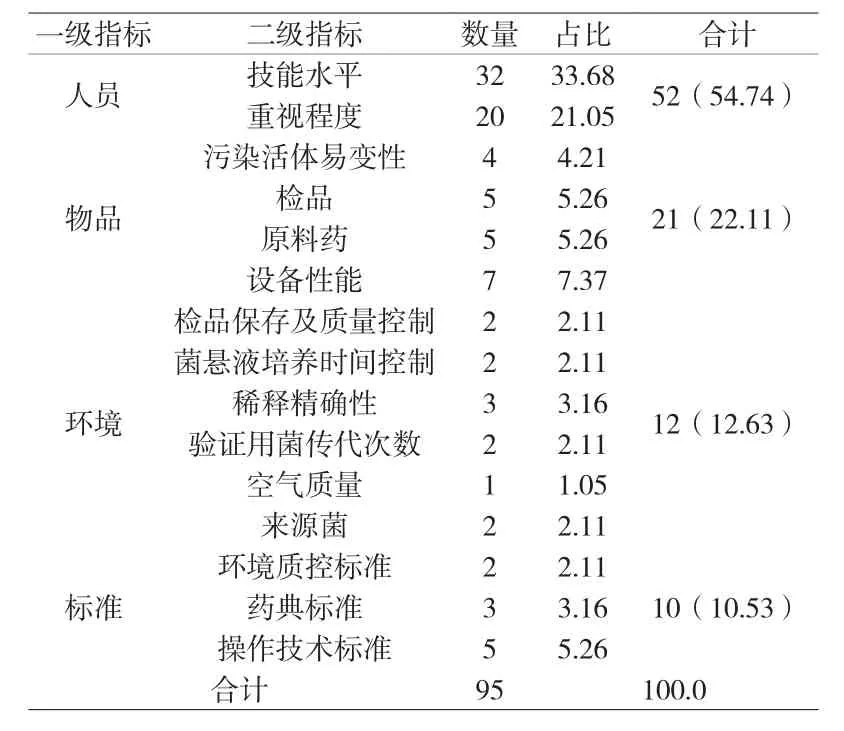
分析附表可知,微生物檢驗誤差發生95批,發生率11.20%,影響因素主要為實驗室人員技能水平、實驗室設備性能、試驗品保存及質量控制、環境質控標準。人員、物品、環境、標準等為一級影響因素分別占比54.74%、22.11%、12.63%,10.53%。
3 討論
本次研究結果顯示微生物檢驗誤差發生率11.20%,影響因素主要為實驗室人員技能水平33.68%,實驗室設備性能7.37%,檢品保存及質量控制2.11%,環境質控標準2.11%。人員、物品、環境、標準等一級影響因素分別占比54.74%、22.11%、12.63%、10.53%,提示藥品微生物檢查中難以避免出現檢驗誤差,受到多種影響因素導致,如實驗室人員技能水平、設備性能、檢品保存及質量控制及質控標準等。尤其實驗室人員的能力、重視程度及操作標準影響較大,需強化上述管理條件。
為提高藥品微生物檢驗實驗室高質量控制,需結合上述影響因素制定可靠的防范措施。檢驗過程由檢驗人員完成各項操作,若人員技能不足或重視程度不足,對檢驗質量造成極大影響,因此需重視對檢驗人員的培訓及考核,確保其充分障礙藥品微生物檢驗的基礎知識、操作技能,明確各項操作的標準,同時強化定期考核,將考核結果與檢驗人員工資獎金、升職等掛鉤,并重視責任心教育,促使其認識到檢驗過程易受到操作時間、步驟及儀器規范使用等人為因素導致檢驗結果誤差,提高警惕心理[4]。如今微生物檢驗儀器設備越來越先進,需定期檢查和維護儀器設備,確保性能良好,且需規范儀器設備的操作方法及標準,減少操作失誤,如壓力滅菌器升溫緩慢會導致培養基過熱造成過度滅菌。加強培養基、菌種及生物安全管理,采購前應嚴格供應商資質審核,檢驗前需重視各物品的檢驗,如培養基適用性檢查[5]。重視物品的環境管理,如標準菌株需在適宜的條件下保存。第一進行純度分析,嚴格控制工作菌株的傳代次數,不可超過5代,預防菌種變異。此外對環境中常見的污染菌株應采取適當措施處理后再按普通廢棄物處理,保障生物安全。藥典規范微生物檢驗環境需滿足無菌檢查/微生物限度檢查的要求,檢驗中心需將無菌檢驗環境控制在B級背景的A級層流環境下,避免環境對樣本的污染,預防菌種之間的交叉污染。注意藥品微生物檢查區域的定期清潔及消毒,定期進行表面微生物監測,且需分析生物因子變化的趨勢性,結合警戒限度和糾偏限度強化控制。由于人流活動及相關因素,無法完全控制潔凈環境,仍可能出現微生物污染,因此必要時需進行復試[6]。在藥品微生物檢驗實驗室質量控制中需明確標準及方法,確保檢驗有據可依,如《藥品標準管理辦法》,且需關注藥品注冊標準、地方藥材標準。如今我國依然依據實驗室特點進行微生物鑒別,認為藥品的生產、檢驗及質量控制需制定國家標準,確定通用技術要求。如今我國藥品微生物檢驗標準及方法不斷改進,關于微生物限度及無菌檢驗的文獻資料不斷充實,但藥檢所實際執行中仍可能出現問題,如一些藥品的微生物限度檢查,生產企業無法提供用品、檢驗檢測方法及標準。部分中藥制劑中不包含“制法”,無法依據工藝處方明確是否進行耐膽鹽革蘭陰性菌和沙門菌檢查[7]。此時需依據藥典提供的藥品微生物檢驗替代方法驗證指導原則完成。藥品中微生物易出現損傷或抑制,活力較差,需采用培養基培養,如需氧菌總數需培養3~5d,霉菌和酵母菌培養5~7d,培養過程中需避免孢子分散后重新長出菌落。微生物限度檢查多采用不同稀釋級分別計數及分析,但可能因為高稀釋級的菌落計數過高造成結果誤差,因此可采取指數形式。若發現藥品微生物檢驗結果誤差或超標結果,需展開回顧性調查,若發現人員、試劑、環境、方法等不符合規定時,需重試。
附表 微生物檢驗誤差及影響因素(%)
綜上所述,藥品微生物檢查實驗室質量控制影響因素較多,檢驗標準及方法、檢驗物品、實驗室環境及檢驗人員等均為主要因素,需結合國家及地方相關標準,強化各影響因素的管理標準,提高藥品微生物檢查實驗室質量。