精子正常形態率、頂體完整率及頂體反應率與補救ICSI結局相關性研究
陳其桂,李大文*,譚衛紅,成俊萍,薛林濤,李金燕,何泳志,龐太森,韋福,黃泰帥
(1.廣西醫科大學,南寧 530021;2.廣西壯族自治區人民醫院生殖醫學與遺傳中心,南寧 530021;3.桂林醫學院,桂林 541004;4.廣西壯族自治區婦幼保健院生殖中心,南寧 530003)
在體外受精-胚胎移植(IVF-ET)中,大部分生殖中心的受精率約70~80%[1]。在某些情況下,低受精或受精完全失敗可能與促排卵刺激方案、女性體內激素水平相關。另一方面,精卵相互作用異常也是其緣由之一[2]。研究指出,發生IVF完全受精失敗的概率約3%~5%[3],受精失敗會給患者帶來情感與經濟的雙重打擊。補救卵胞漿內單精子注射術(R-ICSI)是在常規IVF-ET失敗后避免周期取消而實施的助孕技術,由Nagy等[4]在1993年提出并實施,使無數患者受孕。盡管目前補救ICSI取得了不錯的成績,但仍存在諸多問題,如助孕技術難題未完全解決、受精率及臨床妊娠率低下等[5]。且對補救ICSI妊娠結局的影響因素也沒有一致的研究,本研究依據妊娠狀況將補救ICSI患者分為妊娠組及未妊娠組,對精子正常形態率、頂體完整率及頂體反應率與補救ICSI結局相關性進行分析,進而優化治療方案,給實施補救ICSI助孕技術前確立可靠的預測指標,以期提高臨床妊娠率。
資料和方法
一、研究對象
回顧性分析2014年1月至2018年12月在廣西壯族自治區人民醫院生殖醫學與遺傳中心行常規IVF-ET失敗而進行補救ICSI治療的125對不孕夫婦臨床資料,男方平均年齡(34.42±5.22)歲,女方平均年齡(31.90±3.31)歲。
納入標準:(1)女方年齡<38歲;(2)第一次新鮮胚胎移植周期;(3)女方彩超檢查提示卵巢功能無異常;(4)夫婦雙方無性傳播疾病、無遺傳性疾病史;(5)夫婦雙方染色體無異常;(6)使用控制性超排卵長方案。
排除標準:(1)男方服用影響精子生成及精子活力的藥物;(2)男方先天畸形、睪丸萎縮(包括附睪)、生殖系統感染;(3)女方子宮腺肌癥、子宮內膜異位癥、多囊卵巢綜合征等因素。
根據臨床妊娠結局將125對夫婦分為兩組:妊娠組(n=56)和未妊娠組(n=69)。
二、研究方法
1.促排卵方案:采用GnRH激動劑(達菲林,益普生,法國)/FSH(果納芬,雪蘭諾,瑞士)和(或)人絕經期促性腺激素(HMG,珠海麗珠醫藥)/HCG(雪蘭諾,瑞士) 長方案促排卵。從用促性腺激素(Gn)4 d后開始B超監測卵泡發育,當有2個卵泡直徑大于18 mm時,當晚9:00左右予HCG 10 000 U肌肉注射,36 h后取卵。
2.精液采集:男性患者禁欲2~7 d,手淫法取精液置于干燥消毒量杯內,標本被轉送到實驗室過程中,保持在20~37℃,置于37℃恒溫箱內液化。
3.精液常規檢測:IVF失敗前進行。通過稱重收集量器中的精液來測量精液體積;使用計算機精子輔助分析(CASA)系統測定精子密度、活力及各項參考值。參考《人類精液檢查與處理實驗室手冊》第 5 版,精液體積參考值為≥1.5 ml;精子濃度≥15×106/ml或一次射精總數≥39×106/ml;前向運動精子(PR)≥32%。
4.精子正常形態率判定:IVF失敗前進行。本中心采用WHO推薦的Diff-Quik快速染色方法(Microptic,西班牙)精液涂片進行染色。只有精子頭、頸、中段和尾部均正常的精子才認為是正常精子。至少計數 200個精子,確定正常精子的形態率。
5.精子頂體完整率及頂體反應率判定:在IVF失敗前進行。按照Sigma公司的試劑盒操作說明書進行。采用密度梯度離心法+上游法處理液化好的精液,取10 μl精子懸液均勻涂抹在干凈的載玻片上,自然干燥后置于95%乙醇中固定30 min,再次干燥完畢后置于PSA工作液中,4℃避光反應8~12 h,反應結束后取出玻片,用去離子水輕微沖洗、干燥并避光保存,熒光顯微鏡450~490 nm激發光下油鏡觀察涂片。利用血細胞計數器計數400條以上精子,統計頂體完整精子數、頂體不完整精子數以及自發頂體發生數。頂體完整率=頂體完整精子總數/檢測精子總數×100%,自發頂體發生率=自發頂體發生數/檢測精子總數×100%。
6.補救ICSI適應癥及治療:以第二極體作為早期受精的判斷標準,受精6 h觀察,若患者所有成熟卵母細胞中出現明確第二極體的比例<30%,建議行補救ICSI。對未排出第二極體的卵母細胞于受精6~8 h后再次觀察,如仍未排出第二極體,于當晚行補救ICSI治療方案。
7.受精、卵裂及胚胎移植:常規行補救ICSI,治療后第1天觀察卵母細胞受精情況,以雙原核(2PN)卵母細胞作為正常受精卵。第3天按照Peter分級標準選擇優質胚胎進行移植,移植胚胎數≤3個,剩余Ⅲ級以上胚胎予冷凍保存,并給予黃體支持。
8.妊娠判定及隨訪:移植術后第14天測血β-HCG水平,β-HCG>10 U/L為陽性。移植后第28天和第42天B超檢查了解胚胎發育情況,若B超見宮腔內孕囊及心管博動則確立為宮內妊娠;黃體支持自妊娠8周起逐漸減量至妊娠10周停用。隨訪至妊娠12周轉入產科門診建檔立卡及定期產檢。我科進行電話隨訪直至胎兒出生并記錄。
9.觀察指標:受精率=受精卵母細胞數/卵母細胞數×100%;卵裂率=卵裂數/受精卵母細胞數×100%;優胚率=優質胚胎數/卵裂數×100%;臨床妊娠率=臨床妊娠例數/移植周期例數×100%;活產率=活嬰分娩數/移植周期例數×100%;單胎率=單胎例數/臨床妊娠例數×100%;雙胎率=雙胎例數/臨床妊娠例數×100%;早產率=早產例數/臨床妊娠例數×100%;流產率=流產例數/臨床妊娠例數×100%。
三、統計學處理
結 果
一、患者一般情況比較
兩組患者不孕年限、男方年齡、女方年齡、基礎FSH值及竇卵泡數均無顯著性差異(P>0.05)(表1)。

表1 兩組患者一般情況比較[M(min,max)]
二、兩組患者的精液質量比較
統計結果顯示,兩組患者的精液量、精子濃度、精子總數、前向運動精子百分率、精子正常形態率、精子頂體完整率及精子頂體反應率上均無顯著差異(P>0.05)(表2)。
三、促排卵及胚胎移植情況比較
兩組患者HCG日子宮內膜厚度、獲卵數、可移植胚胎數、移植胚胎數、補救ICSI受精率、卵裂率、優胚率均無顯著差異(P>0.05),但妊娠組的優質胚胎數顯著高于未妊娠組(P<0.05)(表3)。
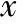
表2 兩組患者的精液相關參數[(-±s),M(min,max)]

表3 促排卵及補救ICSI治療相關參數比較[M(min,max)]
四、精子正常形態率、頂體完整率及頂體反應率與受精率、卵裂率、優胚率相關性分析
Spearman等級相關分析結果顯示,精子正常形態率與受精率、卵裂率存在顯著相關性(P<0.05),與優胚率無顯著相關性(P>0.05);精子頂體完整率與優胚率存在顯著相關性(P<0.05),與受精率、卵裂率均無顯著相關性(P>0.05);精子頂體反應率與受精率、卵裂率及優胚率均無顯著相關性(P>0.05)(表4)。

表4 Spearman等級相關分析
五、補救ICSI周期的妊娠結局情況
在125個補救ICSI周期中,臨床妊娠56例,臨床妊娠率為44.80%(56/125);活產分娩數49例,活產率為39.20%(49/125),其中單胎31例,單胎率為55.36%,雙胎18例,雙胎率為32.14%;早產11例,早產率為19.64%(11/46);流產6例,流產率為10.71%(6/56);異位妊娠1例。妊娠結局較好。
討 論
補救ICSI從提出發展到如今,已被廣泛應用,并獲得不錯的妊娠結局,早期補救ICSI可作為常規IVF失敗時的一種安全有效的補救方法[6]。同時,早期補救ICSI相較于晚期補救ICSI的胚胎發育和臨床結局更佳,更值得推薦,可作為IVF受精失敗或受精率不高者有效挽救計劃[7]。本研究發現補救ICSI周期妊娠組的優質胚胎數顯著高于未妊娠組,提示優質胚胎數多有利于補救ICSI周期臨床妊娠。這可能是由于當獲得的優質胚胎數目充分時,具有良好發育潛能的優質胚胎多,胚胎實驗室專家優中選優,進而挑選質量更好的胚胎進行移植,降低了妊娠失敗率。
男性的生育力可通過精子形態這一重要指標來得到反映[8],已有研究報道輔助生殖技術對于畸形精子癥患者具有顯著療效,可獲得較高的臨床妊娠率[9]。Chen等[10]研究發現,精子畸形是導致常規IVF失敗的重要緣由,精子正常形態率<4%可顯著增加受精失敗率。另有研究指出在IVF周期中正常受精與精子形態異常沒有相關性,但畸形精子癥患者組臨床妊娠率較正常組患者降低[11]。劉闖等[12]探討了精子正常形態率與IVF周期D3優胚的囊胚形成率與囊胚質量的相關性,結果發現精子正常形態率與優質囊胚形成率呈正相關,但并不影響總體囊胚形成。Younes等[13]研究指出,當精子正常形態率<4%,應優先選擇ICSI作為一線治療方案,因為在此情況下ICSI周期在受精率、卵裂率、胚胎質量及囊胚質量等方面均優于IVF周期。Li等[14]探討了精子形態對補救ICSI周期臨床結局的影響,結果發現妊娠組與非妊娠組患者在受精率、卵裂率、優胚率、可移植胚胎率、臨床妊娠率、流產率等方面均無顯著差異。本研究發現在補救ICSI周期中,妊娠組與未妊娠組患者精子正常形態率無顯著差異,但精子正常形態率與受精率呈正相關,與卵裂率呈負相關。表明隨著精子正常形態率增加,受精胚胎數目增加,受精率升高,而卵裂率下降。這可能是由于當精子形態正常時,尤其是頭部形態正常,其頂體更為完整,頂體酶活性更佳,精子核DNA完好,精子整體質量及精子活力更好,前向運動力更強,同時卵子激活過程與精子頂體反應密切相關[15],這更有助于精卵之間的相互結合,推動受精過程的發生,受精率得以提高。一般來說,卵裂率隨著精子正常形態率增加而增加,但在我們的研究中發現精子正常形態率與卵裂率呈負相關,這可能因為在補救ICSI中,卵裂率受到其他多種不穩定因素的影響更大,如精子DNA損傷、染色體異常、活性氧水平[16]、生殖系統炎癥、男性不良生活習慣及環境污染等,同時操作過程中技術人員不熟練也會形成干擾。具體原因尚不明確,仍需進一步研究討論。
精子頂體的完整性是體外受精助孕成功的關鍵之一。頂體結構不完整容易導致頂體反應發生障礙,影響受精,甚至導致男性不育。精子功能可通過精子頂體完整率體現,與IVF受精率有相關性[17]。頂體不完整性通常包括頂體缺乏、頂體薄、體積小、囊泡頂體及無內容物等。孟祥黔等[18]研究指出空泡精子對ICSI患者胚胎發育及臨床結局無明顯影響,但由于樣本量不足結論并不確切。另外精子頂體有多種異常形態,臨床較為常見的為圓頭精子,異常形態的頂體結構常出現頂體和核膜分離,雙層膜結構部分消失,頂體反轉和核分離現象。Zahiri等[19]對其與體外受精結局的相關性做了研究,發現精子不同頂體形態(大、小、無頂體)可能與染色質完整性呈負相關,可使精子的生育潛能下降,導致受孕率降低。何泳志等[20]發現在補救ICSI周期中,未妊娠組頂體完整率較妊娠組低,提示如果精子頂體更為完整時,可獲得更好的妊娠結局,但與受精率、卵裂率、優胚率相關性并不明顯。本研究發現補救ICSI周期中妊娠組與未妊娠組患者間精子頂體完整率無顯著性差異,但是精子頂體完整率與補救ICSI優胚率呈正相關。這可能是由于在受精過程中,發生頂體反應的前提要求是保持頂體完整性,頂體反應釋放了頂體內容物中的大量水解酶并激活了精卵細胞相互融合的功能,是受精的前提和保證。頂體內含有多種水解酶(如透明質酸酶、頂體蛋白酶等),與受精密切相關,影響精子與卵母細胞融合,對于體外受精結局的影響是至關重要的[21]。當精子頂體缺損時,臨床結局就會不理想。
精子頂體反應是膜融合、水解酶及基質蛋白釋放的生理分泌過程,它使精子能夠穿透卵母細胞。不穩定的頂體狀態、頂體反應不足或頂體酶活性不足都可能損害精子的受精能力。頂體反應包括激活受體、膜結合、酶釋放以及透明帶水解等復雜過程,由鈣離子調節。有研究指出當精子自發頂體反應率≥9.52%或精子自發頂體反應率≥9.52%及頂體酶活性<25 μIU/106時,應優先倡議行早期補救ICSI或直接行ICSI助孕[22],可得到更好的臨床妊娠結局。肖鑫等[23]探討精液質量對IVF與補救ICSI周期結局的影響,發現當頂體反應率<15.7%時,補救ICSI助孕技術可降低受精失敗率。本研究中兩組患者的精子頂體反應率無顯著差異,且與受精率、卵裂率、優胚率亦無相關性。這可能是由于精子頂體在受精前因某些因素影響而誘發了自身頂體反應,或者本研究樣本量納入不足導致差異無顯著統計學意義,具體原因有待進一步探討。
本研究納入的125個補救ICSI周期中,臨床妊娠56例,活產分娩數49例,單胎31例,雙胎18例;早產11例,流產6例,異位妊娠1例。結果初步表明補救ICSI是IVF受精失敗后不錯的選擇方案,它可以避免周期取消,給患者提供了再次妊娠的機會,且早期補救ICSI方案更值得推薦應用[24]。但是,目前關于精子正常形態率、頂體完整率及頂體反應率與補救ICSI結局相關性研究尚不足,以后研究中需將更多臨床數據納入研究分析,方可得出更為確切的結論。

