超聲乳化摘除白內障治療葡萄膜炎繼發性青光眼的療效觀察
李燕
[摘要]目的:觀察葡萄膜炎繼發性青光眼進行超聲乳化摘除白內障治療的臨床療效。方法:于2018年8月~2020年7月間時間范圍內選擇我院收治的葡萄膜炎繼發性青光眼患者50例作為實驗樣本,參照奇偶數法分為對照組(25例)和治療組(25例)。對照組予以傳統白內障摘除法,治療組予以超聲乳化摘除白內障法,兩組進行臨床療效、眼壓、視力水平變化情況及術后并發癥發生率的比較。結果:兩組給予治療總有效率的比較,其中的治療組高于對照組,數據間有統計學差異,P<0.05;治療前進行對照組、治療組眼壓水平、視力水平的比較,差異上不顯著,P>0.05;治療后進行比較,治療組的兩項變化優于對照組,差異具備統計學意義,P<0.05;術后進行兩組并發癥發生率的對比,治療組低于對照組,組間數據存在統計學差異,P<0.05。結論:葡萄膜炎繼發性青光眼應用超聲乳化摘除白內障治療可有效改善視力水平和眼壓水平,整體療效確切,降低術后并發癥發生率,值得作為理想治療方案在臨床中廣泛應用。
[關鍵詞]葡萄膜炎;繼發性青光眼;超聲乳化摘除白內障
[中圖分類號]R779.6
[文獻標識碼]A
[文章編號]2096-5249(2021)23-0040-02
葡萄膜炎是臨床眼科常見且多發的眼部疾病之一,其具有較多的種類,主要在青壯年群體中發病。該病病因比較復雜,不及時治療或選擇的治療方式不適宜很容易導致失明的嚴重后果[1]。由于目前臨床尚未明確其發病機制,所以預防工作難度較大,早期治療無法取得理想的成效。傳統人工晶體植入聯合濾過手術、白內障囊外摘除手術等盡管有一定的治療效果,但存在較大的創傷,且術后并發癥的問題較嚴重,所以臨床推廣受限。超聲乳化摘除白內障的治療方式基本上不會破壞血-房水屏障,術后炎癥反應程度較輕,降眼壓效果顯著。本文選擇我院收治的葡萄膜炎繼發性青光眼患者50例作為實驗樣本,現整理與報道如下。
1資料與方法
1.1一般資料于2018年8月~2020年7月間時間范圍內選擇我院收治的葡萄膜炎繼發性青光眼患者50例作為實驗樣本,參照奇偶數法分為對照組(25例)和治療組(25例)。對照組:男性患者數量13例,女性患者數量12例;年齡介于25~68歲間,平均年齡則為(46.8±3.5)歲;病程3個月~7年,平均病程則為(4.8±1.3)年;其中14例右眼,11例左眼;15例前葡萄膜炎,3例后葡萄膜炎,7例全葡萄膜炎;治療組:男性患者數量15例,女性患者數量10例;年齡介于26~69歲間,平均年齡則為(47.3±3.6)歲;病程4個月~6年,平均病程則為(4.7±1.2)年;其中16例右眼,9例左眼;14例前葡萄膜炎,2例后葡萄膜炎,9例全葡萄膜炎。兩組給予一般資料的對比,數據間的差異不顯著,P>0.05,存在公平比較性。
1.2方法開展傳統白內障摘除法的為對照組患者,具體操作按照臨床基本流程進行即可。治療組予以超聲乳化摘除白內障法,(1)術前準備工作:檢查患者的視力水平,對人工晶體的屈光度進行精確計算,沖洗淚道。眼壓過高者,靜脈滴注250ml濃度為20%的甘露醇,1d給藥3次,進行3d的時間;控制眼壓在標準內;口服消炎痛,1d給藥3次,25mg/次,治療時間為2d。術前30~60min予以復方托吡酰胺藥水滴眼。(2)手術具體操作:給予愛爾卡因表面麻醉,通過開瞼器將眼瞼撐開,于11點處作透明角膜手術切口,于3點處作輔助切口,將適量粘彈劑注入到前房中,分離粘連的虹膜。若患者存在瞳孔膜閉的情況,需要先剪除瞳孔區的纖維膜,再予以分離;粘連嚴重同時伴隨小瞳孔者,通過虹膜拉鉤或瞳孔撐開器開大瞳孔,虹膜部分后粘連的情況于虹膜后直接注入粘彈劑,再通過鈍針頭分離粘連。待充分分離好虹膜后粘連以后,進行前囊連續環形撕囊操作,以患者實際情況撕開前囊約5mm。通過平衡鹽溶液灌注的方式充分進行水分層和水分離,利用高負壓低能量劈裂核并進行乳化吸出,借助自動灌注的抽吸系統清除掉殘留的晶狀體皮質。將適量粘彈劑注入到囊袋中和前房內,使用推注器在囊袋中植入折疊式人工晶體,仔細調整人工晶體位置,完成調整后,吸出已經注入進去的粘彈劑,再將適量平衡鹽溶液注入。手術切口進行水腫封閉,無需縫合操作。(3)術后處理:靜脈滴注20mg地塞米松,以患者具體情況為依據將藥量適當減少,間隔2d減少藥量5mg;按照1次25mg,1d給藥3次的標準服用消炎痛;按照6次/d的標準予以典必殊滴眼,以患者恢復情況為依據進行大概3周;若患者術后存在明顯的色膜塑反應,則按照3mg/次,1次/d的標準予以地塞米松結膜下注射;術后針對眼壓高者,需要進行馬來酸噻嗎洛兒滴眼液滴眼,眼壓過高者則進行輔助口放液的方式達到降低眼壓的目的,合理應用復方托吡酰胺滴眼液,早、晚各進行1次,治療時間為1個月。
1.3觀察指標與療效評價治療前、治療后需要檢查視力水平、眼壓水平的變化,記錄術后前房炎癥、內皮水腫、虹膜咬傷等并發癥發生情況。療效評價標準:眼壓、視力水平恢復至正常標準,未有并發癥出現,其為顯效;眼壓、視力水平明顯改善,病情好轉,其為有效;未達到以上標準則為無效[2-3]。
1.4統計學評析利用統計學軟件包SPSS22.0處理得到的全部數據,計量資料在進行表示時用的為(x±s),對比時用的為t檢驗,計數資料進行表示時用的為(%)表示,對比時用的為χ2檢驗,P<0.05若出現,即說明有統計學差異存在。
2結果
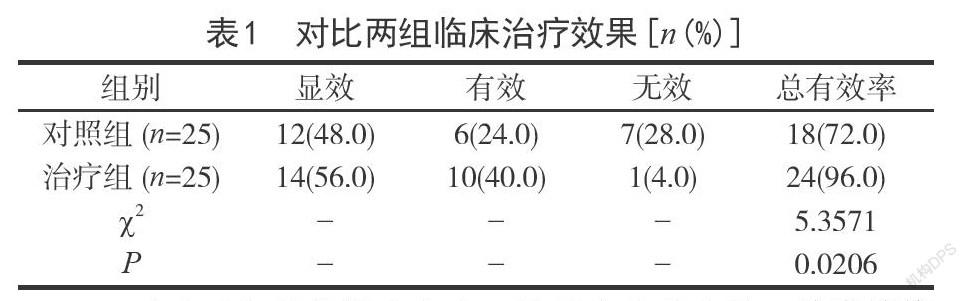
2.1對比兩組臨床治療效果治療組患者比對照組患者的治療總有效率更高,兩組行比較,P<0.05,見表1所示。
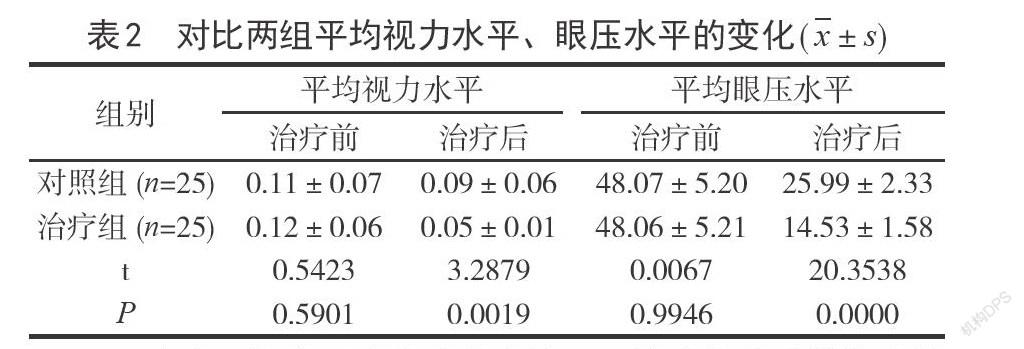
2.2對比兩組平均視力水平、眼壓水平的變化治療前將對照組平均視力水平、平均眼壓水平與治療組進行比較,未在數據上顯示出統計學差異,P>0.05;兩組進行治療后的比較,治療組平均視力水平、平均眼壓水平改善幅度比對照組大,差異具備統計學意義,P<0.05,見表2所示。
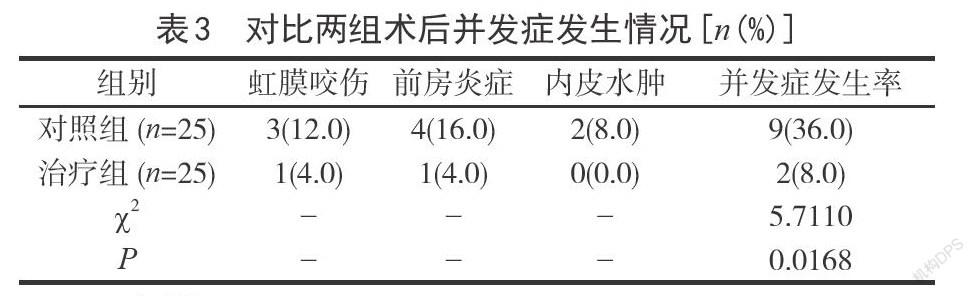
2.3對比兩組術后并發癥發生情況治療組術后并發癥發生率與對照組術后并發癥發生率各自為8.0%、36.0%,組間作比較,治療組明顯低于對照組,存在統計學差異,P<0.05,見表3所示。
3討論
葡萄膜炎繼發性青光眼在臨床眼科中屬于常見病之一,其病情發生、發展同虹膜后粘連、瞳孔阻滯、房水成分異常等各因素具有密切關系。本病會極大的降低患者的視力水平,影響其生活質量。摘除白內障可將瞳孔阻滯消除,但傳統白內障摘除術等治療方式不僅會造成比較大的創傷,而且會破壞血房水屏,再加上手術時間長,所以術后容易出現并發癥,而且傳統術式會導致眼內炎癥,加重虹膜的后粘連,對整體手術治療效果產生影響[4]。
超聲乳化摘除白內障的優點主要為透明角膜切口、連續環形撕囊、手術時間段、不會破壞血-房水屏障等。該術式不會對虹膜產生較大的刺激,切口較小,基本上不會對角膜散光產生影響,術后僅有輕微的不良反應。除此之外,其可讓瞳孔邊緣的完整性得到保證,避免術后光的情況出現,降低嚴重并發癥的發生幾率,維持眼壓穩定,改善預后和生活質量。
綜上所述,葡萄膜炎繼發性青光眼應用超聲乳化摘除白內障治療可有效改善視力水平和眼壓水平,整體療效確切,降低術后并發癥發生率,值得作為理想治療方案在臨床中廣泛應用。
參考文獻
[1]劉光輝.用超聲乳化白內障摘除術對青光眼術后繼發白內障的患者進行治療的效果[J].當代醫藥論叢,2020,18(9):102-103.
[2]劉培佩.白內障超聲乳化摘除聯合人工晶體植入術治療青光眼的護理及療效觀察[J].山西醫藥雜志,2020,49(7):887-888.
[3]蔣官森.超聲乳化摘除白內障治療葡萄膜炎繼發性青光眼的療效觀察[J].臨床醫藥文獻電子雜志,2020,7(05):23-23.
[4]孫京晶.葡萄膜炎繼發性青光眼行超聲乳化摘除白內障療效與手術方式分析[J].中國療養醫學,2017,26(06):622-623.

