發(fā)生不合理輸血的原因及促進合理用血的方法分析
趙淑紅 趙淑艷

[摘要]目的:分析發(fā)生不合理輸血的原因及促進合理用血的方法。方法:選取2018年1月~2018年12月以及2019年1月~2019年12月期間的輸血病例進行研究,共96例,每年各48例患者;觀察兩組患者的輸血合理性、不合理輸血類型、不合理輸血科室。結(jié)果:2019年合理輸血百分比明顯高于2018年合理輸血百分比,兩組數(shù)據(jù)差異具有統(tǒng)計學意義(P<0.05);2019年與2018年不合理輸血類型對比,差異無統(tǒng)計學意義(P>0.05);2019年與2018年不合理輸血科室對比,差異無統(tǒng)計學意義(P>0.05)。結(jié)論:臨床不合理輸血的原因主要為醫(yī)生的臨床經(jīng)驗不足、理論知識陳舊、沒有標準化的規(guī)范等,為了提高臨床輸血合理性,需要制定專業(yè)的輸血指征,對醫(yī)生進行全面的培訓工作,制定合理的用血管理制度。
[關(guān)鍵詞]不合理輸血;原因;合理用血
[中圖分類號]R457.1
[文獻標識碼]A
[文章編號]2096-5249(2021)24-0208-02
在現(xiàn)在臨床醫(yī)學中,輸血治療是較為常見的治療方式,對快速改善患者的病情、挽救患者的生命安全有重要的意義[1]。但是在輸血治療時容易出現(xiàn)不合理輸血的現(xiàn)象,不合理輸血會對患者的身體功能造成負面影響,不利于疾病的治療,甚至會危及患者的生命安全。為提高輸血治療的安全性,需要對不合理輸血的原因進行分析,并制定合理用血的方法[2]。本文對2018年和2019年期間輸血情況進行分析,以探尋不合理輸血的原因,并未和利用學提供科學依據(jù),如下所示。
1資料與方法
1.1臨床資料選取2018年1月~2018年12月以及2019年1月~2019年12月期間的輸血病例進行研究,共96例,每年各48例患者。2018年患者中,患者的年齡范圍為22歲~64歲,平均年齡為(43.06±4.15)歲;男性患者與女性患者的比例為28:20。2019年患者中,患者的年齡范圍為23歲~65歲,平均年齡為(44.02±4.17)歲;男性患者與女性患者的比例為27:21。對比2018年與2019年輸血患者的年齡和性別等資料,P>0.05,存在可比性。
1.2方法回顧性分析2018年和2019年期間96例輸血患者的臨床資料,將衛(wèi)生部頒發(fā)的《臨床輸血學》和《臨床輸血技術(shù)規(guī)范》作為基礎(chǔ),對本院輸血的指征進行確定,對超出指征的輸血判為不合理。
1.3觀察指標觀察兩組患者的輸血合理性、不合理輸血類型、不合理輸血科室,并作對比。輸血合理性的評定,合理:在輸血前均接受各項檢查,符合輸血的指征,并且有規(guī)范的輸血申請程序,輸血前與輸血后均進行評價;基本合理:在輸血前未進行全面的檢測,在輸血后未進行相關(guān)評價,但是患者的輸血符合相關(guān)指征,并通過正規(guī)的程序進行申請;不合理:在接受輸血前未進行全面的檢測導致患者不符輸血的相關(guān)指征,并且患者的實際輸血量與預(yù)計輸血量存在明顯差異,輸血品種也存在明顯差異,在輸血的過程中出血紅細胞與血漿搭配輸注的現(xiàn)象,輸注的血漿或者紅細胞不符合相關(guān)指征,在輸血后未對患者進行檢測。
1.4數(shù)據(jù)處理使用SPSS22.0軟件對文中的數(shù)據(jù)進行分析處理。輸血合理性、不合理輸血類型、不合理輸血科室均采用秩和檢驗,以百分比(%)表述。P<0.05,表明統(tǒng)計學有意義。
2結(jié)果
2.1兩組患者輸血合理性對比2019年合理輸血百分比明顯高于2018年合理輸血百分比,兩組數(shù)據(jù)差異具有統(tǒng)計學意義(P<0.05)。如表1。
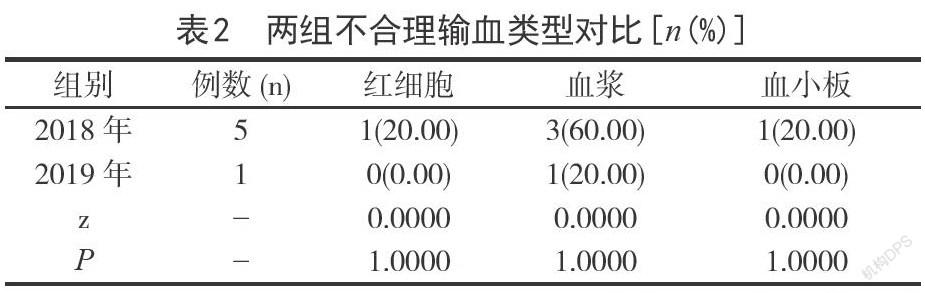
2.2兩組不合理輸血類型對比2019年與2018年不合理輸血類型對比,差異無統(tǒng)計學意義(P>0.05)。如表2。
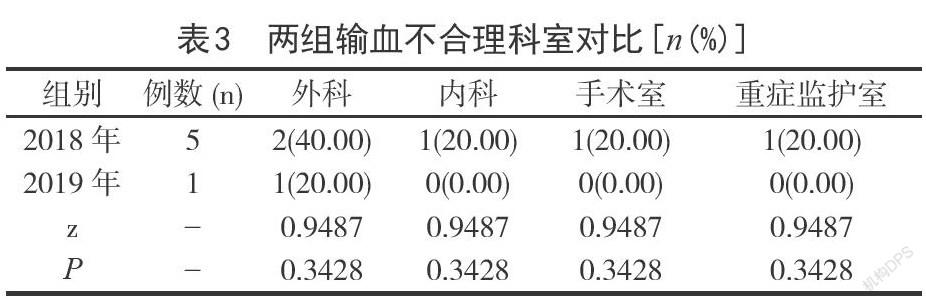
2.3兩組輸血不合理科室對比2019年與2018年不合理輸血科室對比,差異無統(tǒng)計學意義(P>0.05)。如表3。
3討論
隨著醫(yī)療技術(shù)的不斷發(fā)展,輸血治療在臨床上的應(yīng)用越來越廣泛,此種治療方法對改善患者的病情、挽救患者的生命有著十分重要的作用[3]。目前我國血液供應(yīng)較為緊張,因此臨床輸血合理性十分重要,合理的輸血對疾病的治療有積極作用,而不合理的輸血治療會對治療造成負面影響,甚至會危及患者的生命安全[4]。
合理輸血的定義為:在對患者輸血時要有明確的輸血目標,且患者符合輸血的指征,通過輸血后可以達到預(yù)期的目標,在輸血前可以使用其他其他制品代替輸血,則應(yīng)積極的替代,減少輸血量[5]。通過研究得出,2019年合理輸血百分比明顯高于2018年合理輸血百分比,兩組數(shù)據(jù)差異具有統(tǒng)計學意義(P<0.05);2019年與2018年不合理輸血類型對比,差異無統(tǒng)計學意義(P>0.05);2019年與2018年不合理輸血科室對比,差異無統(tǒng)計學意義(P>0.05)。我國是人口大國,在輸血治療時容易出現(xiàn)不合理輸血情況,對患者的身心健康和經(jīng)濟壓力有負面影響;在本次研究中,2018年有著明顯的輸血不合理現(xiàn)象,而2019年不合理輸血情況得到明顯改善,這是因為在2018年期間醫(yī)務(wù)人員對合理輸血不夠重視,導致大量不合理輸血的出現(xiàn),在2019年期間,醫(yī)務(wù)人員逐漸重視合理輸血的重要性,并采取多種措施促進合理輸血。
通過對2018年和2019年不合理輸血情況進行分析,得出不合理輸血的原因有以下幾點:一、醫(yī)務(wù)人員缺乏足夠的理論知識和臨床經(jīng)驗,對血液中各個成分的生理作用不夠了解,對患者實際所需的輸血量不能準確判斷,進而無法準確的評估輸血指征;二:醫(yī)務(wù)人員在進行輸血評估時,仍然按照以往的臨床經(jīng)驗和陳舊的理論知識,部分醫(yī)生對現(xiàn)在的輸血指征持懷疑態(tài)度,進而無法指定合理的輸血指征;部門醫(yī)務(wù)人員在工作中,只要患者有出血現(xiàn)象,就會采取輸血措施,進而出現(xiàn)輸血不合理現(xiàn)象;三:醫(yī)務(wù)人員對不同出血患者的臨床癥狀不能準確的判斷,進而無法確定輸血的種類和輸血的數(shù)量;四:醫(yī)生不熟悉不同血液制品的作用于適應(yīng)癥,進而無法對患者合理的輸血;五:對于麻醉處理時患者的輸血,醫(yī)務(wù)人員不能明確否定權(quán)和決定權(quán),容易出現(xiàn)輸血分歧現(xiàn)象,無法正確的輸血;六:在臨床用血時,用血申請審核不嚴,或者缺乏權(quán)威性,導致不合理輸血情況的出現(xiàn)[6]。
不合理輸血會造成嚴重的危害,因此需要制定合理的措施,以保證輸血的合理性。為了提高輸血合理性,可以從以下方面著手:一:制定專業(yè)性輸血指征,切實評估用血合理性,醫(yī)務(wù)人員在開展輸血指征評估時,要嚴格按照衛(wèi)生部頒發(fā)的相關(guān)用血指南進行評估,同時要根據(jù)患者手術(shù)類型的不同、疾病類型的不同進行輸血指征的評估,同時輸血管理委員會與用血科室要積極參與到輸血指征評估的工作中,通過分析和討論,制定出我院的輸血指南,此指南必須得到臨床醫(yī)生的普遍認可,同時要符合臨床用血的實際要求,進而提升我院臨床輸血的合理性、規(guī)范性;二:重視用血相關(guān)知識的培訓工作:要對臨床醫(yī)生進行全面的培訓,使醫(yī)生能夠掌握用血指征和相關(guān)規(guī)范制度,使醫(yī)生能夠掌握患者循環(huán)病理特點和生理特點,結(jié)合輸血基礎(chǔ)理論、不同血液成分的功能等知識,提升醫(yī)生對臨床輸血的認知;培訓期間,結(jié)合以往不合理輸血案例,詳細講解不合理輸血出現(xiàn)的各種因素,使醫(yī)生在以后的工作中能夠避免這些因素的出現(xiàn);在集中學習后,可以采取小范圍培訓的方式進一步提升醫(yī)生對合理輸血的認知,熟練掌握臨床輸血的相關(guān)指征;三:制定合理的用血管理制度,并促使制度落實:用血科室醫(yī)生要與臨床醫(yī)生對患者的用血指征進行評估,制定合理的用血;積極發(fā)現(xiàn)每月不合理輸血情況,然后通報分析不合理用血案例,對用血情況進行改進,提升臨床輸血合理性,規(guī)范麻醉醫(yī)生與手術(shù)醫(yī)生的工作,麻醉醫(yī)生要加強對患者手術(shù)過程中用血情況和失血情況的監(jiān)測,并全權(quán)負責各項監(jiān)測結(jié)果。目前我院已經(jīng)建立了三級用血管理體系,對臨床合理用血層層把關(guān),能夠及時發(fā)現(xiàn)不合理輸血的出現(xiàn)并會及時分析相關(guān)原因,針對原因進行持續(xù)的改進,有效提升輸血的合理性。
綜上所述,臨床不合理輸血的原因主要為醫(yī)生的臨床經(jīng)驗不足、理論知識陳舊、沒有標準化的規(guī)范等,為了提高臨床輸血合理性,需要制定專業(yè)的輸血指征,對醫(yī)生進行全面的培訓工作,制定合理的用血管理制度。
參考文獻
[1]劉玢,朱躍輝,何麗婷,等.兩次PDCA循環(huán)持續(xù)改進骨科手術(shù)用血合理率及輸血病歷缺陷率[J].血栓與止血學,2019,25(4):572-577+580.
[2]辛宏杰,翟紅艷,賈波,等.輸血病歷評估機制對臨床合理用血的作用探討[J].河南醫(yī)學研究,2019,28(19):3493-3495.
[3]過勇杰.血栓彈力圖在指導產(chǎn)后出血患者合理輸血中的應(yīng)用價值[J].中國高等醫(yī)學教育,2018,32(1):136-136.
[4]彭偉如,馮奕習,李漢秋.血栓彈力圖在骨科的術(shù)后大出血患者合理輸血中的應(yīng)用價值分析[J].現(xiàn)代診斷與治療,2019,30(16):2881-2883.
[5]胡勁輝,肖慶,黃翠園.血栓彈力圖檢測指導臨床合理輸血分析[J].黑龍江醫(yī)藥,2018,31(01):119-120.
[6]李紅,徐健.加強用血質(zhì)量管理促進臨床合理用血的相關(guān)分析[J].中國醫(yī)藥科學,2019,9(03):147-149+219.

