頸后路單開門椎管成形術中門軸斷裂相關原因分析及對臨床療效的影響
霍喜衛, 李東風, 胡成棟 , 李彥飛, 王 飛, 王 瑞
(河北省邯鄲市中心醫院, 河北 邯鄲 056001)
單開門椎管成形術是治療脊髓型頸椎病的一種有效術式,根據“椎管擴容”原理,在椎板兩側開槽后,以癥狀輕側為軸,重側為門將椎板掀開,從而增加椎管的有效容積達到解除脊髓壓迫的目的[1]。隨著手術例數的增多,術中門軸斷裂現象逐步引起了國內外專家的關注。秦德安等[2]通過分析單開門術后療效不佳患者的臨床資料,發現有2例為門軸骨折塌陷壓迫神經根和脊髓導致;有國外學者借助CT掃描發現,門軸斷裂不是罕見事件,發生斷裂的椎板占到開門總節段數的56.8%[3,4]。由于開門的椎板在黃韌帶的連接下形成一個整體,術中即使出現門軸斷裂也不容易被發現,因此很難給予適當的補救措施。門軸斷裂是否會影響術后療效,現有文獻未見詳細報道。為此,筆者回顧性分析了214例接受單開門椎管成形術治療的患者資料,根據門軸是否斷裂進行分組,進而比較兩組在臨床療效上存在的差異,并探討門軸斷裂的相關因素。
1 資料與方法
1.1一般資料:將2014年5月至2018年10月在邯鄲市中心醫院接受單開門椎管成形術治療的214例脊髓型頸椎病患者納入到研究中,術后第3天時行CT掃描,根據椎板門軸是否斷裂將患者分為斷裂組(58例)和完整組(156例)。納入標準:①術后均接受頸椎CT掃描,門軸情況清晰易辨;②多節段受壓(≥3節)的脊髓型頸椎病;③術后隨訪時間>12個月;④均簽署知情同意書,表示愿意參加此實驗。排除標準:①頸椎失穩或后凸畸形者;②合并胸椎管狹窄或腰椎管狹窄;③頸椎骨折、結核或腫瘤患者。兩組患者在性別、年齡、病程、開門節段等方面比較無顯著統計學差異,具有可比性(P均>0.05),見表1。本研究獲得醫院倫理委員會批準。
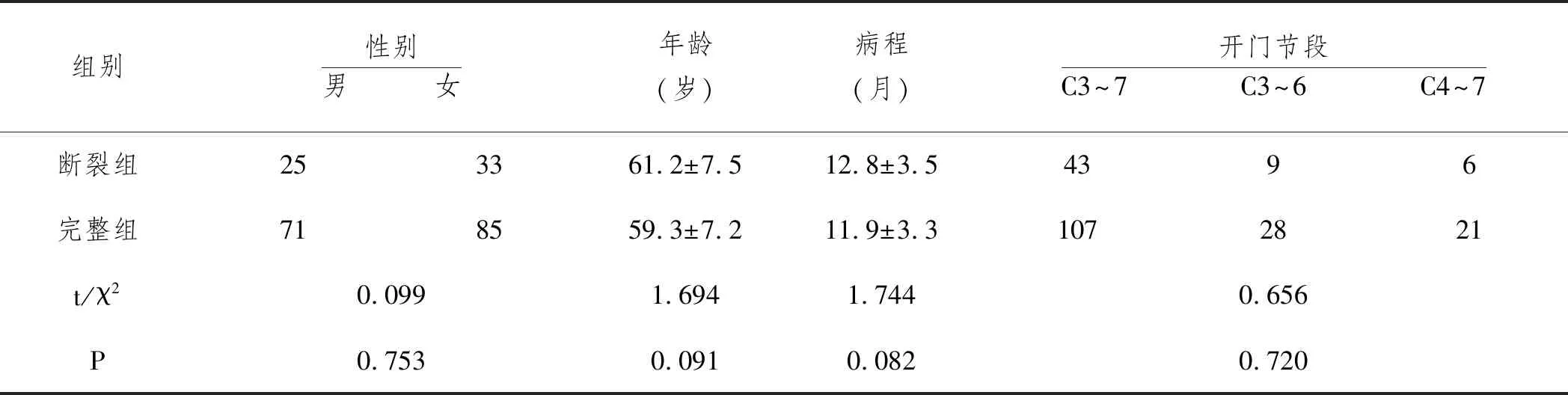
表1 兩組患者一般資料比較
1.2手術方法:頸后正中切口,分離顯露減壓節段的棘突、椎板,3mm高速磨鉆雙側開槽,門軸側保留內側皮質,切斷頭尾端椎板間黃韌帶,將椎板緩慢掀開至35度~50度,選擇合適長度的微型鈦板支撐在開門側椎板和側塊間,以6mm螺釘固定鈦板,嚴密縫合傷口。
1.3影像學測量及骨密度測定:術后3d常規進行CT掃描,觀察椎板開門角度、開門位置、門軸是否斷裂。椎板開門角度:在橫斷面CT上,椎板外緣與門軸頂點連線的延長線與兩側關節突內側緣連線所成的夾角(a)(圖1~2)。開門位置用門軸距中線距離來判斷,即門軸與兩側椎板頂點的距離。門軸斷裂:椎板門軸處內外側皮質缺損或內側皮質不連續,伴或不伴椎板的移位、塌陷等[1]。以頸椎曲度指數(cervical curvature index,CCI)評估頸椎曲度變化情況[2]。采用雙能X線骨密度儀(美國Hologic)檢測腰部、髖部及股骨頸的骨密度,取三者的平均值作為最終測定結果。
1.4術后神經功能評價:采用日本矯形外科協會(Japanese Orthopaedic Association, JOA)脊髓功能評分表(17分法)對患者神經功能狀態進行評估[2];神經功能改善率=(術后JOA評分-術前JOA 評分)/(17-術前JOA評分)×100%。軸性癥狀:表現為頸部及肩背部的疼痛,其嚴重程度采用視覺模擬評分(Visual analogue scale, VAS)10分法進行評估。
2 結 果
術后CT掃描發現,兩組在開門位置上比較無顯著統計學差異(P>0.05);斷裂組的椎板開門角度顯著大于完整組,而骨密度則顯著低于完整組,差異均具有統計學意義(P均<0.05),見表2。術后兩組患者的JOA評分較術前有顯著升高,且維持至末次隨訪時差異有統計學意義(P<0.05),神經功能恢復率組間比較無統計學差異(P>0.05);兩組患者的VAS評分均較術前有顯著升高(P<0.05),且術后不同時間點斷裂組的分值明顯高于完整組(P<0.05),見表3。術后兩組患者的CCI均得到較好維持,手術前后比較無統計學差異(P>0.05),不同時間點組間比較亦無統計學差異(P>0.05),見表2。

表2 兩組患者影像學數據比較
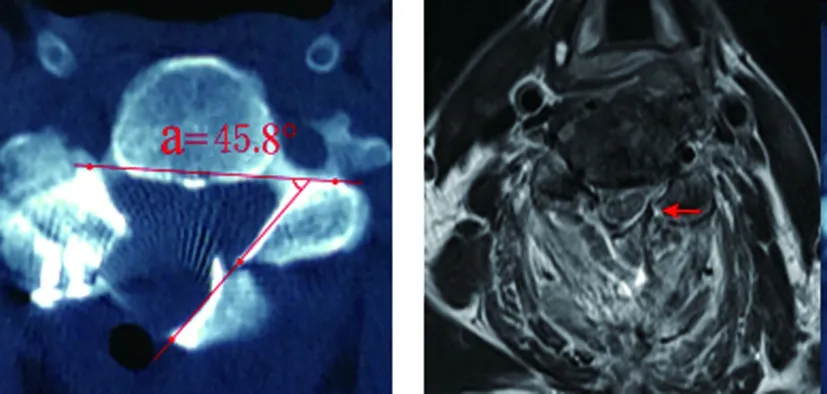
圖1 椎板開門角度為45.8度,門軸斷裂并向椎管內塌陷,脊髓輕度受壓(紅箭頭)。

圖2 開門角度為35.5度,門軸皮質完整
3 討 論
單開門椎管成形術中要想使椎板獲得即刻穩定,首先需要足夠強度內固定物的支撐和固定,另外還需門軸內側皮質的完整。但隨著手術例數的不斷增加,術中發生門軸斷裂的病例報道越來越多。李文慶等[5]報道了1例兩節段門軸斷裂伴椎板塌陷的患者,脊髓輕度受壓但神經功能改善未受影響,遂未行翻修治療;而秦德安等[2]報道的2例門軸斷裂并塌陷的病例出現神經根和脊髓受損癥狀,遂再次手術將塌陷的椎板切除。而術后借助CT掃描,Chen等[3]發現有高達56.8%(163/283)的椎板在開門過程中門軸側皮質完全斷裂。在本研究中,所納入的214例患者中有58例(27.1%)出現門軸斷裂。由于椎板呈整體掀開,門軸斷裂在術中不易被發現,且術后患者缺乏典型的臨床癥狀,往往需要借助CT掃描才能發現皮質的斷裂[6];出現椎板塌陷的部分病例仍存在壓迫頸脊髓的風險。因此,積極探尋導致椎板斷裂的危險因素及如何處理斷裂的椎板是應對這一問題的關鍵。
Hur等[7]通過研究發現,椎板的結構特點、門軸的開槽寬度、開門角度及開門位置與門軸斷裂密切相關。而Lee等[4]則認為,開門位置與椎弓根距離過遠(>1.9mm)是導致門軸斷裂密的主要因素。從椎板的解剖結構來看,每個椎板的厚度和寬度都存在很大差異。有學者通過對人體標本進行測量發現,C5的椎板最薄(3.3mm),C4和C5的椎板最窄(均為13.0mm)[8];因此,在磨鉆開槽的過程中,越薄越窄的椎板斷裂的風險就越大。在本研究中,筆者通過組間數據比較發現,門軸斷裂組的椎板開門角度顯著大于完整組(44.6度 vs 38.3度),而骨密度值則明顯低于完整組(-2.4SD vs -1.9SD),兩組在開門位置上無顯著差異。從生物力學上分析,椎板開門角度越大,門軸所承受的應力就越大,術中發生皮質斷裂的幾率就高[9];而骨密度減低則預示著骨量減少及骨的脆性增加,在外力作用下出現骨折的風險增大[10]。雖然離側塊越近椎板的厚度越大,理論上出現門軸斷裂的可能性就越低,但在臨床操作中,開槽位置距側塊過近會增加開門的難度,反復的操作亦可增加門軸斷裂的風險。
在本研究中,椎板開門后均給予微型鈦板固定,術后兩組患者的神經功能均較術前有顯著升高,且斷裂組在神經功能恢復率上與完整組無顯著差異(62.5% vs 63.8%);兩組患者的CCI均得到較好維持,組間比較亦無統計學差異。微型鈦板不僅具有良好的固定效果,還有強大的支撐作用,可以實現椎板的即刻穩定性,在維持頸椎穩定性、降低再關門及促進門軸融合等方面要顯著優于絲線懸吊和錨釘懸吊[11]。筆者認為,在鈦板的支撐固定下,椎板不易發生塌陷,從而保證了椎管的通暢性和神經功能恢復的顯著性。有文獻報道,單開門術后有軸性癥狀的發生率高達34.3%,且與椎板的固定方式、門軸融合情況及開門角度密切相關[12]。鞏騰等[12]發現,鈦板固定聯合門軸側植骨可以促進門軸的融合,并顯著縮短軸性癥狀的病程。程真等[1]則認為,開門角度過大會增加軸性癥狀的發生率。在本研究中,術后兩組患者的VAS評分均顯著升高,但斷裂組在術后不同時間點的分值均顯著高于完整組,這說明門軸斷裂亦是導致軸性癥狀的一個危險因素。筆者認為,斷裂的門軸在頸椎活動時會產生微動,這樣會刺激骨折斷端周圍的痛覺神經末梢放電,從而加重患者頸肩部的疼痛程度。
綜上所述,門軸斷裂與開門角度過大及骨密度減低密切相關,微型鈦板的固定可以維持椎板的穩定性及促進門軸的融合,門軸斷裂不會影響到神經功能恢復效果及頸椎曲度的維持,但會增加軸性疼痛的程度。

