雙眼局限性脈絡膜凹陷合并右眼中心性漿液性脈絡膜視網膜病變1例并文獻復習
徐銘超 謝學軍 何希 程小芳 羅雪妮 楊藝
1 臨床資料
患者,男,32歲,因“右眼視力下降、視物變形、視物變暗1周”于我院就診。2年前右眼玻璃體腔注射抗VEGF(血管內皮生長因子),無其他全身病史及家族史。查體:右眼視力0.6,左眼視力1.0。雙眼眼前節未見異常。OCTA示:右眼底紅外影像顯示后極部圓形漿液性脫離,OCT掃描相關區域視網膜神經感覺層漿液性脫離,脫離處脈絡膜有局限性的凹陷(圖1);左眼黃斑區結構尚可,中央凹旁有一局限性脈絡膜凹陷(圖2)。眼底彩照示:右眼可見明顯神經上皮下漿液性脫離(圖3)。FFA檢查示:右眼黃斑區熒光素滲漏點呈墨漬樣擴散(圖4)。診斷:右眼中心性漿液性脈絡膜視網膜病變(CSC)、雙眼局限性脈絡膜凹陷(FCE)。
2 討論與文獻復習
1959年, Klein[1]通過研究1例2月齡嬰兒尸眼,首次報道了該疾病的存在。2006年, Jampol等[2]通過使用光學相干斷層掃描(OCT)對一名62歲的女性近視患者檢查時首次發現了這種特殊的脈絡膜視網膜改變,并且描述了該病例中患者視力具有穩定性。2011年, Margolis等[3]將這種疾病命名為局限性脈絡膜凹陷(FCE),并且發現該疾病無明顯的種族或性別偏差,且大多數病例臨床表現平穩。而Kumano等[4]通過對2名FCE患者的SD-OCT檢查推測FCE發生的位置及光感受器尖端和視網膜色素上皮之間分離是導致FCE患者視物變形的原因。隨著SD-OCT技術的應用,能夠更加直觀的檢測FCE的表現,目前FCE的散發病例OCT特征表現為[5]在具有正常
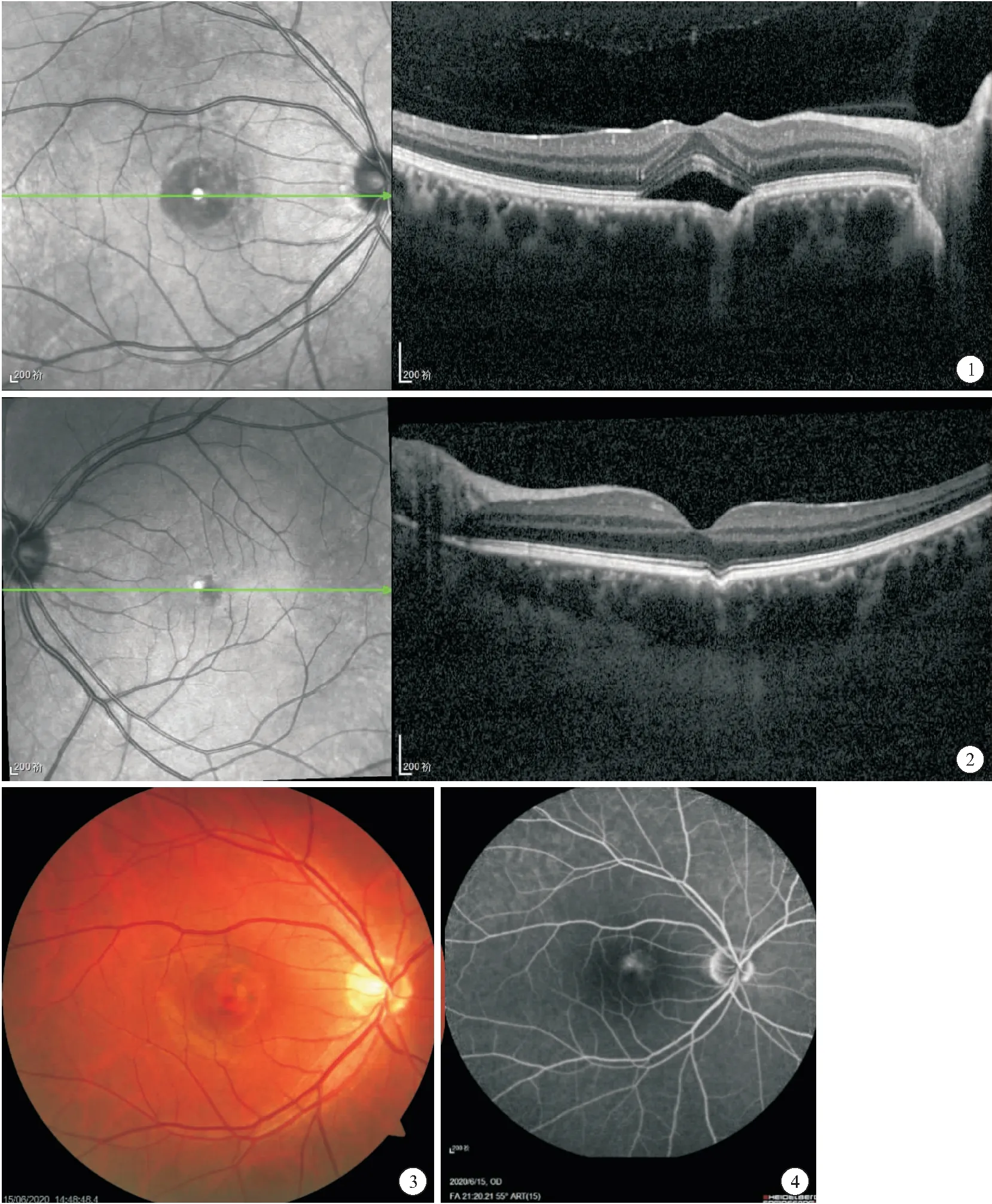
圖1 右眼后極部圓形漿液性脫離,右眼OCT視網膜神經感覺層漿液性脫離,脫離處脈絡膜有局限性的凹陷。圖2 左眼黃斑區中央凹旁有一局限性脈絡膜凹陷。圖3 右眼眼底彩照神經上皮下漿液性脫離。圖4 右眼 FFA檢查示黃斑區熒光素滲漏點呈墨漬樣擴散
結構的黃斑中心凹周圍下方脈絡膜變薄,明顯凹陷,內部的反射增高,凹陷部位包括視網膜 Bruch 膜層至外核層,視網膜外叢狀層和視神經纖維層正常。凹陷的視網膜外核層較未凹陷的視網膜外核層明顯增厚;凹陷處外界膜和光感受器內外節完整。
Margolis等[3]根據橢圓體區和RPE在凹陷處是否分離,將FCE劃分為緊密型FCE與分離型FCE。緊密型即橢圓體區和RPE層在凹陷處無分離且外核層相較未凹陷處厚;分離型FCE即橢圓體區和RPE層在凹陷處分離,其間存在低反射區(可能是視網膜下積液導致)。緊密型FCE進展緩慢但穩定,凹陷處脈絡膜會隨年齡的增長變薄,RPE層代謝功能下降,感光細胞逐漸脫離RPE層,導致緊密型FCE逐漸轉變為分離型FCE。分離型FCE存在更多不穩定因素。Shinojima 等[6]按照 OCT 圖像上 FCE 的形態差別,將FCE分為圓錐形、碗型、混合型,本病例中的患者就符合圓錐形FCE的形態改變。
FCE發病年齡多處于中老年[7],無明顯性別差異。
FCE在黃斑區顯示為不規則黃白色斑塊。FFA顯示與病變區位置相對應的窗樣缺損。早期ICGA圖像呈弱熒光,晚期ICGA圖像上可見斑塊或點狀強熒光。OCT顯示嵌合帶區、橢圓區和視網膜色素上皮/Bruch復合區不連續[8]。
Ellabban 等[9]研究發現7.8%的CSC患者有FCE。在這些患眼中,FCE可能是由于脈絡膜結締組織的局灶性瘢痕引起RPE回縮而形成的。此外,病例中的9只患眼中有3只患眼,在CSC處于活動期時,OCT表現為感光細胞尖端與RPE層分離,患者出現視物變形、變暗;當CSC處于消退期時,OCT下表現為感光細胞尖端附著于RPE層,視物變形、變暗情況明顯好轉。有1只患眼中感光細胞與RPE層的位置并未隨CSC的變化而改變。由此可推測CSC與FCE存在一定程度的關系,但其中具體的機制仍不明確。根據劉光輝等[10]針對32例FCE的研究,SD-OCT顯示37只眼均有脈絡膜凹陷。其中29只眼為單發病灶,3只眼表現為2~3個獨立病灶,15只眼展現出光感受器尖端與RPE層之間的分離,與分離型FCE一致。且隨訪期間患眼中發生中心性漿液性脈絡膜視網膜病變和脈絡膜新生血管各一例。Lim等[10]研究發現AMD、CNV和CSC患者中FCE患病率分別為2.9%,0%和1.2%。
本病例中患者的OCT形態特征基本與圓錐形以及緊密型FCE的形態一致,患者雙眼FCE伴右眼CSC佐證了FCE與CSC有一定的聯系,但具體的發病聯系與進程仍不明確。因此對于CSC等疾病,應注意予以OCTA等相關檢查觀察是否伴發FCE,此外應對該患者密切隨訪,防止患者從錐形FCE、緊密型FCE向碗型FCE、分離型FCE轉變。

