不同手術時機行老年顱腦外傷手術的治療效果對比
楊 洋
(錦州市中心醫院神經外科,遼寧 錦州 121000)
顱腦外傷屬于臨床上比較常見的疾病類型,主要是由于外界暴力對人體頭部進行直接或是間接的作用,從而引發腦震蕩、頭皮血腫、腦挫傷及顱內血腫等諸多病癥[1-2]。近年來,隨著我國人口老齡趨勢的不斷加深,老年顱腦外傷患者在臨床所占的比例呈逐年上升的趨勢,對患者的生活質量及身體健康造成嚴重的影響。對于老年顱腦外傷患者來說,其通常合并患有其他類型的慢性疾病,加之老年人的代償力及身體的基礎狀況往往較差,治療過程中極易引發諸多并發癥,因而臨床應當給予老年顱腦外傷患者足夠的重視,首先應對其受傷特點及情況進行評估,然后確定是否需要手術,同時手術時機的選擇對于手術效果及患者預后也至關重要[3]。隨著醫學科學技術的不斷發展和成熟,針對老年顱腦外傷患者臨床治療的研究越來越多,致力于改善患者預后,促進患者早日康復。此次研究以我院2017年2月-2019年2月所收治的老年顱腦損傷患者作為研究對象,依照手術時機的不同對其分別給予手術治療,觀察并比較相應治療效果,旨在為相關的醫學研究及臨床實踐提供借鑒。現將此次研究報告如下。
臨床資料
1 一般資料:選取2017年2月-2019年2月期間我院所收治的老年顱腦外傷患者為此次的研究對象,納入標準:所有患者均經腦電圖等相關檢查后診斷為顱腦外傷;患者年齡均在 60 歲及以上;所有患者對此次研究均知情并簽署知情同意書。排除標準:所有患者均排除心肺功能障礙;配合性與依從性較差者;合并患有重要臟器功能障礙者。回顧分析患者臨床資料,依照不同的手術時機分2組,觀察組患者28例,其中男性16例,女性12例;患者年齡分布在60-85歲,中位年齡為(67.48±5.12)歲;其中包括12例為車禍傷,8例為跌撲傷,4例為高處墜落,4例為擊打傷;患者基礎性疾病包括:16例有高血壓,14例有糖尿病,8例有慢性支氣管炎,4例有冠心病。對照組患者24例,其中男性14例,女性10例;患者年齡分布在61-86歲,中位年齡為(68.35±5.08)歲;其中包括12例為車禍傷,8例為跌撲傷,2例為高處墜落,2例為擊打傷;患者基礎性疾病包括:16例有高血壓,12例有糖尿病,8例有慢性支氣管炎,4例有冠心病。針對2組患者的臨床資料(如性別、年齡、受傷類型等)予以統計學分析,結果有P>0.05,因而二者具有可比性。
2 方法:觀察組患者于昏迷前,且瞳孔未發生改變時給予手術治療,根據患者顱腦損傷的類型選擇合適的手術方式,主要有顱內減壓、血腫清除、去骨瓣減壓術以及腦壞死組織清除術等;在手術后對患者施以抗感染、降低顱內壓、維持水電解質平衡以及營養神經等臨床常規治療。對照組患者于昏迷后,且患者瞳孔散大時給予手術治療,其手術方式及術后處理方法均與觀察組患者相同。手術后對所有患者積極給予并發癥護理,應給予抗感染、吸道管理技術以及維持多臟器的穩態等相關護理措施。
3 評價指標:觀察并比較2組臨床治療效果,統計2組患者致殘率、死亡率及并發癥發生率,療效評定標準如下[4]:顯效:治療后,患者其頭暈、惡心等臨床癥狀均徹底消失,且思維、意識均正常,沒有運動性障礙;有效:經治療后,患者體狀況明顯好轉,且各項臨床癥狀也明顯緩解,思維、意識及運動功能等均受到輕度的影響;無效:治療后,患者體征狀況及臨床癥狀均沒有明顯變化,且思維、意識及運動功能等均受到嚴重的影響。運用WHO QOL-100量表對手術前后患者的生活質量(QOL)進行評分,共包含心理、軀體、社會關系、環境、獨立能力及日常活動等6個維度,總分以120分計,相應分值越高則表示患者的生活質量越好[5]。
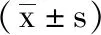
5 結果
5.1 2組臨床治療效果比較:觀察組治療總有效率為92.86%,比對照組的58.33%明顯偏高,對比差異具有統計學意義(P<0.05)。具體詳見表1。

表1 2組臨床治療效果比較(n,%)
5.2 2組患者治療后致殘率與死亡率比較:觀察組患者致殘率、死亡率均比對照組明顯偏低,對比差異具有統計學意義(P<0.05)。具體詳見表2。

表2 2組患者治療后致殘率與死亡率比較(n,%)
5.3 2組治療前后QOL評分比較:手術前,2組患者其QOL評分對比差異不具有統計學意義(P>0.05);而術后1年,觀察組患者QOL評分比對照組明顯偏高,對比差異具有統計學意義(P<0.05)。具體詳見表3。
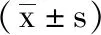
表3 2組治療前后QOL評分比較
討 論
顱腦外傷在臨床上比較常見,其中15-24歲與75歲以上的人群所占比例最高[6],對于老年顱腦外傷患者其身體狀況往往較差,常合并有其他類型的慢性疾病與系統疾病,因而其致殘率與死亡率也明顯偏高,此次研究針對老年顱腦外傷患者其手術治療時機的選擇對其臨床效果及預后的影響。老年顱腦外傷患者表現出以下幾方面比較鮮明的特點[7]:(1)老年患者的骨密度隨年齡增長而下降,其骨強度比年輕人明顯偏低,特別是老年患者的顱底骨質比較薄,極易發生顱底骨折;(2)此類患者其顱縫的膠原纖維明顯減少,相應骨化現象比較明顯,對于壓力的緩解能力大大下降,因而老年人在外界暴力的作用下極易引發創傷性的腦組織損傷;(3)此類患者的大腦中出現一定程度的相應退行性病變及腦萎縮癥狀,一些老年患者的腦實質功能明顯減退,甚至超過20%,且中樞神經的功能也出現衰退,其蛛網膜的下腔比年輕人明顯偏寬,一旦遭受外力作用,極易導致斷裂,致使硬膜下腔出血,此時在患者顱腦損傷時期代償能力下降,相應臨床癥狀也趨于復雜,因而針對老年顱腦外傷患者應給予全面的檢查和密切的監測,以減少誤診及漏診等不良事件的發生;(4)此類患者具有認知功能障礙,其反應往往比較遲鈍、意識及感覺出現異常,加之其顱內高壓將出現對應代償能力,這將在損傷病情的診斷和評估中的難度增大,因而很難對手術的時機予以準確的把握;(5)老年患者多具有動脈硬化,且血管的彈性較差,且收縮力明顯下降,因而在損傷出血以后很難有效止血,從而導致多發性的出血癥狀。
相關研究表明,對于老年顱腦外傷患者的手術治療應給予嚴格的限制,針對嚴重的挫裂傷、凹陷骨折以及顱內血腫等比較嚴重的損傷類型可選擇給予手術治療,其余損傷類型應首先給予內科的保守治療;另有研究認為對于老年顱腦外傷患者的臨床治療其手術禁忌并不嚴格,只要其手術指征明確就應當盡早給予手術[8]。基于筆者個人的經驗來看,對于老年顱腦外傷患者經臨床診斷明確其病情以后可以及早的給予手術治療,但鑒于老年患者其各臟器的功能下降,多往往合并患有其他的基礎性疾病,對于手術的耐受性也較差,因而在手術時應當十分小心,并要對手術時間及手術范圍予以嚴格的控制。在臨床上針對老年顱腦外傷患者是否需要給予手術治療,應當綜合考慮其意識、出血狀況、損傷的程度以及腦干的受壓情況等諸多方面的因素,尤其是要對患者腦干形態的變化進行重點的觀察和評估。如果患者具有嚴重的意識障礙,應當對其進行格拉斯哥昏迷指數(GCS)評分予以綜合性評估,在評分下降至少2分時應盡快給予CT等相關影像檢查和診斷,如果患者其病情出現惡化的跡象應當立即給予手術治療。血腫體積不足30ml時,如果已經給予相應脫水治療仍然不能明顯改善患者病情時,同樣應及時給予手術治療。此次研究以我院收治的老年顱腦損傷患者作為研究對象,患者分別以不同手術時機進行治療,通過比較2組患者的手術結果顯示,觀察組(昏迷前,其瞳孔未改變時手術)治療總有效率為92.86%,比對照組的58.33%明顯偏高,且觀察組患者致殘率、死亡率以及并發癥的發生率均比對照組明顯偏低,這與朱海燕等[9]的研究結果相似,其認為對于老年顱腦損傷患者早期給予手術治療有助于改善手術效果,降低致殘率、死亡率及并發癥發生率;手術前,2組患者其QOL評分對比差異不具有統計學意義,而術后1年,觀察組患者QOL評分比對照組明顯偏高,這與張世軍等[10]研究結果相似,表明對于老年顱腦損傷患者早期(昏迷前,且瞳孔未改變時)行手術治療有助于提升患者生活質量,改善預后。
綜上所述,對于老年顱腦外傷患者在其昏迷前,且瞳孔未改變時給予手術治療,有助于提升治療效果,改善其生活質量,降低致殘率和死亡率,因而在臨床上具有積極的推廣價值和意義。

