早期夾閉引流管對全膝關節置換術術后出血及膝關節功能恢復的影響
李秀榮
(凌源市中心醫院骨外科,遼寧 凌源 122500)
全膝關節置換術是骨科常見手術方式,對患者造成嚴重創傷,術后出血量較大,隨著醫學技術發展,控制性低壓技術得以發展,在手術中應用可減少出血量,且手術治療時術前預存自體血,配合術后引流血回輸,在很大程度上減少了失血量,但很多患者術后仍存在引流偏多情況,嚴重影響患者關節功能恢復[1]。全膝關節置換術術后出血量較大受諸多因素影響,具體包括假體類型、手術入路、止血藥物應用等,且近年來臨床日漸重視引流夾閉時間影響情況探究。鑒于上述研究背景,本文確定全膝關節置換術患者作為研究樣本,探究不同引流方式對患者術后影響,旨在為臨床治療工作提供有效指導,報告如下。
臨床資料
1 一般資料:選定在本院接受全膝關節置換術治療患者86例,研究時段自2017年1月-2018年12月,按照引流管夾閉情況進行分組,分對照組43例、觀察組43例。對照組男性患者27例,女性患者16例,年齡49-68歲,平均(58.63±3.21)歲;觀察組男性患者28例,女性患者15例,年齡49-69歲,平均(59.21±3.44)歲。全部患者均確診為骨關節炎,符合全膝關節置換術指征,排除同側膝關節既往手術史患者和凝血功能障礙患者,2組患者一般資料組間差異對結果影響較小,可比較。
2 方法:全部患者接受全膝關節置換術治療,均由同一位醫生完成手術,行膝關節正中切口髕骨旁入路,人工假體選擇Zimmer InnexTM-Knee System,安裝完畢后放置止血帶,關閉切口,常規設置血漿引流管,患者接受相同負壓引流,醫護人員密切觀察引流液顏色、性質和引流量情況,并對患者進行定期檢測,判斷腫脹、淤血、瘀斑發生情況和程度,做好相關記錄工作。對照組患者處于持續引流狀態,觀察組術后夾閉2小時,并于術后24小時拔除引流管,根據患者患肢恢復情況制定后續康復方案,盡量指導患者進行早期康復訓練。
3 觀察指標:(1)出血量統計。于術后12小時、24小時統計總出血量;(2)膝關節功能評分。使用膝關節功能評分量表(Keen Society Score,KSS),包括疼痛(分平地行走和爬樓梯2種情況,50分)、活動度(25分)、穩定性(分前后和內外方向,25分),若伴有屈曲畸形、休息時疼痛和過伸等情況需減分,以分值評估膝關節功能狀況,分值越高提示關節功能越佳[2]。

5 結果
5.1 2組術后出血量對比:觀察組術后12小時、24小時失血量較對照組少,P<0.05,詳見表1。

表1 2組術后出血量比較
5.2 2組膝關節功能對比:觀察組術前1天膝關節功能評分(KSS)與對照組相比存在差異,但P>0.05,術后8周2組評分均升高,且觀察組較對照組高,P<0.05,詳細數據見表2。
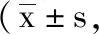
表2 2組膝關節功能評分比較分)
討 論
全膝關節置換術是骨科常見手術方式,在骨關節炎患者治療中發揮著重要的作用,且隨著手術技術的發展,臨床應用日益廣泛,但是術中需要大量截骨,且需松解軟組織,置換操作后失血量較大,且患者年齡偏大,多伴有基礎性疾病,圍術期風險較大。因此臨床日漸重視失血量控制,并積極促進關節功能恢復,改善患者術后生活質量,其中引流時間直接影響術后出血量,需結合臨床實際情況,合理制定引流方案,而早期夾閉引流管更利于患者恢復[3-4]。
本次研究結果顯示:觀察組術后12小時、24小時出血量低于對照組,術后膝關節功能恢復優于對照組,具體原因分析如下:早期夾閉引流管可促使關節腔內壓力升高,使得滲血小血管閉塞,或者在壓力作用下形成凝血塊,進而達到止血目的,但夾閉引流管會造成引流量減少情況,雖能減少出血量,但關節腔壓力升高后會伴有明顯風險,會導致患者關節腔內部血液滲透至腘窩部組織或者皮下,誘發皮下淤血,甚至增加關節感染發生率,同時關節積血增加后,會造成關節囊粘連情況,影響術后患者關節功能恢復,因此對早期引流管夾閉時間需合理控制。目前臨床關于早期夾閉引流管時間尚未形成統一定論,多選擇夾閉1小時、2小時、3小時、4小時,本次研究中選擇術后夾閉2小時,術后出血量和膝關節恢復情況較為理想,可見術后引流管不宜夾閉過長時間,與劉佳[5-6]等人研究結果一致,提示術后早期夾閉引流管更利于出血控制,且不會影響膝關節功能恢復,建議夾閉時間控制在2小時左右,夾閉時間過短會影響止血效果,過長則易加重淤血情況,影響關節功能恢復。但是由于篇幅限制,本文尚未對不同夾閉時間進行系統分析,可在今后研究中予以探究。
綜上所述,針對全膝關節置換術患者,術后早期夾閉引流管可減少出血量,促進膝關節功能恢復,臨床應用價值較高,值得借鑒。

