糖尿病住院患者并發肺結核的臨床特征分析
曾劍鋒 楊敏 唐芳 朱惠敏 陳濤 鄧國防 張培澤
結核病與糖尿病(TB-DM)共病現象及流行是全球重大的公共衛生問題。我國是全球第二大結核病高負擔國家,肺結核(pulmonary tuberculosis, PTB)形勢十分嚴峻。WHO[1]《2020年全球結核病報告》估算,2019年中國新發結核病患者約83.3萬例,死亡4萬例,結核病發病率為61/10萬。在糖尿病方面,全球每年都有1000萬例新發糖尿病患者,已成為一種在全球肆虐的慢性代謝性疾病[2]。在全球范圍內,大約16%的結核病患者并發糖尿病;糖尿病患者中結核病的發病率遠遠高于普通人群[3],給結核病的防控帶來巨大的壓力。2017年,中華人民共和國國家衛生和計劃生育委員會[4]重新修訂結核病的診斷標準,將結核病分為結核分枝桿菌潛伏感染者、活動性結核病、非活動性結核病三類。研究表明,我國糖尿病人群肺結核的發病率為7.20%[5],而非活動性結核病的發病率仍未明確,從非活動性結核病或潛伏性結核感染進展至活動性結核病的機制仍未完全闡明。本研究納入因各種原因入住我院的糖尿病患者,進行常規胸部X線攝影(簡稱“胸片”)或胸部CT檢查,懷疑肺結核者則進一步完善專科檢查,依據結核病分類標準[4],進行活動性與非活動性肺結核分類診斷,了解糖尿病并發活動性或非活動性肺結核的發病率,并比較活動性與非活動性肺結核患者的臨床特點及血糖控制情況,評估血糖控制情況與活動性肺結核之間的關系。
資料和方法
一、研究對象
橫斷面調查2018年1月至2019年12月期間因各種原因入住深圳市第三人民醫院的3003例糖尿病患者,糖尿病診斷標準參考2004年《中國糖尿病防治指南》[6],包括1型和2型糖尿病患者。3003例糖尿病患者中2648例糖尿病患者入院后進行常規胸片或肺部CT檢查,將其納入本研究;懷疑肺結核者則進一步完善專科檢查,分為活動性與非活動性肺結核兩組,在2648例糖尿病患者中,男1718例,女930例;年齡15~95歲,平均年齡(54.63±13.41)歲。
二、研究方法
參考中華人民共和國國家衛生與計劃生育委員會[4]公布的《WS 196—2017 結核病分類》,以及《肺結核活動性判斷規范及臨床應用專家共識》[7],將具有結核病相關的臨床癥狀和體征,結核分枝桿菌病原學、病理學、影像學等檢查有活動性肺結核的證據者納入活動性肺結核組;將無活動性肺結核相關臨床癥狀和體征、細菌學檢查陰性、影像學檢查符合以下一項或多項表現[a.鈣化病灶(孤立性或多發性);b.索條狀病灶(邊緣清晰);c.硬結性病灶;d.凈化空洞;e.胸膜增厚、粘連或伴鈣化]并排除其他原因所致的肺部影像學改變者納入非活動性肺結核組。同時記錄其一般臨床資料、并發癥存在情況及血糖控制情況,計算活動性肺結核、非活動性肺結核的發病率。進一步比較活動性及非活動性肺結核患者的一般情況和血糖控制情況之間的差異。
三、統計學處理

結 果
一、糖尿病住院患者并發肺結核及其他并發疾病情況
2648例住院糖尿病患者中,1.17%(31/2648)例患者并發活動性肺結核,1.21%(32/2648)患者并發非活動性肺結核,97.62%(2585/2648)患者無明顯肺結核證據。活動性肺結核患者中,男性占比90.32%(28/31),女性占比9.68%(3/31);非活動性肺結核患者中,男性占比84.38%(27/32),女性占比15.62%(5/32)。并發癥方面,47.47%的患者(1257/2648)并發高血壓;15.03%的患者(398/2648)并發冠心病;8.46%的患者(224/2648)并發慢性乙型病毒性肝炎;9.03%的患者(239/2648)并發惡性腫瘤(表1)。
二、活動性肺結核組與非活動性肺結核組患者一般情況及血糖控制情況對比分析
活動性肺結核組31例患者的平均年齡為(51.16±13.06)歲,非活動性肺結核組32例患者的平均年齡為(61.78±12.88)歲,兩組比較差異有統計學意義(t=-3.236,P=0.002);活動性肺結核組的平均糖化血紅蛋白為(9.18±2.85) %,非活動性肺結核組的平均糖化血紅蛋白水平為(8.05±1.69) %,兩組比較差異無統計學意義(t=1.884,P=0.070)(表2)。
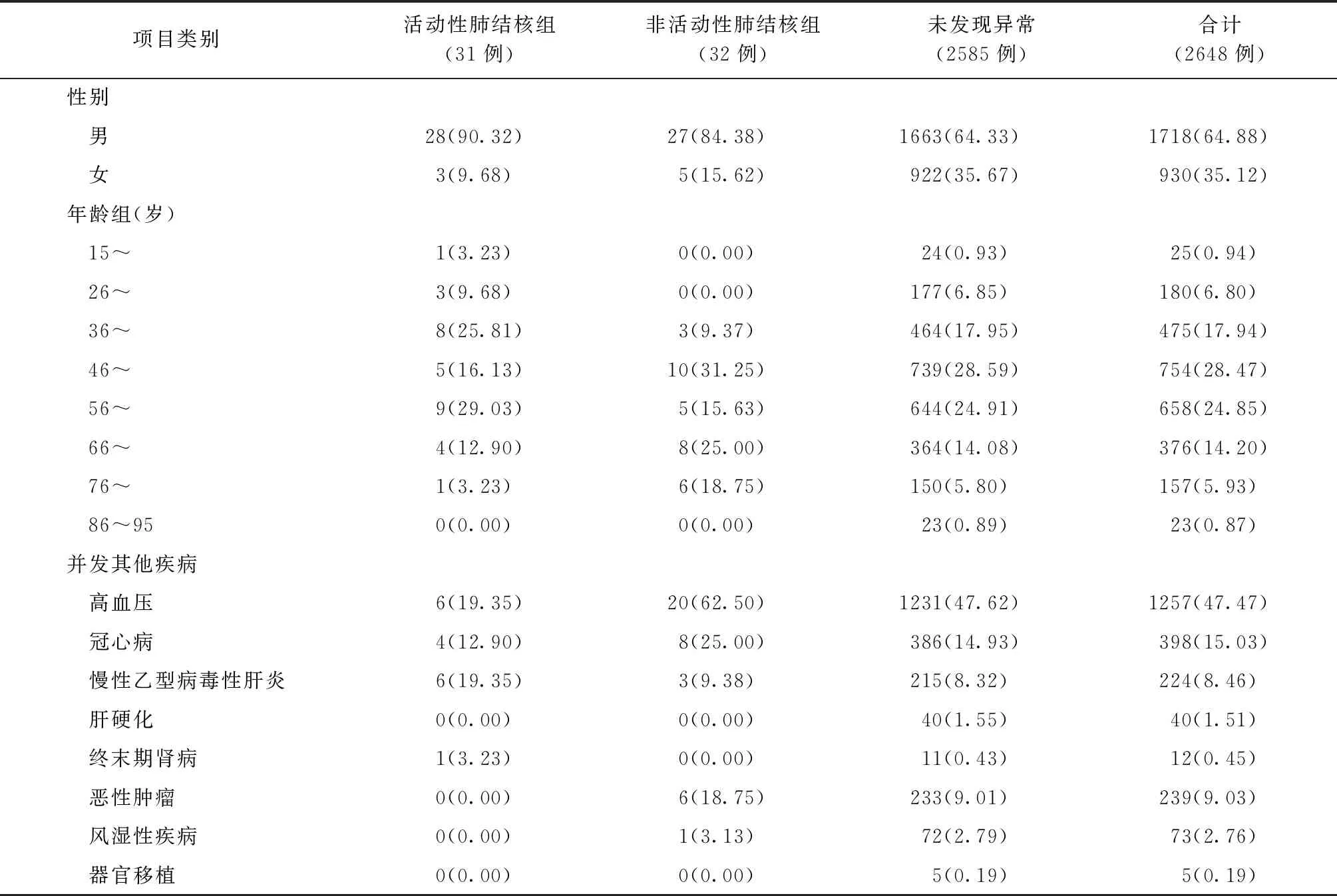
表1 不同性別、年齡組、并發其他疾病在住院糖尿病患者中的分布
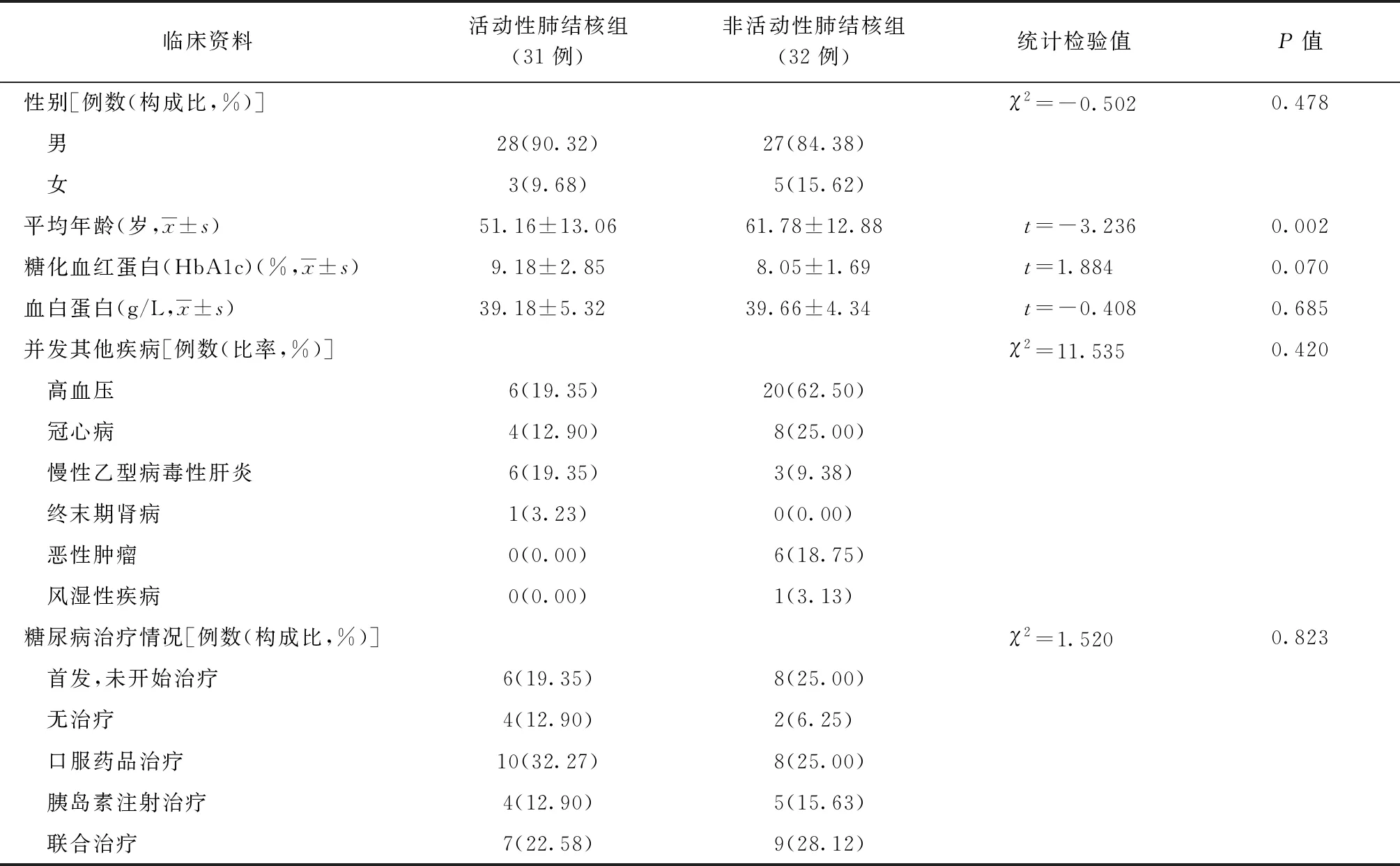
表2 各類臨床資料在活動性與非活動性肺結核患者中分布的比較分析
討 論
TB-DM是全球的重大公共衛生問題。國際防癆和肺部疾病聯合會(The Union)《糖尿病合并結核病的管理基本實踐指南》指出:糖尿病(包括 1 型和 2 型)都會增加活動性結核病的患病風險,而且TB-DM患者的結核病治療轉歸會更差[3]。我國的結核病疫情仍相當嚴峻,糖尿病發病率也逐年升高,二者互相影響,給結核病的防控帶來巨大挑戰[4]。在結核病患者中常規進行糖尿病篩查已經寫入指南,但是否有必要對糖尿病患者常規每年開展胸部肺結核篩查目前仍未有明確規定。
既往對糖尿病患者的結核病篩查表明,該人群的結核病發病率很高,從1.7%至36%不等,并且隨著普通人群中結核病患病率的上升及糖尿病的嚴重程度而增加[8-10]。我國雖然屬于結核病、糖尿病共病的高流行國家,但是在普通糖尿病患者中常規進行肺結核篩查的性價比仍存在爭議。Lin等[11]報告在中國5個糖尿病門診進行為期7個月的結核病篩查,發現糖尿病患者并發結核病的發病率高達774/10萬~804/10萬,遠遠高于普通人群的發病率,作者認為在糖尿病患者人群中常規篩查結核病十分必要。而國內汪娟等[12-13]報道2014—2015年上海市徐匯區的2年間通過影像學檢查主動篩查糖尿病患者268 673例,發現了結核病患者9例,檢出率為31.39/10萬,篩查檢出率低于該地區在過去數年的糖尿病患者的肺結核發病登記率(約為50/10萬~70/10萬),作者認為大范圍的影像學主動篩查性價比不高。近期有作者報道,在普通糖尿病患者人群中使用胸片檢查進行結核病篩查雖然簡單易行,但性價比不高,而低體質量指數(BMI),高空腹血糖(FBG)和低甘油三酸酯的糖尿病患者作為結核病重點篩查對象則具有更高的成本效益[14]。同樣,本次研究顯示,在三甲醫院對因各種原因住院的糖尿病患者進行常規胸部影像學檢查非常有必要,能及時發現活動性結核病患者,活動性結核病2年內檢出率高達1.21%,大大高于普通人群結核病的發病率;住院糖尿病患者的高活動性結核病檢出率的原因目前仍不清楚,可能與這些住院患者存在較多各個系統的并發癥有關。因此,有必要對因各種原因住院的糖尿病患者進行結核病篩查,對懷疑肺結核的患者需進一步及時完善結核病相關檢查,做到早診斷、早治療。有利于減少結核病在糖尿病住院患者中的傳播,還有利于減少結核病造成肺部結構的破壞及不可逆損傷,更有利于降低糖尿病并發結核病的發病率、致死率和提高治愈率,從而改善患者的預后和生活質量。
另外,本次研究還發現,對住院糖尿病患者進行常規肺結核篩查還能發現非活動性肺結核患者,在筆者的非活動性肺結核患者隊列隨訪資料中,發現1年內發生活動性肺結核的患者達16.67%(2/12),遠遠高于普通糖尿病患者的結核病發病率(0.2%)[14];雖然目前無相關指南要求對這部分患者進行預防性治療[15],但由于糖尿病患者特別是血糖控制不良者更易進展為活動性結核病[16],因此,對這些肺部存在非活動性結核病灶者進行嚴密的血糖水平控制及密切隨訪十分必要。目前已有多個研究表明,應用二甲雙胍控制血糖能減少糖尿病患者中由潛伏性結核感染發展為活動性結核病[17-19];所以,強調對這部分患者提前進行干預治療,可能會減少其罹患活動性肺結核的風險。當然,這需要更大樣本的前瞻性隊列研究加以驗證。
誠然,本研究存在如下幾點不足:一是本研究為單中心研究結果,未能體現我國整體情況。二是未詳細分析導致糖尿病并發活動性結核病的危險因素,如糖尿病的病程、并發癥和血糖控制情況等,未能針對各個危險因素對結核病的發生發展的影響進行分析,但總體上可從一個側面反映了糖尿病住院患者并發肺結核的發病率,尤其是活動性肺結核的發病率情況。
總之,糖尿病是發生肺結核的高危因素,對因各種原因住院的糖尿病患者應進行結核病相關篩查,以利于早期發現活動性結核病;同時對肺部存在非活動性結核病病灶的患者進行重點隨訪觀察和早期干預十分必要,有利于早期發現結核病,有效地減少結核病在院內的傳播,從而降低發病率。

