陰極經顱直流電刺激對腦卒中偏癱患者下肢運動功能的影響
向華奎,劉永杰,鄭伸伸,全超
(十堰市太和醫院 PT 科,湖北 十堰)
0 引言
經顱直流電刺激(transcranial direct current stimulation,tDCS)是一種非侵入性腦電刺激神經調控技術[1]。它通過放置在頭皮的兩個電極,以微弱直流電(1~2 mA)作用于頭皮,穿過顱骨達到相應皮層,從而起到改變大腦皮質興奮性的作用[2]。tDCS 在腦卒中后遺癥恢復中有多種運用,如提高認知功能和改善吞咽障礙等,也有許多關于tDCS 促進腦卒中后運動功能障礙的研究,但多集中于上肢,對于tDCS 改善腦卒中后下肢運動功能障礙的研究尚不充分[3]。本課題研究以tDCS陰極電刺激結合康復訓練為治療方法,采取Gait Watch 三維步態分析技術評價腦卒中偏癱患者接受干預前后下肢步行功能的改善效果,現報道如下。
1 臨床資料
1.1 納入標準
選取湖北省十堰市太和醫院康復中心2019 年9 月1 日至12 月1 日中腦卒中偏癱患者36 例,診斷符合全國第四次腦血管病會議診斷標準[4],經影像學檢查確診為腦梗死或腦出血恢復期,遺留有左側或右側不同程度的肢體偏癱,能聽懂并按指令完成任務,下肢Brunnstrom 分期在三期及以上。排除標準:①活動性肝病、肝功能不全;②嚴重心血管系統疾病;③惡性腫瘤患者;④其他神經系統疾病,尤其是前庭和小腦功能障礙;⑤單側忽略、嚴重本體感覺減退等并發癥;⑥既往有癡呆、精神病史患者。
1.2 一般資料
納入符合標準的病例共36 名,按隨機數字表法進行隨機化分組,試驗組和對照組各18 例。所有納入患者均首次發病,神志清醒,家屬配合并簽署知情同意書,兩組患者在年齡跨度、性別比例、病程時長、患肢左右方向等基線資料上均衡可比(均P>0.05)(見表1)。
2 治療方法
兩組患者均需服用各自病情的內科藥物治療和康復治療,藥物治療包括常規內科治療如穩定血壓、營養神經、調節血脂、預防卒中再發等其他一些等對癥治療。
表1 兩組患者治療前一般資料比較(±s)

表1 兩組患者治療前一般資料比較(±s)
注a:四組患者的病程、年齡經單因素方差分析結果顯示,差異均無統計學意(均>0.05);注b:四組患者性別、病因、患肢經2 檢驗結果顯示均無統計學意義(均P>0.05)。
指標 常規康復組(N=18) 常規康復+ tDCS 組(N=18) F/χ2 P性別(男/女)a 9/9 11/17 6.594 0.086病因(梗死/出血)a 11/7 8/10 3.454 0.327患肢(左/右)a 10/8 9/9 1.100 0.777病程(月)b 0.97±0.35 0.85±0.31 0.643 0.589年齡(歲)b 45.77±12.92 45.27±11.02 0.411 0.746
2.1 常規康復治療
常規康復訓練以PT 和OT 為主:①良肢位擺放:臥位時保持偏癱側下肢稍成屈曲撞,避免早期髖關節外旋和足下垂;②臥位及坐位轉換訓練:治療師指導下行翻身訓練、橋式運動等鍛煉核心肌群力量;③坐站轉移訓練:以橋式訓練為主,鍛煉腰背部核心肌群力量,保持骨盆前傾、訓練髖關節內收內旋、刺激股四頭肌收縮、患側下肢負重及重心轉移等;④行走訓練:盡量訓練獨立行走,若無法獨立行走可借助踝足矯形器、拐杖等輔具輔助下行走,鍛煉平衡協調功能;⑤上下樓梯等負重訓練及糾正異常步態訓練;⑥上肢運動功能訓練、日常生活能力訓練等。康復治療師根據患者的具體情況采取針對性治療,每天以一對一方式訓練1 次,每次30min,每周6 天,連續治療4 周。
2.2 tDCS 結合康復訓練治療
試驗組在常規康復訓練基礎上加用陰極tDCS 治療。患者坐位或平臥位,以腦電圖國際10-20 系統為標志(用武漢依瑞德公司提供的電極帽進行定位),體表刺激部位為癱瘓側頭皮中央前回下肢支配運動區Cz 區,陽極位于對側肩部。本研究中為了使患者更好適應電流刺激,在治療時將“參數設置”中的“緩升緩降”時間設置為30 秒,每位患者采取固定電極片尺寸,電極片面積2.5×2.5cm2,治療時刺激強度設置為1.0-2.0mA,最大電流輸出量50μA/cm2,每次治療過程持續15 分鐘,每天進行1 次治療,一周共6 次的治療頻率。但是tDCS 對改善腦卒中后運動功能恢復程度與病灶所處位置、病損嚴重程度、病程時間長短、刺激時間設置等都有密切關系,目前對于tDCS 改善腦卒中偏癱患者運動功能障礙策略尚無統一標準,因此在治療過程中根據患者情況合理選擇刺激強度和時間。
3 治療結果與統計分析
3.1 評定內容
兩組患者在治療前后由同一醫師采用Gait Watch 三維步態分析系統(章和電器,廣州)采集并記錄患者下肢步態參數變化。該步態分析系統已通過華南國家計量測試中心廣東省計量科學研究院進行校。檢查過程中分析儀即可將下肢活動時間參數和關節運動改變數據同步傳輸至系統軟件完成數據分析并給出準確、可靠的步態參數。①時空參數:包括步頻、步態周期、步幅、步速、步長偏差、雙支撐相百分比。②下肢關節運動學參數:患側步長、髖關節最大屈曲角度、髖關節最大伸展角度、膝關節最大屈曲角度、膝關節最大伸展角度、患側下肢支撐相及擺動相所占百分比。
3.2 統計分析
采用SPSS 22.0 統計軟件對實驗結果進行統計分析,計量資料符合正態分布的,以均數標準差(±s)表示;組間比較采用t檢驗和方差分析(方差分析結果具有統計學意義的,再行S-N-K 法兩兩比較)。若不符合正態分布,以中位數和四分位書數描述,組間比較采用非參數檢驗。計數資料的組間比較采取χ2檢驗(R*C)表示,具有統計學意義的,再采用卡方分割判斷兩兩差異是否有統計學意義。假設檢驗設定為P<0.05 具有統計學意義。
3.3 治療結果
治療前,兩組患者的運動學參數比較無顯著性差異(P>0.05) ; 經過4 周治療后,組內比較,兩組患者的步態分析參數較治療前有明顯改善(P<0. 05);組間比較,治療組效果明顯優于對照組(P<0.01)。兩組的時空參數和下肢關節運動學參數見表2。
表2 兩組治療前后步態參數比較 (±s)
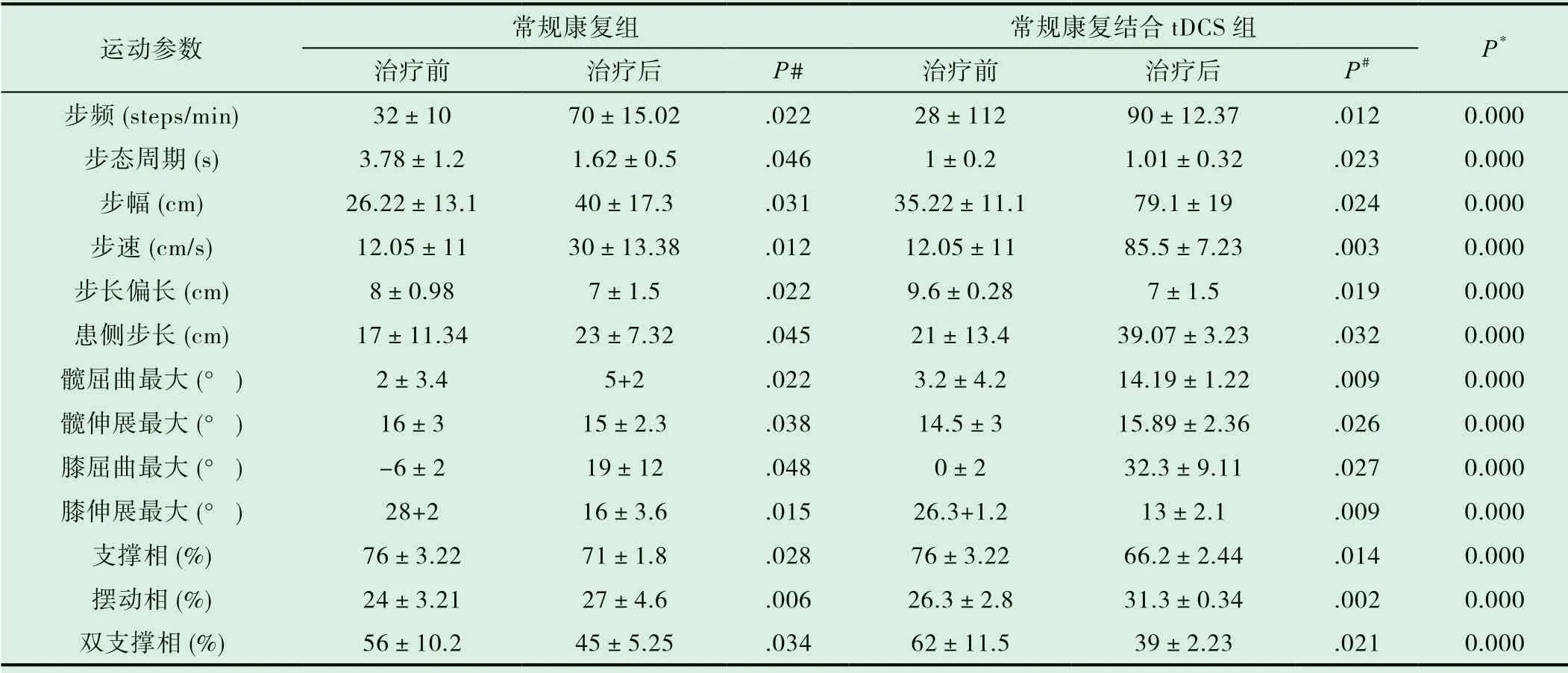
表2 兩組治療前后步態參數比較 (±s)
注#:經配對樣本t 檢驗,治療后,兩組患者步態參數較治療前均有統計學意義(P<0.05);注*:經方差分析,治療后,試驗組較對照組步態參數各指標有顯著差異(P<0.01)。
運動參數 常規康復組 常規康復結合tDCS 組 P*治療前 治療后 P# 治療前 治療后 P#步頻(steps/min) 32±10 70±15.02 .022 28±112 90±12.37 .012 0.000步態周期(s) 3.78±1.2 1.62±0.5 .046 1±0.2 1.01±0.32 .023 0.000步幅(cm) 26.22±13.1 40±17.3 .031 35.22±11.1 79.1±19 .024 0.000步速(cm/s) 12.05±11 30±13.38 .012 12.05±11 85.5±7.23 .003 0.000步長偏長(cm) 8±0.98 7±1.5 .022 9.6±0.28 7±1.5 .019 0.000患側步長(cm) 17±11.34 23±7.32 .045 21±13.4 39.07±3.23 .032 0.000髖屈曲最大(°) 2±3.4 5+2 .022 3.2±4.2 14.19±1.22 .009 0.000髖伸展最大(°) 16±3 15±2.3 .038 14.5±3 15.89±2.36 .026 0.000膝屈曲最大(°) -6±2 19±12 .048 0±2 32.3±9.11 .027 0.000膝伸展最大(°) 28+2 16±3.6 .015 26.3+1.2 13±2.1 .009 0.000支撐相(%) 76±3.22 71±1.8 .028 76±3.22 66.2±2.44 .014 0.000擺動相(%) 24±3.21 27±4.6 .006 26.3±2.8 31.3±0.34 .002 0.000雙支撐相(%) 56±10.2 45±5.25 .034 62±11.5 39±2.23 .021 0.000
4 討論
偏癱的產生及嚴重度與半球間以及半球內補充運動區和初級運動區M1 的連接效能的減弱相關[5],偏癱患者在步行過程中表現為步速、步頻等時間參數的減慢以及關節運動角的異常變化,步行運動功能的恢復基于半球間交互抑制達到平衡。tDCS 是一種非侵入性腦電刺激,這種刺激可對大腦皮層起興奮或抑制作用,增加腦神經可塑性,維持受損和正常大腦半球間平衡,促進正常人的運動學習功能[6]。也有研究認為是tDCS 對神經元靜息膜電位的閾下調節,誘導了參與突觸可塑性形成的N-甲基天冬氨酸(N-methyl-d-aspartate, NMDA)受體功能發生極性-依賴性修飾,產生神經重塑,促使了功能殘缺的恢復[7],但其確切機制目前尚未明確。此外,tDCS 還被證實可顯著提高患者認知功能和感覺障礙,這對維持步行平衡和提高步行質量也起到了至關重要的作用[8,9]。
本研究采取陰極電刺激置于患側運動功能區,患者步行功能明顯提高,治療后組內比較,兩組患者較治療前步行狀態均有好轉(均P<0.05);組間比較,常規康復組結合tDCS 組在步行個運動參數上較常規康復組均有顯著差異(P<0.01),考慮是患者在康復訓練的基礎上主動運動促進了步行的恢復,同時由于陰極電刺激放置于患側皮層運動區時,直接對中樞控制區產生刺激作用,對患者半球異常增高的興奮性產生了抑制,加強了腦部功能區之間的聯系、降低了下肢痙攣而產生的結果。
偏癱是腦卒中患者最常見的后遺癥,對偏癱患者的運動軌跡進行客觀評估有利于指導康復方案的制定和實施與改進,下肢運動功能的恢復直接影響到腦卒中患者生活自理程度生活質量。本研究顯示,tDCS 與常規康復訓練相結合,偏癱患者不僅各關節運動功能得到改善,在行走時步行穩定性及異常步態姿勢也得到明顯改善。表明基于常規康復訓練采用陰極tDCS 治療,能顯著改善偏癱患者運動功能障礙,提高偏癱患者行走質量及日常生活活動能力,值得臨床推廣使用。

