無(wú)創(chuàng)呼吸機(jī)治療重癥小兒肺炎并發(fā)急性呼吸衰竭的臨床效果探討
關(guān)祿
(齊齊哈爾市第一醫(yī)院重癥醫(yī)學(xué)科 黑龍江 齊齊哈爾 161005)
小兒肺炎發(fā)病急切發(fā)展迅速,若不能及時(shí)治療將引發(fā)急性呼吸衰竭、多器官功能障礙等嚴(yán)重并發(fā)癥,嚴(yán)重影響患兒生命安全,特別是重癥小兒肺炎,合并其他系統(tǒng)、器官損傷,增加了急性呼吸衰竭及功能障礙發(fā)病率。臨床治療以有創(chuàng)機(jī)械通氣治療為主,經(jīng)臨床大量實(shí)踐研究證明有創(chuàng)機(jī)械通氣效果較差[1]。選取于我院接受治療的124 例重癥小兒肺炎合并呼吸衰竭患兒,應(yīng)用有創(chuàng)機(jī)械通氣與無(wú)創(chuàng)呼吸機(jī)治療,分析其臨床應(yīng)用價(jià)值,現(xiàn)具體報(bào)道如下。
1.資料與方法
1.1 臨床資料
選取2019 年6 月—2020 年6 月于我院接受治療的重癥小兒肺炎合并呼吸衰竭患兒124 例,隨機(jī)分為對(duì)照組62例與試驗(yàn)組62 例。其中對(duì)照組男38 例,女24 例,年齡5個(gè)月~5 歲,平均年齡(3.12±0.78)歲,分型:39 例Ⅰ型,23 例Ⅱ型。試驗(yàn)組男37 例,女25 例,年齡5 個(gè)月~7 歲,平均年齡(3.45±0.92)歲,分型:40 例Ⅰ型,22 例Ⅱ型。納入標(biāo)準(zhǔn):所有患兒滿足重癥小兒肺炎合并急性呼吸衰竭相關(guān)診斷標(biāo)準(zhǔn);患兒家屬知曉,經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn),簽署知情同意書(shū)。排除標(biāo)準(zhǔn):臨床資料不完善;依從性較差。兩組患兒一般資料比較無(wú)統(tǒng)計(jì)學(xué)差異,P >0.05,具有可比性。
1.2 方法
所有患兒入院后給予對(duì)癥治療,保證患兒呼吸道通暢,應(yīng)用糖皮質(zhì)激素藥物進(jìn)行治療,以改善患兒機(jī)體環(huán)境,維持臟器功能正常。對(duì)照組患兒治療以有創(chuàng)機(jī)械通氣治療為主,應(yīng)用有創(chuàng)呼吸機(jī)采取氣管切開(kāi)或經(jīng)口方式予以通氣治療,治療期間依據(jù)患兒具體情況,對(duì)呼吸機(jī)參數(shù)進(jìn)行調(diào)節(jié)控制,合理設(shè)置參數(shù)。應(yīng)用壓力支持通氣、呼氣末正壓通氣機(jī)同步間歇指令通氣模式,監(jiān)測(cè)患兒呼出氣潮氣量潮,控制潮氣量6~58mL/kg,每4h 監(jiān)測(cè)1 次血?dú)夥治觯瑓⒄栈純簞?dòng)脈血二氧化碳分壓、動(dòng)脈血氧分壓值調(diào)整呼吸機(jī)參數(shù),監(jiān)測(cè)期間參照pH 值變化情況對(duì)呼吸機(jī)頻率與PEEP 進(jìn)行調(diào)節(jié),以緩解患兒高碳酸血癥狀況,待患兒血氧飽和度正常將呼吸機(jī)撤掉。
試驗(yàn)組治療以無(wú)創(chuàng)呼吸機(jī)治療為主,參照患兒實(shí)際病情選取適宜通氣方式,一般為面罩通氣或鼻罩通氣,取患兒半臥位或抬高患兒頭部治療。治療期間調(diào)節(jié)吸氣壓力,設(shè)置為3~5cmH2O,設(shè)置呼氣壓力15 ~225cmH2O,氧流量控制在2 ~8L/min,給予無(wú)創(chuàng)呼吸通氣支持,患兒治療期間依據(jù)由小至大原則對(duì)壓力參數(shù)進(jìn)行控制并進(jìn)行調(diào)節(jié),以患兒耐受為宜,保證治療效果。
1.3 觀察指標(biāo)
觀察記錄治療后兩組患兒動(dòng)脈血二氧化碳分壓、動(dòng)脈血氧分壓及血氧飽和度指標(biāo)變化情況。
依據(jù)患兒臨床癥狀改善情況對(duì)治療總有效率進(jìn)行評(píng)價(jià)。顯效:血?dú)夥治鲋笜?biāo)均恢復(fù),臨床癥狀全部消失;有效:血?dú)夥治鲋笜?biāo)有所改善,臨床癥狀有所改善;無(wú)效:未見(jiàn)血?dú)夥治鲋笜?biāo)改善,臨床癥狀未恢復(fù)甚至加重[2]。治療總有效率=(顯效例數(shù)+有效例數(shù))/總例數(shù)×100%。
觀察記錄兩組患兒面部腫脹、腹脹及漏氣等不良反應(yīng)發(fā)生情況。
1.4 統(tǒng)計(jì)學(xué)分析
血?dú)夥治鲋笜?biāo)、治療效果及不良反應(yīng)發(fā)生率數(shù)據(jù)應(yīng)用統(tǒng)計(jì)學(xué)軟件SPSS23.0 分析,動(dòng)脈血二氧化碳分壓、動(dòng)脈血氧分壓及血氧飽和度指標(biāo)比較用t 檢驗(yàn);治療總有效率及不良反應(yīng)發(fā)生率的比較用χ2檢驗(yàn);以P <0.05 表示差異有統(tǒng)計(jì)學(xué)意義。
2.結(jié)果
2.1 治療后兩組患兒血?dú)夥治鲋笜?biāo)對(duì)比
試驗(yàn)組治療后患兒動(dòng)脈血二氧化碳分壓、動(dòng)脈血氧分壓及血氧飽和度優(yōu)于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P <0.05),見(jiàn)表1。
表1 治療后兩組患兒血?dú)夥治鲋笜?biāo)對(duì)比(±s)

表1 治療后兩組患兒血?dú)夥治鲋笜?biāo)對(duì)比(±s)
2.2 兩組患兒治療總有效率對(duì)比
試驗(yàn)組5 例無(wú)效,26 例有效,31 例顯效,治療總有效率為91.94%(57/62),對(duì)照組15 例無(wú)效,21 例有效,26例顯效,治療總有效率為75.81%(47/62),試驗(yàn)組較對(duì)照組高,差異有統(tǒng)計(jì)學(xué)意義(P <0.05),見(jiàn)表2。

表2 兩組患兒治療總有效率對(duì)比
2.3 兩組患兒不良反應(yīng)發(fā)生率對(duì)比
試驗(yàn)組與對(duì)照組不良反應(yīng)發(fā)生率分別為8.06%、16.13%,兩組比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P >0.05),見(jiàn)表3。
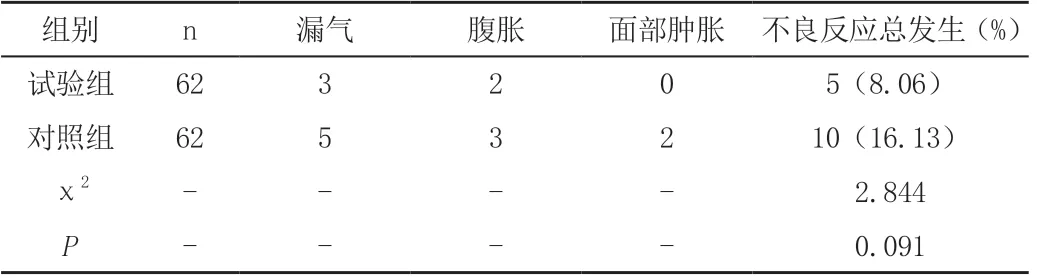
表3 兩組患兒不良反應(yīng)發(fā)生率對(duì)比
3.討論
小兒肺炎在臨床中發(fā)病率較高,有研究指出,在小兒疾病中小兒肺炎發(fā)病率約為65%。小兒肺炎發(fā)病急,發(fā)展迅速[3]。若不及時(shí)治療極易引發(fā)急性呼吸衰竭、中毒性腦病及心力衰竭等嚴(yán)重并發(fā)癥。并發(fā)癥存在增加治療難度,容易引發(fā)癥狀反應(yīng),給患兒生命安全與生命健康造成嚴(yán)重影響。特別是重癥小兒肺炎其危害更嚴(yán)重。臨床治療重癥小兒肺炎時(shí),現(xiàn)分析患兒臨床癥狀與臨床體征,實(shí)施對(duì)癥治療,控制患兒病情,維持患兒病情穩(wěn)定。治療重癥小兒肺炎多采取輔助呼吸治療。以往輔助呼吸以有創(chuàng)通氣治療相比,但治療效果較差。
無(wú)創(chuàng)通氣近幾年來(lái)在臨床中受到廣泛應(yīng)用。無(wú)創(chuàng)通氣是指經(jīng)口鼻面罩或鼻面罩等方法與病人鏈接,無(wú)需經(jīng)過(guò)氣管切開(kāi)、氣管插管等氣管內(nèi)通道進(jìn)行機(jī)械通氣,有效預(yù)防有創(chuàng)機(jī)械通氣引發(fā)的出血、氣道損傷、氣道移位、呼吸機(jī)相關(guān)肺炎及人工氣道梗阻等。最近幾年無(wú)創(chuàng)呼吸機(jī)正在改善監(jiān)測(cè)報(bào)警功能、通氣模式及漏氣補(bǔ)償技術(shù)等,在臨床中應(yīng)用安全性更高,不僅減少重癥小兒肺炎合并呼吸衰竭病死率,還減少治療成本[3]。
應(yīng)用無(wú)創(chuàng)呼吸機(jī)通氣治療時(shí),能夠依據(jù)提前設(shè)定通氣條件輸送氣體,促進(jìn)患兒吸氣動(dòng)力。呼氣過(guò)程中部分通氣模式將送氣管道閥門(mén)關(guān)閉,自動(dòng)打開(kāi)呼氣管道閥門(mén),借助患兒胸廓與肺部呼氣。部分呼吸模式能夠減輕呼氣時(shí)氣道正壓,避免肺泡萎陷。無(wú)創(chuàng)呼吸機(jī)通氣治療能夠維持水平通氣量正常確保患兒肺泡通氣正常,符合患兒機(jī)體需求。為患兒提供重組呼氣末正壓與吸氣末正壓,促進(jìn)呼氣末及吸氣末肺容積增加,提升氧輸送,調(diào)節(jié)患兒低血氧及呼吸窘迫癥。此外,應(yīng)用無(wú)創(chuàng)呼吸機(jī)治療能夠使患兒呼吸肌做功大幅度降低,減少呼吸肌耗氧量,使患兒氣體交換功能得到改善,確保氣體交換正常[4]。
本文對(duì)試驗(yàn)組患兒給予無(wú)創(chuàng)呼吸機(jī)治療,對(duì)照組給予有創(chuàng)機(jī)械通氣治療,結(jié)果發(fā)現(xiàn),兩組患兒治療前動(dòng)脈血二氧化碳分壓、動(dòng)脈血氧分壓及血氧飽和度比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組患兒治療后試驗(yàn)組動(dòng)脈血二氧化碳分壓、動(dòng)脈血氧分壓及血氧飽和度均優(yōu)于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。表明重癥小兒肺炎合并急性呼吸衰竭患兒實(shí)施無(wú)創(chuàng)呼吸機(jī)治療能夠改善患兒血?dú)夥治鲋委煟Ч@著。在應(yīng)用無(wú)創(chuàng)呼吸機(jī)時(shí),要充分考慮患兒實(shí)際狀況,依據(jù)患兒情況對(duì)呼吸機(jī)參數(shù)進(jìn)行調(diào)整,保證患兒應(yīng)用舒適性,防止患兒哭鬧。有創(chuàng)機(jī)械通氣治療容易引發(fā)氣管插管引發(fā)的諸多并發(fā)癥,無(wú)創(chuàng)呼吸機(jī)治療能夠減少上述并發(fā)癥發(fā)生,確保患兒健康[5]。重癥小兒肺炎合并急性呼吸機(jī)衰竭患兒應(yīng)用無(wú)創(chuàng)呼吸機(jī)治療操作簡(jiǎn)便且利于患兒呼吸恢復(fù)。結(jié)果表明,試驗(yàn)組治療總有效率較對(duì)照組高。兩組不良反應(yīng)發(fā)生率方面無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),提示無(wú)創(chuàng)呼吸機(jī)治療安全性較好。
綜上所述,重癥小兒肺炎合并急性呼吸衰竭患兒實(shí)施無(wú)創(chuàng)呼吸機(jī)治療可顯著改善患兒血?dú)夥治鲋委煟熜э@著,安全性較較好,具有較高的臨床應(yīng)用價(jià)值。

