肝結核超聲誤診1例報告
復旦大學附屬中山醫院超聲科,上海 200032
1 臨床資料
患者,女性,22歲,2019年7月于復旦大學附屬中山醫院以“肝占位性病變”收治入院,患者無腹痛、發熱等臨床癥狀,實驗室檢查糖類抗原(carbohydrate antigen,CA)19-9、CA125、癌胚抗原(carcinoembryonic antigen,CEA)、甲胎蛋白(alpha fetoprotein,AFP)、乙肝病毒表面抗原均為陰性。磁共振成像檢查考慮肝內多發占位性病變,膽管來源惡性腫瘤可能大。二維超聲表現(圖1A):肝右葉及左內葉見90 mm×49 mm混合回聲不均質團塊,邊界不清,形態不規則,彩色多普勒血流顯像(color Doppler flow imaging,CDFI)示短線狀彩色血流,阻力指數為0.48。超聲造影后肝內病灶10 s開始增強(圖1B),15 s達峰值,18 s開始減退呈稍低回聲(圖1C),門脈期(圖1D)及延遲期均呈低回聲改變。超聲診斷:肝左右葉實質占位性病變,考慮為膽管來源惡性腫瘤可能。患者既往發現肝多發占位性病變5年余,抗炎治療后未見明顯好轉,具體不詳。2017年,于外院因乳腺膿腫復查CT提示肝多發占位性病變,考慮為肝惡性腫瘤,穿刺活檢提示輕度慢性肝炎,膿腫消退后肝內病灶未見明顯變化。后經隨訪觀察,2018年10月、2019年2月于外院行超聲檢查,提示肝右葉混合回聲占位性病變,穿刺均見膿液。2019年7月于復旦大學附屬中山醫院行超聲引導下肝穿刺活檢,于肝右葉腫塊內取活組織兩條,病理學檢查提示肉芽腫性病變,伴大片壞死,考慮為結核。
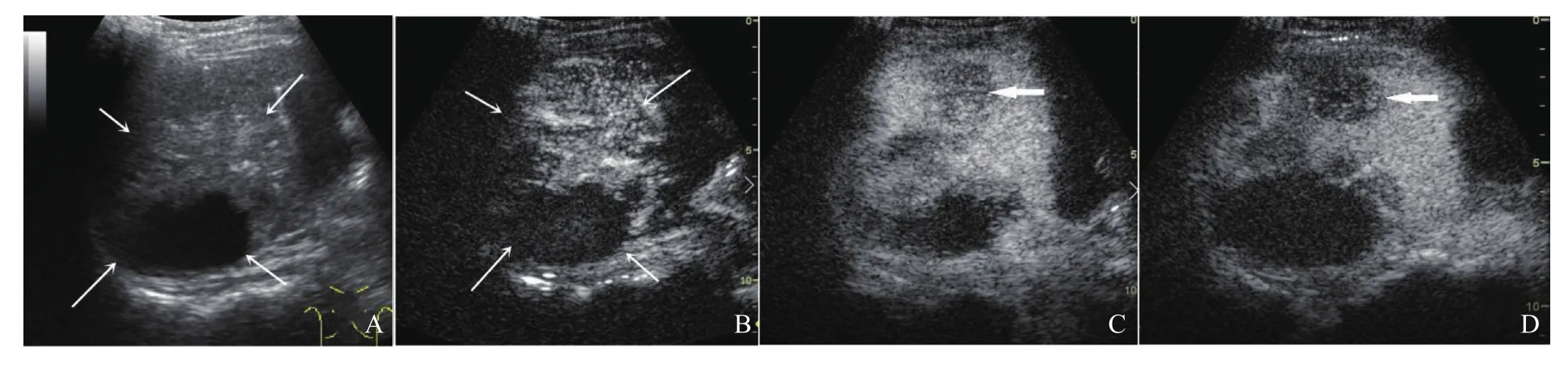
圖1 肝結核二維超聲及超聲造影各期表現
2 討 論
肝結核是一種罕見的肺外結核,而原發性肝結核在所有結核病患者中的占比不到1%,由于其缺乏特征性臨床癥狀及影像學表現常易誤診[1]。本例病灶二維超聲見一90 mm×49 mm混合回聲不均質團塊,形態不規則,病灶內見偏心性囊性區,病變范圍大,邊界模糊,超聲造影提示病灶實質部分動脈期快速增強并快速減退,門脈期進一步減退,門脈期及延遲期均呈低回聲改變,超聲表現與膽管細胞癌有相似之處。大多數團塊型膽管細胞癌的聲像表現為形態不規則,境界不清楚,多呈稍高回聲與等回聲[2],而其超聲造影多表現為“快進快退”,可表現為整體增強[3],與本例病灶超聲表現相似,因此誤診。然而本例病灶二維超聲仍有其特點,病灶內見大片狀壞死,血流阻力指數較低,無肝內膽管擴張表現,相較于肝內膽管細胞癌較少出現大片狀壞死,且病灶內彩色多普勒血流阻力指數較高,與本例病灶表現不符。肝結核臨床報道例數少,超聲表現多樣,超聲分型尚不明確,有學者將肝結核超聲分型分為彌漫型、肝被膜型、實性團塊型及囊實混合型[4]。本例病灶屬于囊實混合型肝結核,此類肝結核超聲表現為混合性回聲區,中央回聲低,邊界欠清晰,形態不規則,無包膜,內可有鈣化灶,需與肝膿腫鑒別[5]。囊實混合型肝結核多見于被膜下或靠近被膜處[5],超聲造影可表現為環狀增強或彌漫性增強[6],而肝膿腫可出現蜂窩狀增強,可與之鑒別。本病灶超聲造影見動脈期快速整體增強并快速減退,易與肝內膽管細胞癌混淆,但其內見大片狀壞死,周邊膽管未見擴張,CDFI阻力指數較低,可作為鑒別參考。肝結核臨床報道少,其病程演變過程中超聲表現不一,對于難以鑒別的病灶仍需穿刺活檢或術后病理學檢查確診。

