高齡產婦剖宮產術后感染的危險因素分析
金賽賽,鄭娜娜,郭曉麗,李喜梅
(溫州市中心醫院 1.麻醉手術科;2.婦產科,浙江 溫州 325000)
高齡產婦是指年齡在35周歲以上的產婦,其骨盆比較堅硬,韌帶和軟產道組織彈性較小,子宮收縮力相應減弱,容易導致產程延長,甚至引發難產、胎兒產傷和窒息,故一般選擇行剖宮產術。此前研究發現,由于高齡產婦已錯過適齡生育時機,機體抵抗力減弱,生殖機能降低,故剖宮產術后并發感染的幾率大大高于適齡產婦[1]。因此,探討高齡產婦剖宮產術后感染的相關影響因素對其術后感染的防治和產后恢復的促進具有重要意義,但目前國內外對于高齡產婦剖宮產術后感染的研究相對較少。本研究探討了高齡產婦剖宮產術后感染的可能危險因素,進而提出針對性的預防措施,旨為臨床高齡產婦剖宮產術后感染的早期預防提供理論依據。
1 材料與方法
1.1研究對象
選取2018年2月—2020年2月溫州市中心醫院收治的行剖宮產術的高齡產婦2 100例作為研究對象。納入標準為:①年齡≥35歲的高齡產婦;②成功行剖宮產術者;③對本研究內容知情且同意參與者。排除標準:①合并免疫功能不全者;②合并惡性腫瘤及惡病質者;③臨床病例資料不全者。參照醫院感染相關的診斷標準[2],根據研究對象是否合并剖宮產術后感染將其分為感染組(n=42)和非感染組(n=2 058)。感染組平均年齡(38.88±3.43)歲,非感染組平均年齡(39.02±2.57)歲,兩組間一般資料無顯著統計學差異(P>0.05)。該研究設計已通過了溫州市中心醫院倫理委員會審查,所有研究對象均知情同意參與研究。
1.2研究方法
(1)臨床資料收集:回顧性收集所有研究對象的臨床病例資料,包括年齡、體重指數(body mass index,BMI)、是否合并糖尿病、是否合并高血壓、營養不良發生情況、剖宮產史、陰道檢查次數、術中出血量、手術時間、留置導尿管時間等資料。(2)病原菌分離鑒定:采集高齡產婦剖宮產術后感染者感染部位的膿液或分泌物標本,采用VITEK-2 Compact全自動微生物鑒定分析儀對標本進行菌株的分離鑒定[3]。質控菌株:大腸埃希菌ATCC25922,肺炎克雷伯菌ATCC700603,銅綠假單胞菌ATCC27853及金黃色葡萄球菌ATCC25923,均購自衛生部臨檢中心。
1.3觀察指標
參照衛生部頒布的《醫院感染診斷標準(試行)》對剖宮產術后感染進行鑒別診斷[2],將研究對象根據是否繼發剖宮產術后感染分為感染組(n=42)和非感染組(n=2 058),進而:(1)觀察高齡產婦剖宮產術后感染患者感染部位的分布情況;(2)觀察高齡產婦剖宮產術后感染患者病原微生物的種類及分布情況;(3)比較感染組與非感染組的臨床資料分布差異,包括年齡、BMI、是否合并糖尿病、是否合并高血壓、是否發生營養不良、剖宮產史、陰道檢查次數、術中出血量、手術時間、留置導尿管時間;(4)分析引起高齡產婦發生剖宮產術后感染的獨立危險因素。
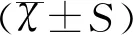
1.4統計學方法
2結果
2.1高齡產婦剖宮產術后感染的部位分布
2100例行剖宮產術的高齡產婦中,有42例發生術后感染,感染率為2%。繼發感染的部位以生殖道為主,占23.81%,其次為呼吸道、尿道、手術切口等,見表1。

表1 高齡產婦中剖宮產術后感染的部位分布及構成比[n(%)]
2.2高齡產婦剖宮產術后感染的病原菌分布
42例發生剖宮產術后感染的高齡產婦中,共檢出51株病原微生物,以G-桿菌感染為主,占68.63%。各類病原微生物中,金黃色葡萄球菌的感染率最高,達19.61%,見表2。
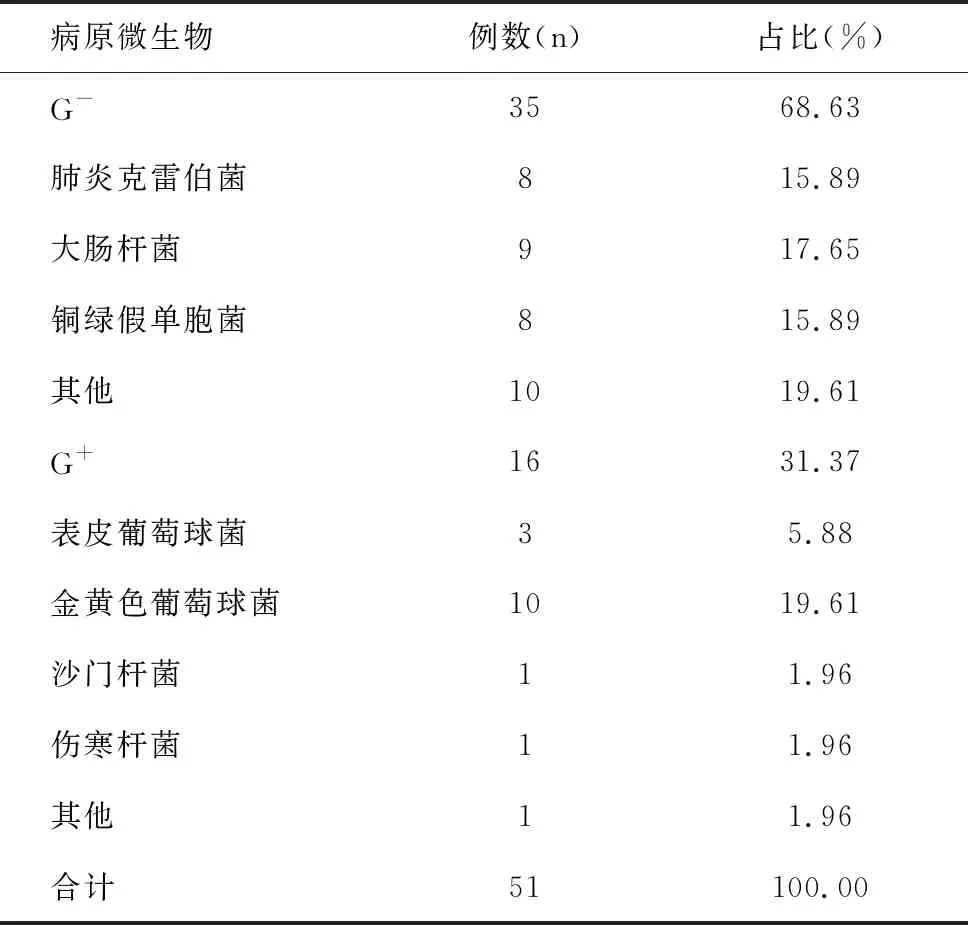
表2 高齡產婦中剖宮產術后感染的病原菌分布及構成比[n(%)]
2.3高齡產婦剖宮產術后感染的單因素分析
單因素分析的結果顯示,發生剖宮產術后感染的高齡產婦中,合并糖尿病、發生營養不良、術中出血量≥500ml、留置尿管時間≥24h的比例顯著高于未感染者(χ2=214.427、183.472、4.745、18.919,均P<0.05),但兩組患者在年齡、BMI、是否合并高血壓、是否具有剖宮產史、陰道檢查次數、手術時間等方面無顯著差異(均P>0.05),見表3。
2.4高齡產婦剖宮產術后感染相關因素的Logistics多因素回歸分析
將高齡產婦剖宮產術后是否發生感染作為因變量,將單因素分析中具有統計學差異的相關因素(是否合并糖尿病、是否發生營養不良、術中出血量、留置尿管時間)作為自變量并進行賦值:高齡產婦剖宮產術后是否發生感染(否=0,是=1),是否合并糖尿病(否=0,是=1)、是否發生營養不良(否=0,是=1),術中出血量(<500 mL=0,≥500 mL=1)、留置尿管時間(<24 h=0,≥24 h=1)。進而構建二項Logistics回歸模型,計算各個因素對高齡產婦剖宮產術后感染的風險效應。多因素分析的結果顯示,合并糖尿病(OR=1.042,95%CI=1.007~8.978)、營養不良(OR=1.570,95%CI=1.143~2.157)、術中出血量≥500 mL(OR=1.413,95%CI=1.043~1.915)是高齡產婦剖宮產術后感染的獨立影響因素(均P<0.05),見表4。
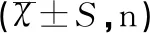
表3 高齡產婦剖宮產術后感染相關危險因素的單因素分析
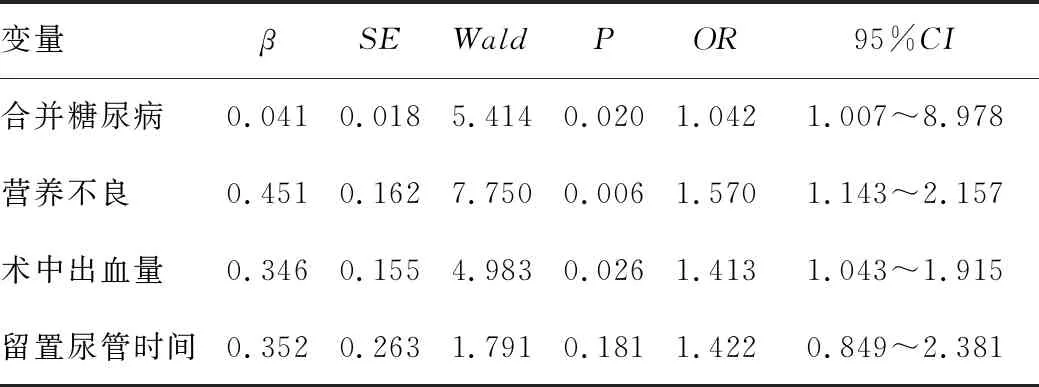
表4 高齡產婦剖宮產術后感染的 Logistics多因素回歸分析
3討論
3.1 高齡產婦是剖宮產術后感染的高發人群
隨著妊娠年齡的過度增長,女性機體功能將處于衰退狀態,會對妊娠會產生一定影響。高齡產婦的宮頸一般比較堅韌,開宮口慢,從而導致自然生產較為困難,易發生產程延長或難產,甚至導致胎兒產傷畸形、胎兒窘迫、新生兒窒息等一系列嚴重后果[6]。因此,剖宮產術在高齡產婦中普遍存在。隨著醫學技術的發展,剖宮產術的安全性顯著提高,但剖宮產術后的感染問題一直是制約剖宮產術后臨床療效的關鍵因素。由于產婦在妊娠期陰道正常的防御機制受到破壞,加之術中失血過多,因而極易發生術后感染。而高齡產婦的免疫力相對較低,故其發生術后感染的風險更高。因此,探討高齡產婦剖宮產術后感染的風險因素是促進產后恢復、提升產科質量的重要措施。
3.2高齡產婦剖宮產術后感染的病原菌分布
本研究結果顯示,2 100例高齡產婦剖宮產術后患者中,有42例患者感染,感染率為2%,感染部位以生殖道為主,G-桿菌感染的比例更高,且各種病原微生物感染又以金黃色葡萄球菌最為常見。分析該狀況發生的原因,可能與高齡產婦剖宮產術后的兩大感染因素相關:自身免疫功能和醫源性環境。首先,高齡產婦孕期生殖道的自我免疫機制被破壞,產后出血過多,機體免疫力下降,加之產褥期有大量惡露經陰道、宮腔排出及生殖道潛在的厭氧菌等,導致產婦更易發生生殖道感染[7]。其次,G-桿菌是院內感染最常見的菌屬,廣泛存在于醫療設備、器械、日常用品等,因此其在高齡產婦剖宮產術后感染中所占的比例可能更高。而金黃色葡萄球菌感染性強,易產生耐藥性,且不易被日常消毒工作所清除,故在術后感染中也較為多見[8]。
3.3 高齡產婦剖宮產術后感染的危險因素及預防措施
本研究多因素回歸分析結果顯示,合并糖尿病、營養不良、術中出血量≥500 mL是引起高齡產婦發生剖宮產術后感染的獨立影響因素。首先,合并糖尿病的高齡產婦體內的高糖環境易給細菌的滋生創造良好環境,同時術后傷口常難以恢復,易遷延不愈進而引起傷口感染[9],此外,糖尿病創造的高糖環境還能抑制機體白細胞的吞噬功能,減低機體抗感染能力[10]。另一方面,營養不良易導致孕產婦發生貧血、蛋白質及維生素缺乏,從而引起機體免疫功能低下,易發生各類感染[11]。此外,術中出血量過多也被認為是機體感染的危險因素之一,因為術中出血量過多會導致患者機體免疫球蛋白大量丟失,同時血液堆積于組織易給細菌的滋生創造便利條件,且術中出血量大往往意味著所造成的組織創傷大,細菌易大量侵入,從而導致感染[12]。本研究結果與國內外相關研究較為一致[13-14]。隨著社會上優生優育、晚婚晚育的趨勢不斷發展,需行剖宮產手術的高齡產婦人數可能愈來愈多,為防治術后感染,促進產婦的術后恢復,政府應在對待高齡產婦生育政策上予以傾斜,為其防治各類感染降低成本,減輕負擔。同時,醫院也應針對相關危險因素,加大對高齡產婦的糖尿病篩查工作,注意加強日常營養支持,同時精進剖宮產手術方式,減少術中出血,著力降低高齡產婦發生剖宮產術后感染的風險。此外,針對合并糖尿病及營養不良高齡產婦,應及時進行早期干預及治療,同時加強產褥期的健康宣教及衛生指導,有效降低術后感染的發生風險。
綜上所述,合并糖尿病、營養不良、術中出血量≥500mL是高齡產婦發生剖宮產術后感染的獨立危險因素,應針對上述高危因素積極采取相應的預防措施,以期降低高齡產婦剖宮產術后感染的發生風險,促進產后恢復,提高產科質量。

