治療原發性三叉神經痛3種方法療效比較研究
張玲康懷鑫姚建國
(1南昌大學附屬兒童醫院康復中心 南昌330006;2南昌大學醫院 江西南昌330006)
原發性三叉神經痛屬于一種較常見的疼痛性神經功能性疾病,發病率為12.6/10萬人[1]。由于發病機制不明確、易復發、難以根治,且發作時疼痛劇烈,該病被認為是“世界上人類最大的敵人”[2]。目前針對原發性三叉神經痛,臨床治療方法多種多樣,療效因人而異。本研究比較了伽瑪刀、針灸、伽瑪刀聯合針灸3種方案治療原發性三叉神經痛的臨床療效。現報道如下:
1 資料與方法
1.1 一般資料 回顧性納入南昌大學醫院2010年3月~2016年9月收治的原發性三叉神經痛患者144例作為研究對象。納入標準:(1)符合《現代臨床醫學診斷標準叢書/內科疾病診斷標準》[3]中原發性三叉神經痛診斷標準;(2)治療前未接受任何相關治療或相關治療無效,已停止6個月以上;(3)能接受和堅持醫囑治療,并簽署知情同意書;(4)MRI掃描能清晰顯示三叉神經根部。排除標準:(1)腫瘤壓迫或血管畸形等所致的繼發性三叉神經痛者;(2)心、肝、腎等器官嚴重衰竭者;(3)針灸治療禁忌證者;(4)存在MRI檢查禁忌證者。按治療方法不同將144例患者分為A、B、C三組,各48例。A組男26例,女22例;年齡28~76歲,平均(55.54±4.87)歲;病程6個月~25年,平均(150.07±2.42)個月;左側21例,右側27例;疼痛區域分布,Ⅰ支1例,Ⅱ支4例,Ⅲ支17例,Ⅰ+Ⅱ支5例,Ⅱ+Ⅲ支20例,Ⅰ+Ⅱ+Ⅲ支1例。B組男28例,女20例;年齡29~77歲,平均(56.13±2.91)歲;病程3個月~24年,平均(149.88±2.68)個月;左側17例,右側31例;疼痛區域分布,Ⅰ支1例,Ⅱ支6例,Ⅲ支15例,Ⅰ+Ⅱ支4例,Ⅱ+Ⅲ支19例,Ⅰ+Ⅱ+Ⅲ支3例。C組男24例,女24例;年齡29~76歲,平均(54.96±3.97)歲;病程4個月~24年,平均(149.35±3.66)個月;左側23例,右側25例;疼痛區域分布,Ⅰ支2例,Ⅱ支4例,Ⅲ支18例,Ⅰ+Ⅱ支4例,Ⅱ+Ⅲ支19例,Ⅰ+Ⅱ+Ⅲ支1例。三組患者中有102例(A組31例,B組35例,C組36例)為患側三叉神經分布區域反復突發閃電樣陣發性劇烈疼痛,42例(A組17例,B組13例,C組12例)為持續性疼痛陣發性加重;138例(A組45例,B組45例,C組48例)有“扳機點”,刺激“扳機點”可誘發疼痛,患者往往畏懼張口、咀嚼、觸摸、刷牙等;123例(A組41例,B組39例,C組43例)伴有患側顏面部麻木或味覺功能減退;78例(A組24例,B組27例,C組27例)曾疑為牙病,有反復拔牙病史。三組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
1.2 治療方法
1.2.1 A組行伽瑪刀治療。患者在局麻下安裝瑞典Elekta公司生產的Leksell-G型立體定位頭架定位,頭架前后的X軸中點與頭顱中線共線,兩側的Y軸與聽眥線平行。定位后應用美國GE公司生產的1.5T MRI掃描儀,層厚3 mm、無層間距頭顱軸位與冠狀位掃描。將定位影像傳輸至Masep Super plan V4.2頭部治療計劃系統,重建后由臨床醫師、物理師共同制作治療計劃:將患側三叉神經根部勾畫為計劃靶區,選用4 mm準直器,在三叉神經根部沿其走行部位設置2個靶點,用50%的等劑量曲線包繞計劃靶區,給予40~45 Gy的處方劑量;腦干區以13%~15%等劑量曲線評估,劑量應小于12 Gy。計劃制作完成后,將患者按照治療計劃所提供的X、Y、Z三維坐標數值,準確置于MASEP旋轉式頭部伽瑪刀治療系統中進行治療,治療結束拆除頭架。
1.2.2 B組 行針灸治療。患者取靠背坐位或仰臥位,充分暴露治療部位。選取印堂、人中、神庭、外關、完骨、天柱、合谷、風池等作為主穴,第Ⅰ支痛患者加取患側陽白、攢竹、頭臨泣、絲竹空為配穴;第Ⅱ支痛患者加取患側上關、四百、太陽為配穴;第Ⅲ支痛患者加取患側大迎、下關、地倉為配穴;多支痛患者加取上述患側相應穴位為配穴。常規消毒后,取蘇州天協針灸器械有限公司生產的25號毫針(1.5~2.0寸),采用針刺瀉法,以提插捻轉手法施針,施針過程中保持與患者溝通,進針深度約0.5寸,待患者感覺有麻、重、觸電、酸脹等感覺后停止,留針20 min/次,1次/d,10次為一個療程,每個療程結束后休息1 d,連續治療3個療程。
1.2.3 C組行伽瑪刀聯合針灸治療。患者行伽瑪刀治療(方法同A組)后,即刻行針灸治療(方法同B組)。
1.3 觀察指標 (1)采用疼痛視覺模擬評分表(VAS)[4]評估三組患者治療前、治療后1周、1個月、6個月,及治療后1、2、3年的疼痛程度。0分表示無疼痛;1~3分表示輕微疼痛;4~6分表示中度疼痛;7~10分表示重度疼痛。(2)采用即時止痛率評估三組患者即刻止痛效果:即效為0~10 min即刻止痛;顯效為10~30 min疼痛明顯減輕;好轉為30 min~2 h疼痛有所減輕;無效為2 h以上疼痛未減輕。即時止痛率=(即效例數+顯效例數)/總例數×100%[5]。(3)觀察三種治療方法下,患者3年內不良反應發生情況及復發率。(4)采用治療總有效率評價三組患者3年內臨床療效。療效判定:臨床治療總有效率參照《中醫病證診斷療效標準》[6]中有關評判標準擬定。痊愈:疼痛完全消失;顯效:疼痛大部分消失,發作頻率較治療前減少50%以上;有效:疼痛有所減輕,發作頻率較前減少25%~50%;無效:疼痛無明顯改善,發作頻率較前減少小于25%。治療總有效率=(痊愈例數+顯效例數+有效例數)/總例數×100%。
1.4 統計學方法 采用SPSS20.0統計學軟件進行數據統計分析。計量資料以(±s)表示,治療前后比較采用配對樣本t檢驗,組間比較采用方差分析;計數資料采用率或構成比表示,組間比較采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 三組VAS評分比較 治療前三組VAS評分比較,差異無統計學意義(P>0.05)。A組治療后1周與治療前比較,差異無統計學意義(P>0.05);治療后1個月,A組VAS評分較治療前明顯降低(P<0.05)。B組及C組治療后1周VAS評分較治療前明顯降低(P<0.05)。治療后1周,B、C組VAS評分低于A組(P<0.05),但B組與C組比較,差異無統計學意義(P>0.05)。治療后1個月~1年,三組VAS評分比較,差異無統計學意義(P>0.05);治療后2年~3年,C組<A組<B組(P<0.05)。見表1。
表1 三組治療前后VAS評分比較(分,±s)
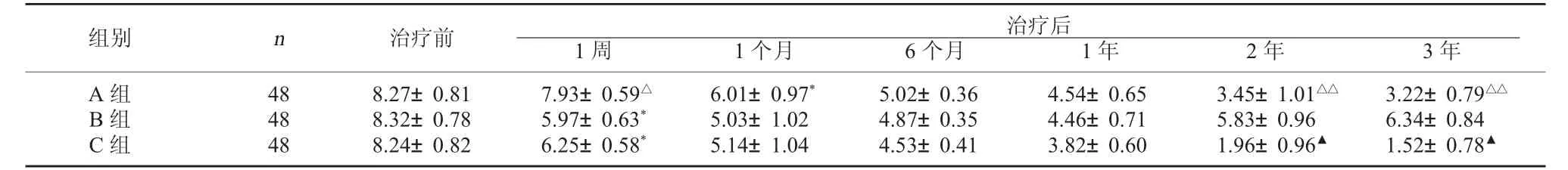
表1 三組治療前后VAS評分比較(分,±s)
注:與同組治療前比較,*P<0.05;分別與同列B組、C組比較,△P<0.05;與同列A組比較,▲P<0.05;與同列B組比較,△△P<0.05。
組別 n 治療前 治療后1周 1個月 6個月 1年 2年 3年A組B組C組48 48 48 8.27±0.81 8.32±0.78 8.24±0.82 7.93±0.59△5.97±0.63*6.25±0.58*6.01±0.97*5.03±1.02 5.14±1.04 5.02±0.36 4.87±0.35 4.53±0.41 4.54±0.65 4.46±0.71 3.82±0.60 3.45±1.01△△5.83±0.96 1.96±0.96▲3.22±0.79△△6.34±0.84 1.52±0.78▲
2.2 三組即時止痛效果比較 治療后三組患者即時止痛率比較,A組<B組<C組。其中A組與B組比較,差異有統計學意義(P<0.05);B組與C組比較,差異無統計學意義(P>0.05)。見表2。

表2 三組即時止痛效果比較[例(%)]
2.3 三組不良反應發生情況及復發情況比較 治療后3年內,三組不良反應發生率比較:B組<C組<A組;三組復發率比較:C組<A組<B組,差異均統計學意義(P>0.05)。見表3。

表3 三組不良反應發生情況及復發情況比較
2.4 三組臨床療效比較 治療后3年內,三組患者治療總有效率比較:B組<A組<C組。其中B組與A組比較,差異無統計學意義(P>0.05);A組與C組比較,差異有統計學意義(P<0.05)。見表4。

表4 三組患者臨床療效比較[例(%)]
3 討論
三叉神經是人體最粗大的一對混合性腦神經,分為Ⅰ、Ⅱ、Ⅲ三支,分別負責頭頂部、顏面部、口腔的感覺及咀嚼肌運動。三叉神經痛是一種以患側顏面部反復發作的劇烈性疼痛為主要特征的慢性疾病,其發病機制現有“脫髓鞘病變”及“血管壓迫”兩種學說。“脫髓鞘病變”學說認為三叉神經有髓纖維局部發生脫髓鞘樣改變,抑制或降低了傳導速度,導致神經纖維局部腫脹,交叉興奮,引起興奮性提高產生疼痛;“血管壓迫”學說認為三叉神經根部受周圍血管壓迫導致水腫,易產生自發性沖動放電,引起疼痛發作[7]。現今臨床上治療原發性三叉神經痛的方法多樣,但療效差異較大,故無統一的治療選擇標準。目前伽瑪刀放射外科治療由于定位精確、創傷小、療效確切且復發率低,針灸治療由于即時止痛效果好、簡便易行、經濟安全且毒副作用小,兩者越來越為臨床醫師及三叉神經痛患者所接受和青睞[8~9]。伽瑪刀放射外科治療是將多束伽瑪射線通過弧形聚焦于三叉神經根部,經過大劑量照射,引發部分三叉神經感覺支變性、溶解、空泡化、脫髓鞘改變、線粒體腫脹、施旺細胞破壞,甚至軸突斷裂,影響神經電位的傳導通路,使疼痛緩解或消失,因運動支不受照射影響,故三叉神經的運動功能依然存在[10]。中醫學認為,三叉神經的分布與三陽經循行十分吻合,患者因外感、內傷等引發風寒或風熱,邪入三陽經絡,致三陽經絡阻塞,引起風火上擾及筋脈痙攣,使陽氣交匯于頭面部,從而出現頭面部疼痛。針灸治療則具有疏通經絡、調整氣血等作用,通過在主穴施針的基礎上,按患者疼痛部位,根據氣血不足、風邪阻絡及血瘀阻絡辨證取配穴施針,刺激相應穴位可促進三陽經絡通暢,改善血液循環,確保氣血正常運行,同時對三叉神經異常放電傳導作用產生阻斷效果,達到迅速止痛的目的[11]。
研究發現,伽瑪刀放射外科治療由于安裝Leksell-G型立體定位頭架,易引起患者頭痛頭暈、惡心嘔吐等不良反應,導致即時止痛效果不明顯、作用相對緩慢[12]。但該治療方法因定位精準,治療直接作用于三叉神經根部,故而提高了治療總有效率(A組,81.25%,39/48),降低了疼痛復發率(A組,14.58%,7/48),研究結果與康懷鑫、孫君照、張欣杰等[13~15]報道的文獻結果基本相符。針灸治療即時止痛效果明顯(B組,64.58%,31/48),研究結果與吳家利等[5]報道文獻結果基本相符。該方法簡便易行,但因三陽經絡易受外感內傷、情志情緒等方面的影響,導致復發率較高(B組,25.00%,12/48),總有效率相對偏低(B組,70.83%,34/48),研究結果與吳宏達、李冬偉、劉征等[16~18]報道的文獻結果基本相符。伽瑪刀聯合針灸治療是將兩種方法相結合,充分彌補了這兩種方法單純治療的不足,大大提高了治療效果,減輕了患者的痛苦。本研究結果顯示,伽瑪刀聯合針灸治療的總有效率為95.83%(46/48)、即時止痛率為81.25%(39/48),均高于單純伽瑪刀放射外科治療及單純針灸治療;復發率只有4.17%(2/48),均低于單純伽瑪刀放射外科治療(14.58%,7/48)及單純針灸治療(25.00%,12/48);不良反應發生率為41.67%(20/48),明顯低于單純伽瑪刀放射外科治療(75.00%,36/48)。三者VAS評分比較亦充分佐證了伽瑪刀聯合針灸治療總有效率高、即時止痛效果好、復發率低、不良反應輕微的臨床療效。
根據放射治療生物學及劑量衰減原理,伽瑪刀治療作用相對緩慢,一般在治療后12個月左右生物學反應達到最大,遂后殘余劑量逐漸衰減、反應逐漸降低,24個月左右殘余劑量基本消除。參照國內外相關報道,依據研究組多年隨訪追蹤統計,伽瑪刀治療后2~3年為副作用最多、復發率最高階段。因此,研究組判定臨床療效時間節點定為3年。本研究存在的限制與不足:(1)本研究在行伽瑪刀治療時安裝定位頭架易引起患者頭痛頭暈、惡心嘔吐,這些因素對即時止痛率、VAS評分、并發癥的統計及比較產生一定程度的影響。期待后續病例在治療中,盡量減少相關因素的影響。(2)隨訪時間相對較短,無3年后的隨訪統計分析。以后要進一步統計更長時間的隨訪,觀察比較3年后的并發癥、復發率及治療有效率。(3)研究例數有限,無法進行大規模、大數據的統計分析。期待后續有高質量的大樣本進行觀察對比,進一步明確伽馬刀聯合針灸治療的長期療效。
綜上所述,伽瑪刀聯合針灸治療是先借助伽瑪刀放射外科治療從內源根本上達到止痛效果,再通過針灸治療從外源穴位上進一步發揮即時止痛效果。兩種治療方法結合使用起到協同增效作用,提升治療效果。兩者作用相互補充,達到內外結合、標本兼治的目的,使療效達到最優化,損傷達到最小化。伽瑪刀聯合針灸治療能夠有效地治療原發性三叉神經痛,全程減輕患者痛苦,提高其生活質量。

