地佐辛對老年肛腸手術腰硬聯合麻醉患者鎮痛鎮靜及細胞免疫功能、血清炎癥因子的影響
李明,曹亮,王德勇,袁娟,張蘭
蘇州市中西醫結合醫院,江蘇蘇州215101
肛腸疾病包括肛周膿腫、痔瘡、肛瘺等,為臨床常見病,目前主要采用手術治療。腰硬聯合麻醉既能發揮腰麻起效迅速、肌松效果確切的優勢,又可通過硬膜外麻醉有效控制麻醉平面,是肛腸手術的重要麻醉方案[1-3]。但肛管、肛周皮膚神經豐富,痛覺敏感,炎癥或手術刺激肛周皮膚可引起外括約肌及肛提肌痙攣收縮,引起劇烈疼痛,影響術后恢復,單純硬膜外麻醉難以滿足臨床需求。老年患者由于系統退行性改變,免疫力低下,加上分泌物增多,術后活動減少,加之中樞神經系統、呼吸和循環等重要系統儲備功能下降,易增加不良反應發生風險,導致術后恢復緩慢,因此對麻醉要求較高。超前鎮痛是指針對外周、脊髓及中樞神經系統各鎮痛靶點進行阻斷或干涉,從而達到超前鎮痛效果,預防術后疼痛。地佐辛為臨床超前鎮痛的常用藥物,可產生與嗎啡相似的鎮痛作用[4]。本研究對老年肛腸手術患者采用地佐辛結合腰硬聯合麻醉,觀察其鎮痛鎮靜效果以及對細胞免疫功能和血清炎癥因子的影響。
1 資料與方法
1.1 臨床資料 選取2016年8月—2019年12月在我院行肛腸手術的老年患者82例。納入標準:年齡≥60 歲;符合手術指征;美國麻醉醫師協會(ASA)分級Ⅱ~Ⅲ級。排除標準:具有麻醉禁忌證;合并凝血功能異常;麻醉藥品依賴者;嚴重心腦血管疾病;術前認知功能障礙或免疫功能異常者。采用簡單隨機化法將患者分為觀察組和對照組各41 例。觀察組男18 例、女23 例,年齡60~78(68.91 ± 4.10)歲,BMI 17~25(21.60 ± 1.09)kg/m2,ASA 分級Ⅱ級25例、Ⅲ級16 例,疾病類型為混合痔16 例、內痔9 例、外痔8 例、低位肛瘺4 例、高位肛瘺2 例、肛周膿腫2例,合并高血壓18 例、糖尿病7 例、慢性阻塞性肺疾病9 例、高脂血癥10 例;對照組男20 例、女21 例,年齡60~79(69.34 ± 4.02)歲,BMI 18~26(22.01 ±1.04)kg/m2,ASA 分級Ⅱ級27 例、Ⅲ級14 例,疾病類型為混合痔17 例、內痔8 例、外痔10 例、低位肛瘺3例、高位肛瘺2例、肛周膿腫1例,合并高血壓16例、糖尿病8 例、慢性阻塞性肺疾病10 例、高脂血癥12例。兩組性別、年齡、BMI、ASA 分級、疾病類型、合并癥具有可比性。本研究經本院醫學倫理委員會審批通過,患者或家屬知情并簽署同意書。
1.2 麻醉方法 對照組行腰硬聯合麻醉,取側臥位,于L3~4或L4~5椎間隙穿刺,穿刺至硬膜外間隙,采用腰麻針刺破硬脊膜抵達蛛網膜下隙,見腦脊液流出,回抽暢通,緩慢注入0.5%布比卡因2~3 mL。觀察組行地佐辛結合腰硬聯合麻醉,腰硬聯合麻醉方法同對照組,麻醉平穩后靜注0.2 mg/kg地佐辛。
1.3 觀察指標及方法
1.3.1 血流動力學 兩組麻醉前(T0)、切皮后5 min(T1)、術畢時(T2)、術后1 h(T3)均采用飛利浦IntelliVue 心電監護儀監測血流動力學指標,記錄平均動脈壓(MAP)和心率(HR)。
1.3.2 血清細胞免疫功能 兩組麻醉前以及術后1、12、24 h采集肘靜脈血3 mL,3 500 r/min離心10 min,取上層血清,使用流式細胞儀檢測血清CD4+、CD8+T淋巴細胞比例,并計算CD4+/CD8+。
1.3.3 血清炎癥細胞因子 兩組麻醉前以及術后1、12、24 h采集肘靜脈血3 mL,3 500 r/min離心10 min,取上層血清,使用全自動生化分析儀、酶聯免疫法測定血清TNF-α、SIL-2R、IL-6水平。
1.3.4 Ramsay 鎮靜評分(RSS)、視覺模擬評分(VAS) 兩組于術后1、12、24 h 分別采用RSS 評估鎮靜效果,采用VAS評估鎮痛效果。RSS評價標準:煩躁不安為1 分;清醒,安靜合作為2 分;嗜睡,但指令反應敏捷為3分;淺睡眠狀態,可迅速喚醒為4分;入睡,對呼叫反應遲鈍為5 分;深睡,對呼叫無反應為6分。VAS評價標準:在紙上面劃一條10 cm長橫線,一端為0,表示無痛,另一端為10,表示劇痛,患者自主于代表自身疼痛強度點上做標記,尺子測量無疼痛點與標記間距離確定評分,評分越高疼痛越嚴重。
1.3.5 麻醉情況 記錄患者的麻醉時間、拔管時間和蘇醒時間。
1.3.6 不良反應 于患者蘇醒期觀察躁動、血壓增高、心動加速、惡心嘔吐等的發生情況。
1.4 統計學方法 采用SPSS22.0 統計軟件。計量資料以±s 表示,組間比較采用t檢驗;計數資料以百分數表示,組間比較采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組血流動力學指標比較 見表1。
2.2 兩組細胞免疫功能指標比較 見表2。
2.3 兩組炎癥反應指標比較 見表3。
2.4 兩組RSS、VAS比較 見表4。
表1 兩組MAP、HR比較(±s)

表1 兩組MAP、HR比較(±s)
注:與本組T0比較,*P<0.05;與對照組同時點比較,△P<0.05。
?
表2 兩組細胞免疫功能指標比較(±s)
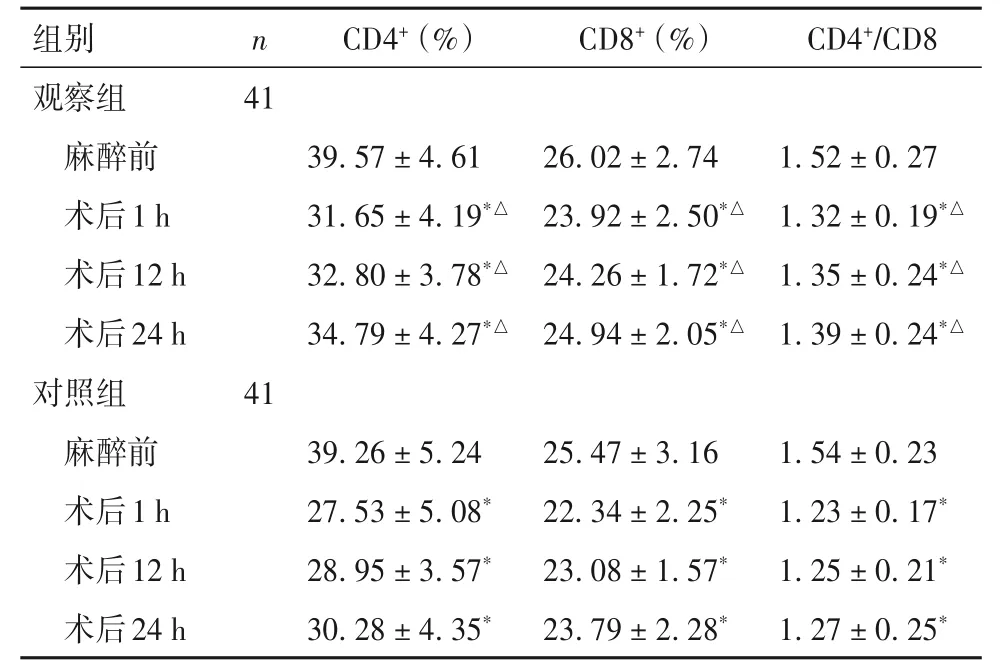
表2 兩組細胞免疫功能指標比較(±s)
注:與本組麻醉前比較,*P<0.05;與對照組同時點比較,△P<0.05。
?
表3 兩組炎癥反應指標比較(pg/mL,±s)
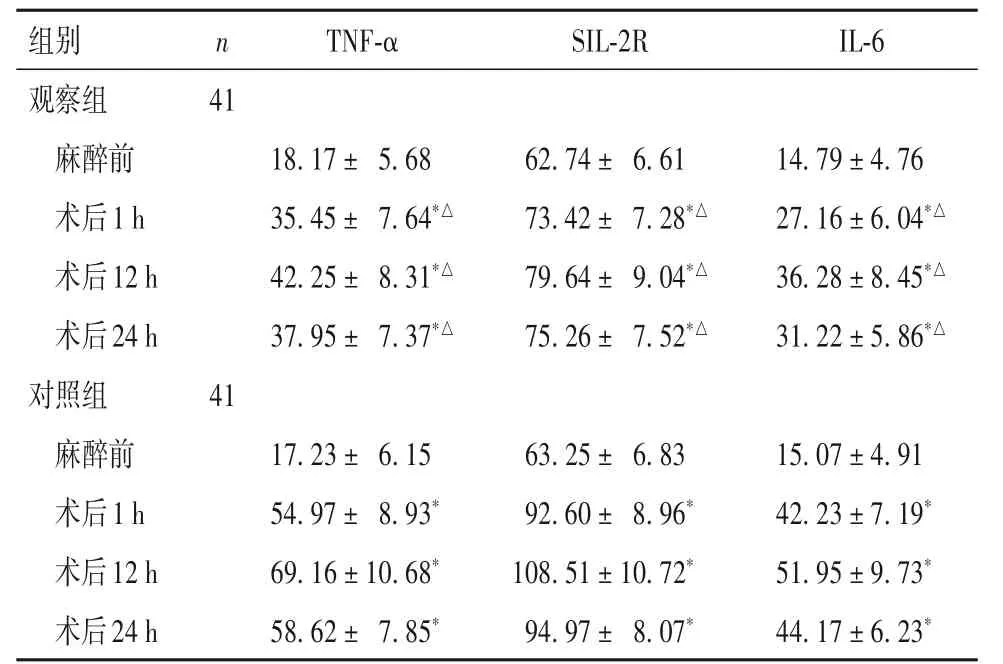
表3 兩組炎癥反應指標比較(pg/mL,±s)
注:與本組麻醉前比較,*P<0.05;與對照組同時點比較,△P<0.05。
?
2.5 兩組麻醉情況比較 見表5。
2.6 不良反應 觀察組出現躁動1 例、惡心嘔吐1例、血壓增高1例、心動過速0例,不良反應發生率為7.32%;對照組分別為2、4、2、2 例及24.39%。觀察組不良反應發生率低于對照組(P<0.05)。
3 討論
肛腸手術由于其操作區域的部位敏感等特殊性,麻醉效果直接影響手術進程甚至術后恢復效果,因此對麻醉要求較高。老年患者由于中樞神經系統、呼吸和循環等重要系統儲備功能下降,易增加不良反應發生風險,導致術后恢復緩慢,故進一步完善麻醉方案尤為重要。地佐辛是一種新型阿片受體激動—拮抗劑,具有清除率高、半衰期短等特點,對μ受體有部分激動作用,但不產生典型μ受體依賴,且可降低惡心、嘔吐發生率,同時對κ 受體有拮抗作用,可作用于5-羥色胺能轉運體、去甲腎上腺素能轉運體,抑制神經末梢再攝取5-羥色胺及去甲腎上腺素,提高傳入神經末梢疼痛閾值,增強術后鎮痛效果;且具有輕度鎮靜作用,有助于降低術后躁動風險[5-7]。研究指出,地佐辛具有一定的呼吸抑制作用,但存在一定“封頂效應”,能有效確保其用藥安全性[8]。本研究結果顯示,觀察組T3、術后12 h、術后24 h的RSS 高于對照組,VAS 低于對照組,不良反應發生率低于對照組,T1、T2、T3時MAP、HR 水平低于對照組,提示地佐辛結合腰硬聯合麻醉對老年肛腸手術患者能有效提高鎮靜鎮痛效果,維持血流動力學穩定,降低不良反應發生率,分析主要與地佐辛的超前鎮痛鎮靜作用能有效減少麻醉及手術創傷對機體的影響有關。
表4 兩組RSS、VAS比較(分,±s)
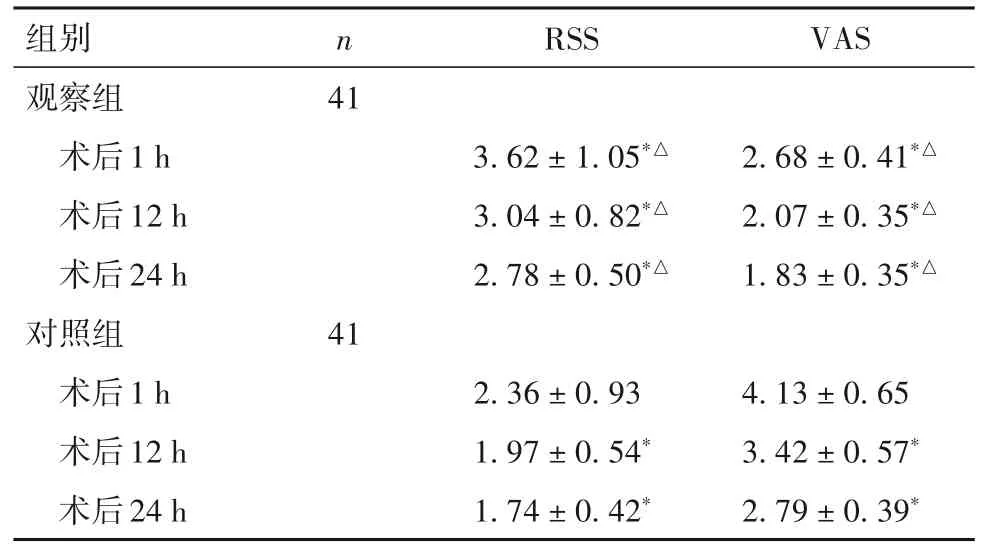
表4 兩組RSS、VAS比較(分,±s)
注:與本組術后1 h 比較,*P<0.05;與對照組同時點比較,△P<0.05。
?
表5 兩組麻醉時間、拔管時間及蘇醒時間比較(min±s)
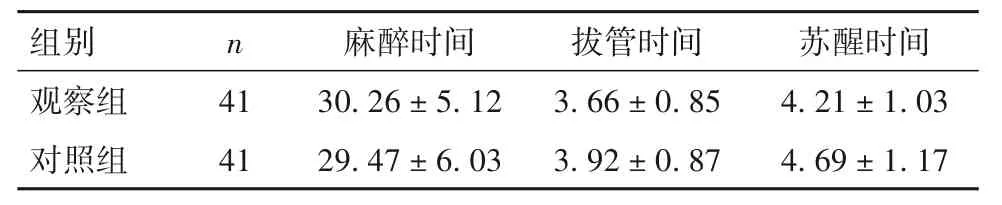
表5 兩組麻醉時間、拔管時間及蘇醒時間比較(min±s)
注:兩組間比較,P均>0.05。
?
麻醉藥物的應用、手術創傷及術后疼痛均會引起細胞免疫抑制。CD4+T 淋巴細胞是輔助T 細胞,可輔助其他細胞參與免疫應答,分泌淋巴因子激活其他細胞產生炎癥反應,CD8+T 淋巴細胞為免疫抑制細胞,會刺激免疫抑制因子分泌,CD4+/CD8+是反應機體免疫功能及相關預后的重要指標[9]。本研究結果顯示,術后1 h、術后12 h、術后24 h 時血清CD4+、CD8+T 淋巴細胞及CD4+/CD8+水平較T0時降低,表明兩種方式均會導致一定程度免疫抑制,但觀察組高于對照組,表明地佐辛結合腰硬聯合麻醉應用于老年肛腸手術患者能減輕對免疫功能的影響。分析原因在于,地佐辛可通過拮抗μ 受體,減少對T淋巴細胞、巨噬細胞等抑制,從而保護機體免疫功能,從而降低免疫功能損害。
隨著患者免疫功能下降,加之手術應激、術后疼痛等因素影響,機體炎癥因子釋放顯著增加[10]。TNF-α 由單核—巨噬細胞分泌,具有殺傷或抑制腫瘤細胞,提高中性粒細胞吞噬能力,刺激機體局部炎癥反應[11]。IL-6 作為機體重要自分泌和旁分泌生長因子,為炎癥介質網絡關鍵成分,能直接作用于腫瘤細胞,誘導急性期反應及新生血管生成,影響T 淋巴細胞功能,誘發免疫應答[12]。SIL-2R 是一種低親和力受體,具有調節免疫細胞增殖及功能的作用,從而抑制機體免疫反應[13]。動物實驗顯示,地佐辛可能抑制NF-κB 信號通路減輕切口痛大鼠脊髓炎癥反應[14]。本研究結果顯示,兩組術后1、12、24 h 時血清TNF-α、SIL-2R、IL-6 水平較麻醉前增高,但觀察組低于對照組。這表明地佐辛結合腰硬聯合麻醉應用于老年肛腸手術患者,可減輕對炎癥細胞因子的影響,但具體作用機制,仍需進一步深入探究。
綜上所述,地佐辛結合腰硬聯合麻醉對老年肛腸手術患者能有效提高鎮靜鎮痛效果,減輕對細胞免疫功能及炎癥細胞因子的影響,維持血流動力學穩定,減少不良反應。

