頜面部隱蔽切口入路內鏡輔助切除頸部良性腫瘤的療效觀察
李晨 李強 常敏強
對于傳統頸部良性腫物如頜下腺病變、甲狀舌管囊腫、鰓裂囊腫、頸神經鞘膜瘤等,手術切口一般采用沿皮紋的橫型或梭形切口,術后不可避免留下長條形或弧形瘢痕。雖然較少復發,但頸部是頭面部常規暴露區域,患者不僅關注手術后復發情況,也更關注術后面頸部是否遺留瘢痕。從20世紀90年代開始,具有微創優點的腹腔鏡技術在外科領域得到迅速發展[1]。而在頸部,目前除內鏡輔助下甲狀腺切除術及涎腺內鏡治療涎腺疾病,鼻內鏡輔助頜下腺切除技術被報道應用外[2],針對頦下區,尤其是胸鎖乳突肌區腫物內鏡外科切除的研究進展緩慢。頸部血運豐富、解剖復雜,不存在自然的“腔隙”,手術切口在暴露區域并不完全隱蔽,限制內鏡在頜面部手術中廣泛開展。如何更好地設計切口避開暴露區域,創造“腔隙”,利用內鏡輔助完成頸部腫物切除,具有挑戰性。作者根據頸部不同分區設計頜面部隱蔽切口入路,在內鏡輔助下完成多種頸部手術,現報道如下。
1 資料與方法
1.1 臨床資料 選取2018年1月至12月在中國人民解放軍陸軍第七十二集團軍醫院頭頸外科就診的頸部良性腫物患者17例。納入標準:(1)年齡≥18歲,對面部美觀要求較高;(2)可耐受全身麻醉手術,需要在頸部切口完成的頦下區、下頜下區、腮腺后下極、胸鎖乳突肌區等腫物切除;(3)結合臨床病史及查體,頸部強化CT顯示考慮為良性腫物;(4)無嚴重心、肺、肝、腎功能不全等手術禁忌證;(5)瘤體最大徑≤4 cm;(6)術區局部無炎癥、粘連、非二次或多次手術;(7)無系統性疾病;(8)術前簽署因出血多、視野受限進而可能改用傳統手術方式知情同意書,并承諾術后3、6、9及12個月復查。本研究獲得本院倫理委員會批準,所有患者均簽署知情同意書。
1.2 手術方法 常規全身麻醉后,患者取仰臥位(頦下區腫物患者),頭偏健側(下頜下及胸鎖乳突肌區腫物患者)。根據腫物所在頸部不同部位采取口內前庭溝或耳后隱蔽部位小切口兩種手術入路行手術切除治療。胸鎖乳突肌區切口的長度比腫物最大徑長約0.5~1.0 cm,腫物最大徑通過CT確定。沿頸闊肌下分離翻瓣,皮膚翻瓣范圍必須超過腫物的大小。手術區域建立后,采用自制的牽拉合金片或鈦網置于腔內(見圖1A、B),利用穿皮的縫線牽拉懸吊淺表組織于固定支架上,形成穩定的人工腔隙(見圖1C),暴露術野。分離組織確定腫物的位置,應用0°或30°內窺鏡提供照明和視野,顯露更多的解剖細節(見圖1D),血管夾結扎血管(見圖1E),沿腫物邊緣切除腫物。若腫物位于腮腺后下極,必要時包膜外切除腮腺的部分腺體組織。術中冰凍結果確定腫物為良性。大量生理鹽水沖洗并充分止血后,術區放置負壓引流裝置并關閉切口。
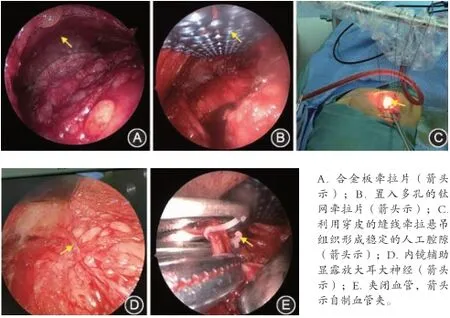
圖1 內鏡輔助下的頸部腫物包膜外切除術
1.3 外觀效果及隨訪 術后1、3、6、12個月復診。觀察記錄患者的切口長度、術中出血量、拔管時間、手術時間、住院時間、術后引流量及并發癥情況。使用視覺模擬量表(VAS)評價術后3個月患者對切口設計及外觀效果的滿意程度,評價分數設定為0~10分,1~2分為非常不滿意,2~4分為不滿意,4~6分為滿意,6~8分為比較滿意,8~10分為非常滿意。
2 結果
17例頸部不同部位腫物患者,男6例,女11例,平均年齡(38.4±10.2)歲。手術時間(2.5±1.2)h、切口長度(2.8±0.7)cm、術中出血量(11.4±2.6)ml、拔管時間(2.1±0.4)d、住院時間(3.6±0.8)d、術后引流量(28.2±6.3)ml。3例腫物位于頦下區,2例位于下頜下區,9例位于腮腺后下極區,1例位于胸鎖乳突肌上區,1例位于胸鎖乳突肌中區,1例位于胸鎖乳突肌下區。術后病理包括脈管瘤、表皮樣囊腫、下頜下腺腺瘤、淋巴結結核、下頜下淋巴結炎、基底細胞腺瘤、神經鞘膜瘤、淋巴結反應性增生各1例,鰓裂囊腫2例,多形性腺瘤7例。頸部不同部位內鏡手術患者術后術區出現不同程度腫脹及疼痛等常規并發癥,1周后均自行消失。除前庭溝入路手術患者有3例出現不同程度的下唇麻木于3周后自動消退外,其余所有患者術后均無口角偏斜、舌體麻木、面神經損傷等癥狀。術后3個月復查時,VAS評分(9.3±5)分,患者對切口設計及手術整體效果均滿意。術后3個月復查,面部無明顯手術瘢痕,耳后沿皮紋隱蔽切口瘢痕細小不明顯。術后每隔3個月定期復診,所有患者均未見復發。見圖1。
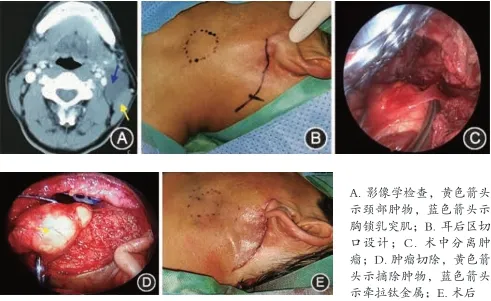
圖2 內鏡輔助鰓裂囊腫患者耳后隱蔽部位切口入路腫物切除術過程
3 討論
內鏡技術應用于外科手術已有幾十年的歷史,具有切口小、術后恢復快、感染機會少、瘢痕隱匿等優點[3]。在頭頸部,雖然內鏡甲狀腺手術在國內外得以開展并取得長足進步,但由于頸部血運豐富、解剖結構復雜,操作空間小,無自然腔隙等特點,目前采用內鏡技術切除頸中線及頸側區腫物報道較少。作者根據頸部病例特點,對內鏡手術器械進行不斷改進,定制一系列適用于口腔頜面外科的內鏡器械,如加長手柄、鉗喙精細化的分離鉗,有利于暴露和解剖神經。采用特殊形狀的牽拉片輔助,創造頜面頸部手術操作空間。本資料中,頸部良性腫物病變主要位于頦下區、下頜下區、腮腺下極、胸鎖乳突肌區,基本涵蓋絕大多數頸部常見腫物的好發部位。結合患者病史、臨床體征及CT、B超等輔助檢查,嚴格把控手術適應證。根據腫物所在部位將切口設計在頜面部隱蔽部位,如口內前庭溝、耳后隱蔽區。(1)口內前庭溝切口入路:口腔腔鏡手術經自然腔道手術,具有體表無瘢痕、創傷小的優點,也為頜面外科以及頭頸外科醫師摘除頸部不同部位腫物提供新的探索方向。頦下區腫物主要位于舌骨以上雙側二腹肌前腹之間的頦下狹小空間內,通過口內前庭溝入路,路程短,通過內鏡放大手術視野,可較順利結扎或電凝頦下供血小動脈,觀察腫物并切除,操作更方便安全。文獻[4]報道經口入路下頜下腺切除手術后,內鏡聯合超聲刀輔助經口入路下頜下腺切除成為下頜下腺良性病變治療的發展趨勢。該技術的主要優點是患者頸部不遺留瘢痕,可更好避免面神經下頜緣支損傷。但術中下頜骨的阻擋是手術的難點,對于下頜下腺外側臨近皮膚側的腫物則難以觸及并摘除,因此限制這一術式的推廣和發展[5]。本課題組采取前庭溝切口進行嘗試,發現術中可精細解剖頦神經,通過唇頰組織瓣與下頜骨外側之間的腔隙可以成功進入到下頜下區域,該操作可以避開下頜骨阻擋,利用內鏡的放大作用可以徹底摘除腺體外相對表淺的下頜下區腫物,該術式風險小,可避免造成解剖結構損傷。(2)耳后隱蔽部位小切口入路:腮腺腫物手術多采用經典的“S”形切口傳統術式入路,但會在耳前、下頜下區留下瘢痕和塌陷畸形。作者應用耳后隱蔽部位小切口完成9例內鏡輔助腮腺后下極良性腫物切除手術,并取得較滿意的臨床效果。切口在耳后皺褶處和發際內,短小且隱蔽,可避開面神經等重要結構,操作分離即可直達腫物并順利切除,與李傳斌[6]研究相一致。針對頸側區腫物,有研究顯示,經鎖骨下、乳暈等部位切口完全腔鏡下頸區清掃術具備微創優勢,通過放大效應使腫物定位更精確,迷走神經、膈神經、副神經、頸總動脈、頸內靜脈等重要結構能在術中得到更好的辨識與保護,增加手術安全性,減少并發癥的出現[7-8]。相較于鎖骨下切口,耳后隱蔽切口分離頸闊肌相對更完整,可經較短距離到達腫物所在部位,避免術后頸部頸闊肌斷裂引起的瘢痕攣縮,不會造成明顯頸部運動感覺異常及吞咽不適,提高患者的生活質量。術中通過耳后隱蔽部位入路,內鏡輔助分離縮小頸側區皮瓣分離范圍,相對鎖骨下、乳暈等切口創傷較小。切口位于耳后等部位非常隱蔽,術后頸部無手術瘢痕。
本研究涉及的手術創新以及優點體現在以下4點:(1)隱蔽切口設計;(2)改良內鏡器械輔助使用;(3)以內鏡下操作代替常規組織切口肉眼操作,使外科醫師更容易清晰分辨解剖結構,施展更精細的手術;(4)術后頸部不留明顯瘢痕。但通過前庭溝以及耳后隱蔽部位小切口,內鏡輔助切除頸部腫物也存在一些缺點,如前庭溝手術入路不可避免的術中頦神經分離以及下唇牽拉可造成術后暫時性下唇麻木;患者頸側區因創造腔隙在頸闊肌與頸淺筋膜淺層分離造成術后短期皮膚感覺遲鈍,但本資料中患者術后3周內,因術中神經牽拉或翻瓣造成的術后麻木均可完全恢復,較傳統頸部大翻瓣操作具有優勢。與傳統術式比較,內鏡操作技術操作空間相對局限,需要術者利用內鏡術區放大和照明充分的特點識別并保護重要的神經及解剖結構,術者需具備熟練的內鏡操作技能及耐心。
總之,頜面部隱蔽切口入路內鏡輔助切除頸部良性腫瘤可避免患者頸部遺留瘢痕,較好地維持患者面頸部外觀,體現美觀、安全、術后近期效果好等優點,其遠期效果有待于進一步研究。

